Première démonstration de l’intérêt clinique de l’association de l’ézétimibe à une statine, avec l’obtention d’une réduction drastique, mais bien tolérée, du LDL-cholestérol au décours d’un SCA.
IMPROVE-IT (IMProved Reduction of Outcomes: Vytorin Efficacy International Trial)
Contexte et objectifs
Évaluer l’efficacité et la tolérance de l’association d’ézétimibe et de simvastatine par rapport à la simvastatine seule, dans le contexte de syndromes coronaires aigus (SCA).
On connait l’efficacité de cette association pour réduire les taux de LDL-cholestérol mais, jusqu’à présent, sans aucune preuve de son bénéfice clinique par rapport à la monothérapie.
Plan de l’étude
Étude internationale, une quarantaine de pays (dont la France), randomisée en double aveugle. Elle a permis de randomiser 9077 patients pour recevoir de la simvastatine seule et 9067 pour recevoir l’association simvastatine 40 mg/j + ézétimibe (10 mg/j).
La posologie de simvastatine pouvait être doublée (80 mg/j) lorsque le LDL-cholestérol restait >=0,80 g/L, ce qui a été le cas chez 27% des patients du groupe simvastatine seule et de 6% de ceux du groupe traitement combiné. Les patients ont été suivis avec un recul allant jusqu’à 7 ans.
Critères d’inclusion et critère principal d’évaluation
Patients hospitalisés dans les 10 jours précédents pour un SCA, stabilisé depuis. LDL entre 0,50 et 1,25 g/L en l’absence de traitement hypolipidémiant préalable et entre 0,50 et 1,00 g/L dans le cas contraire.
Survenue d’un des évènements suivants : décès cardiovasculaires, IDM, AVC, angor instable justifiant une hospitalisation et revascularisation coronaire à partir du 30ème jour suivant l’hospitalisation.
Population
Age moyen de 64 ans, avec un quart de femmes et 32,7% de diabétiques. Un tiers avait un traitement hypolipidémiant préalable et le LDL-cholestérol était en moyenne à 0,95g/L.
Le SCA était un IDM avec sus-décalage de ST pour 29% des patients de chaque groupe. 88% ont eu une coronarographie et 70% une revascularisation percutanée.
Résultats
Sur les paramètres lipidiques, la réduction a été plus importante de 0,17, 0,19 et 0,17 mg/L avec le traitement combiné, respectivement pour le LDLcholestérol, le cholestérol total et les triglycérides.
Sur la durée de l’étude la médiane des taux de LDLcholestérol a été de 0,69 g/L avec la simvastatine seule et de 0,54 g/L avec le traitement combiné.
Un des événements du critère principal a été observé chez 34,7% des patients du groupe simvastatine (2742 événements) et 32,7% (2572 événements) de ceux du groupe combiné, soit un rapport de risque de 0,936 (ic à 95% 0,887 – 0,988) avec p = 0,016, ce qui correspond à 50 patients à traiter pour éviter un événement du critère principal (Figure 1).
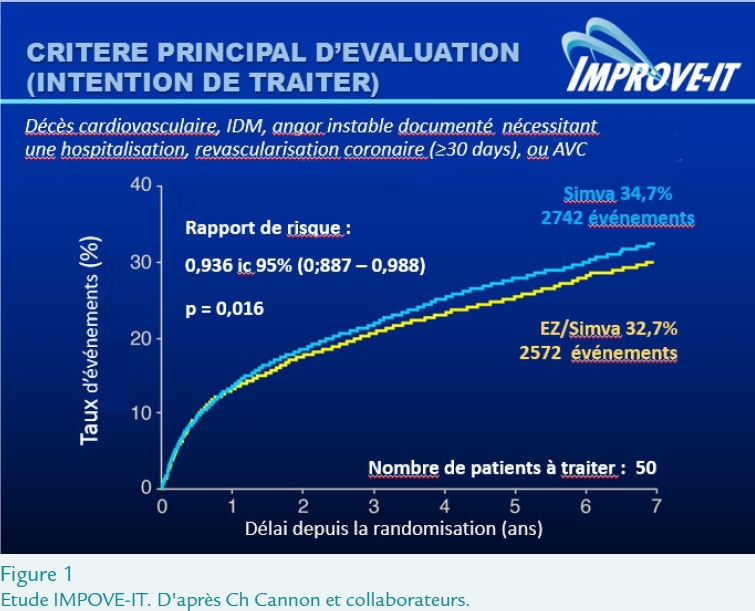
La combinaison en critères secondaires de différents événements montre également une différence significative en faveur du traitement combiné (Figure 2).
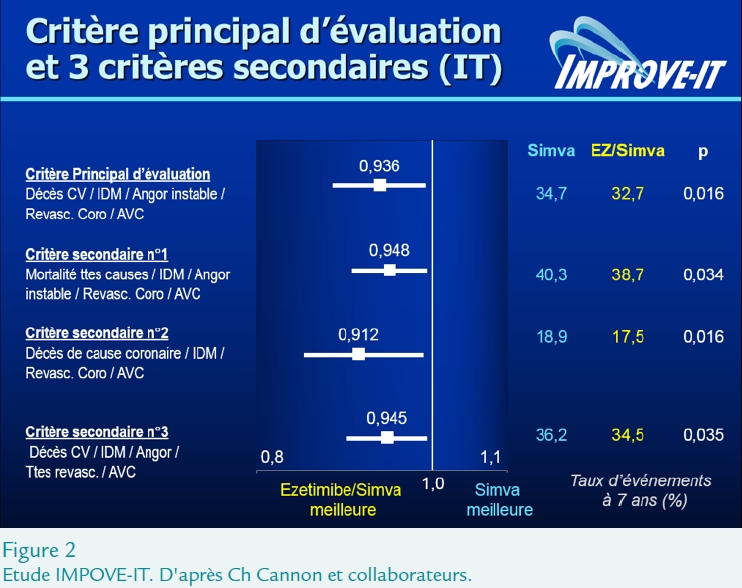
Aucun effet sur la mortalité (globale ou cardiovasculaire) mais réduction significative du risque d’IDM (13%) et d’AVC ischémique (21%).
Le bénéfice observé sur le critère principal d’évaluation est particulièrement marqué et significatif chez les diabétiques, les femmes, les patients d’au moins 65 ans et ceux qui avaient déjà au préalable, un traitement hypolipidémiant.
Le bénéfice clinique du traitement est comparable que les patients aient ou non un traitement hypolipidémiant avant l’étude.
Les taux d’événements indésirables sont strictement comparables et bas dans les 2 groupes, en particulier sur les risques précédemment évoqués pour l’ézétimibe (notamment celui de cancer).
Conclusion
Cet essai est le premier à apporter la preuve du bénéfice clinique d’un médicament hypolipidémiant utilisé en complément d’une statine.
La démonstration permet en outre de vérifier le bienfondé (et la bonne tolérance) d’une réduction drastique du niveau de LDL-cholestérol.
Jean-Louis Gayet
RÉACTIONS
Les résultats d’IMPROVE-IT sont d’une logique implacable !
On sait désormais que l’ézétimibe bloque, au niveau intestinal, l’entrée du cholestérol en agissant sur une protéine pariétale, la NPC1L1 (Niemann-Pick C1-like protein 1). Lorsqu’on associe l’ézétimibe à une statine, on épure de façon beaucoup plus importante le LDL-cholestérol tout en augmentant le nombre des récepteurs spécifiques.
Jusqu’à un passé très récent, nous ne savions pas encore si des données génétiques pouvaient étayer ce mécanisme d’action. Par contre, on savait que, quelles que soient les protéines impliquées dans la régulation des récepteurs des LDL-cholestérol, tous les polymorphismes qui tendent à abaisser les taux de cholestérol sanguin abaissent systématiquement le risque coronarien.
Or, cette semaine juste avant, et au moment même de ce congrès de l’AHA 2014, sont parues deux études portant précisément sur les polymorphismes des protéines intestinales qui contribuent à l’abaissement du LDL-cholestérol.
Ces études ont notamment permis de mettre en évidence qu’un polymorphisme qui diminue, de façon chronique, seulement de 0,12 g/L le LDL-cholestérol abaisse de moitié le niveau de risque coronarien pendant toute la vie.
On peut donc désormais dire que la génétique est en accord avec les résultats cliniques.
Il n’y avait aucune raison pour que l’étude IMPROVE-IT ne soit pas positive et nous avons désormais tous les arguments épidémiologiques, mécanistiques et maintenant cliniques pour dire que le mécanisme d’action d’ézétimibe est valide tout en restant à utiliser essentiellement avec les statines.
Michel FARNIER,
Dijon
Tolérance validée de l’ézétimibe pour un LDL- cholestérol toujours plus bas.
A première vue, l’étude IMPROVE-IT pourrait n’être considérée que comme une étude d’évaluation de l’efficacité et de la tolérance de l’ézétimibe. En fait, elle a d’abord été conçue pour tester l’efficacité clinique d’un abaissement majeur au-dessous de 0,70 g/L du LDLcholestérol. Déjà, les résultats de cette étude sont très rassurants puisqu’une telle réduction du LDL-cholestérol (< 0,70 g/L, en moyenne 0,55 g/l dans le groupe simvastatine + ézétimibe) a été parfaitement tolérée. Surtout, du point de vue de notre pratique quotidienne, ceci lève l’ambiguïté née, il y a quelques années, avec l’étude ENHANCE. Cette dernière semblait indiquer que si l’ézétimibe était très efficace pour abaisser les taux de LDL-cholestérol il n’y avait pas pour autant de bénéfice sur l’évolution de l’épaisseur intima-média, qui était le critère principal d’évaluation. IMPROVE-IT, avec ses 18 000 malades et ses 6 ans de recul ne démontre certes pas de réduction de mortalité mais une réduction de 13% des IDM et de 20% AVC. Ajoutés à la réduction significative du critère combiné, ces données indiquent un bénéfice sur des critères assez durs et il faudra en tenir compte pour le traitement futur de nos patients. Cette étude vient conforter ceux, dont je fais partie, qui ont dit jusqu’à présent que, dans les suites d’un SCA, il faut traiter avec de fortes doses de statines dans le but d’abaisser le niveau de LDL-cholestérol au-dessous de 0,70 g/L, un objectif largement satisfait avec 0,55 g.
Pour d’autres malades pour lesquels j’utilise l’ézétimibe, quand ils ne sont pas à l’objectif malgré un traitement par statine à dose maximale, il y avait une incertitude sur une possible augmentation du risque de cancer.
Avec IMPROVE-IT, le signal sur la tolérance est très fort et permet d’écarter ce risque cancer qui n’a donc pas été confirmé avec la comparaison de 9000 malades sous ézétimibe et 9000 sous placebo. Si on veut appliquer les résultats de l’étude en routine, tous nos malades ne sont pas éligibles à cette stratégie.
Seuls le sont ceux qui sont sous une dose de statine modérée, ni très intense ni minime, et déjà proches de la cible de 0,70 g/L. Si on ajoute de l’ézétimibe on verra un bénéfice au bout de 6 ans mais si on regarde bien les courbes de survie elles divergent déjà au bout de 2 ans et on a probablement un bénéfice clinique significatif dès la 3ème ou 4ème année.
François SCHIELE,
Besançon
Article paru dans le CORDIAM N°2 (Décembre 2014)
Télécharger l’article
