Données épidémiologiques de morbi-mortalité cardio-vasculaire au cours du diabète de type 1
D’après une présentation du Docteur Guy Fagherazzi,
Hôpital Gustave Roussy – Villejuif.
S’il n’est guère besoin de rappeler l’impact du diabète de type 2 (DT2) sur le pronostic cardiovasculaire, la large supériorité de sa prévalence sur le diabète de type 1 (DT1) peut tendre à minimiser l’impact de ce dernier. Une mise au point, nécessaire dans ce domaine, avait été confiée au Docteur Guy Fagherazzi, chercheur en épidémiologie à l’Institut Gustave Roussy (Villejuif).
Le DT1 est de plus en plus fréquent et son apparition est de plus en plus précoce. Son pronostic reste péjoratif puisqu’on estime que l’espérance de vie des patients est de 12 ans inférieure à celle des sujets non atteints. Ces données inquiétantes tiennent en partie à la prévalence élevée dans cette population (> 45%) des maladies de l’appareil circulatoire, tant pour les hommes que pour les femmes. L’impact du DT1 sur ce risque évolue en fonction de l’âge et du sexe : il est globalement doublé chez les hommes et au moins triplé chez les femmes.
Des données récentes du Registre Suédois du Diabète apportent des informations intéressantes sur l’évolution à long terme (moyenne 11,2 ans DT1 / 6,5 ans DT2) du risque de complications cardiovasculaires de l’un ou l’autre des deux types de diabète en permettant de le comparer à un groupe témoin ajusté. (1) Globalement, ces données mettent en évidence un déclin de la mortalité toutes causes confondues pour le DT1 comme pour le DT2. Cette réduction est comparable pour les patients avec DT1 et pour leur groupe témoin. Les patients avec DT2 bénéficient également de cette tendance générale mais moins que leurs témoins. (-13% ; p < 0,001).
Pour l’un ou l’autre des deux types de diabète, les événements non mortels ont diminué davantage que chez les témoins mais ils gardent un taux absolu d’événements supérieur à ces derniers. Bien qu’issues d’un seul pays, ces données reflètent tout de même la tendance générale des données déjà disponibles en Europe.
Elles sont probablement le fruit d’une approche intégrée du diabète, qu’il soit de type 1 ou 2, et elles reflètent les progrès faits à la fois dans la prise en charge de l’hyperglycémie et d’une façon générale dans celle des maladies cardiovasculaires.
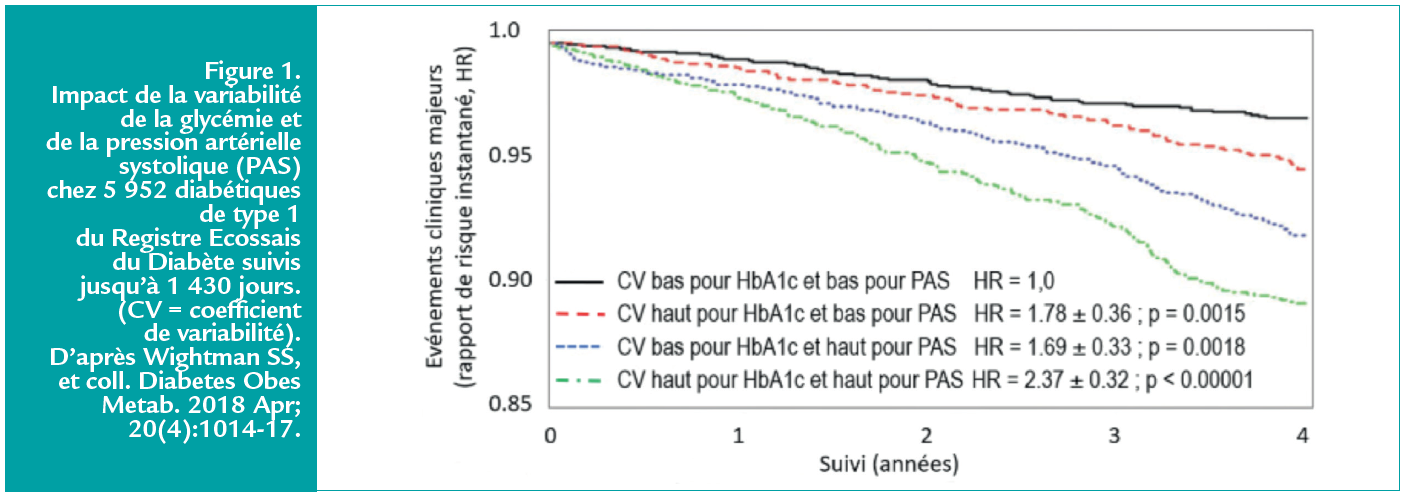
La variabilité de la pression artérielle et de la glycémie sont deux facteurs essentiels de pronostic du diabète. Leurs rôles additifs étaient déjà connus pour le DT2 et une étude écossaise apporte des éléments de même sens pour le DT1.(2) Près de 6 000 des patients avec DT1 de cette base de données dédiée au diabète ont été éligibles pour un suivi d’HbA1c et de PAS à chaque visite avec un suivi jusqu’à 1 430 jours. Ce travail montre que, comme pour le DT2, la variabilité de l’HbA1c et de la PAS d’une visite à l’autre a, pour le DT1, un effet un effet indépendant mais aussi additif sur le risque d’événements à long terme figure 1. Il est également important de noter que, même avec des taux d’Hb1Ac < 7%, il y a un excès de risque d’événements chez les diabétiques de type 1, même en l’absence de tout autre facteur de risque cardiovasculaire.(3)
Des données récentes montrent donc que le pronostic et le risque, essentiellement cardiovasculaire, liés au diabète de type 1 ont bénéficié, depuis une vingtaine d’années, d’une réduction considérable qui va dans le sens de celles dont ont aussi bénéficié les non diabétiques. Il persiste toutefois un excès de risque dont les mécanismes ne sont pas tous totalement élucidés.
Microangiopathie en tant que marqueur de risque cardio-vasculaire chez le patient diabétique de type 1
D’après une présentation du Professeur Ronan Roussel,
Hôpital Bichat – Paris.
Les risques de complications et de décès cardiovasculaires sont augmentés chez les diabétiques de type 1 et de type 2.(1) Parmi les complications microvasculaires, la protéinurie est connue de longue date mais tous les diabétiques n’y sont pas exposés de la même façon ; après plus de 30 ans de la maladie, certains diabétiques n’en auront jamais. Il y a peu d’argument en faveur d’un rôle important de la rétinopathie, excepté dans ses formes les plus sévères.(4) Il en est de même pour la neuropathie, excepté en cas d’amputation. C’est donc vers la néphropathie qu’il faut rechercher l’essentiel de la responsabilité de ce risque.
Après la période initiale randomisée (suivi moyen de 6,5 ans), les investigateurs du DCCT/EDIC ont suivi, à long terme les patients astreints à un traitement théoriquement optimal. (JAMA 2015)(6)
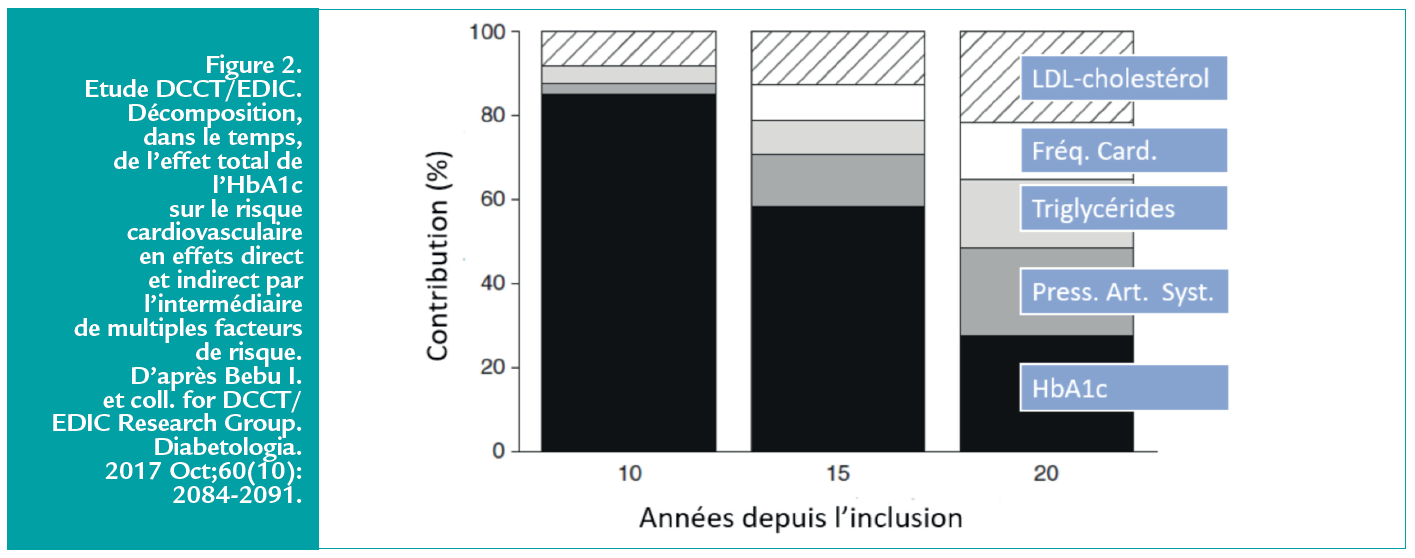
Ils ont ainsi pu montrer que, même s’ils occupent une place croissante avec l’âge, les facteurs de risque «traditionnels» ne véhiculent pas, à eux-seuls, la totalité du risque cardiovasculaire tandis que seulement une partie du risque est associé aux complications microvasculaires figure 2. (5)
Ce lien expose toutefois à des biais d’interprétation dont il convient de tenir compte. Avec un recul moyen de 27 ans ils ont aussi montré, pour le groupe traitement intensif, une réduction du risque de décès toutes causes confondues ([HR] = 0.67 [95%CI, 0.46–0.99] ; p = 0.045) qui étaient surtout des causes cardiovasculaires.(6)
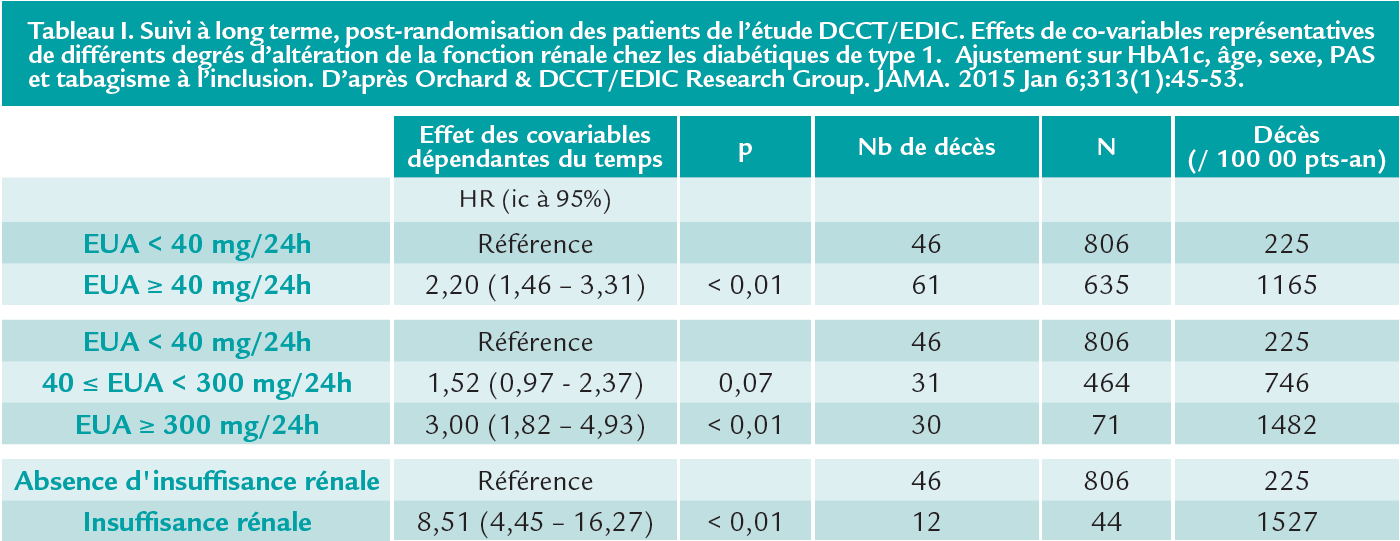
Ces données montrent aussi que le développement d’une albuminurie est, comme le sont des taux élevé d’HbA1c, associé de façon indépendante à un risque plus élevé de mortalité toutes causes. L’excès est progressivement croissant avec la dégradation des marqueurs tableau 1 mais il est déjà présent avant l’apparition de toute anomalie. De plus les deux indicateurs d’atteinte rénale peuvent être altérés de façon indépendante l’un de l’autre. Ceci rend leur évaluation conjointe indispensable car les seuls patients protégés de ce point de vue sont les rares qui n’ont d’altération ni de l’un ni de l’autre.
Cette valeur pronostique indépendante de l’albuminurie est moins certaine pour la microalbuminurie. Il est important de noter que dans cette même étude, le contrôle de chaque facteur est associé à un bénéfice sans qu’aucune de ces interventions ne suffise à elle seule, à renverser la tendance.
Enfin, des données récentes ont établi, chez des diabétiques, une relation entre les stigmates de microangiopathie et une altération fonctionnelle de la vascularisation musculo-squelettique.(7)
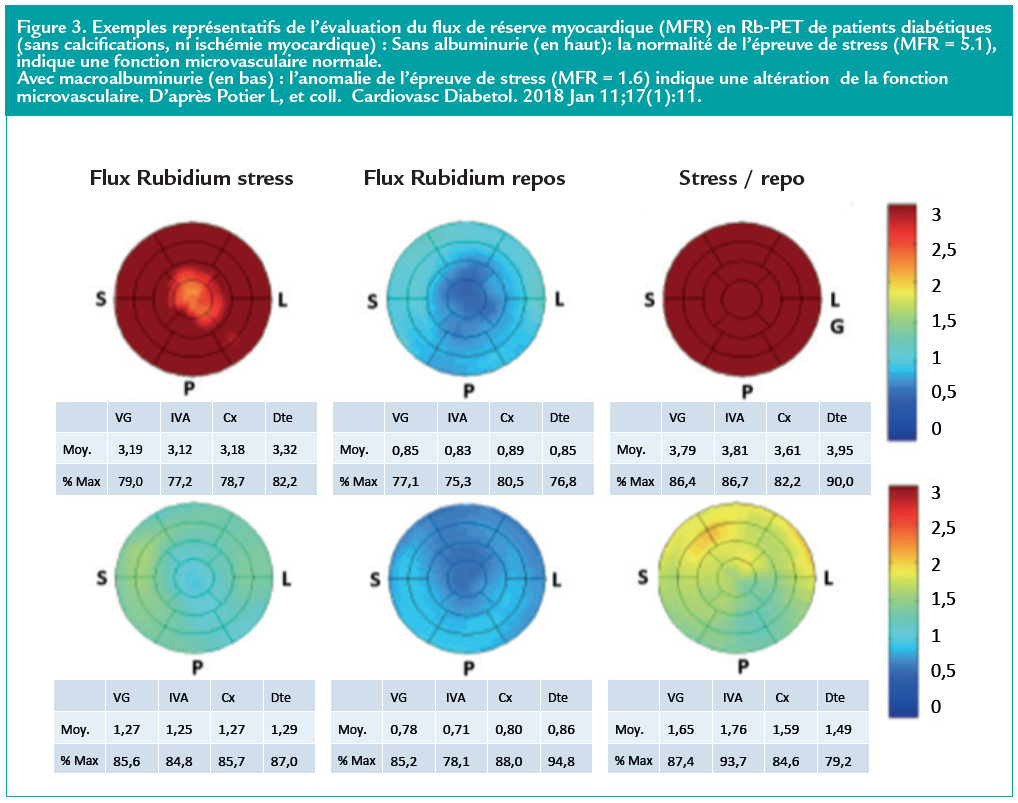
Ainsi, un travail réalisé à l’hôpital Bichat de Paris a permis d’observer, en tomodensitométrie par émission de positons au rubidium (Rb-PET), chez des diabétiques exempts de sténose coronaire, une altération du flux myocardique de réserve, par rapport aux nondiabétiques.
Figure 3
En conclusion, on peut souligner que des relations fortes entre la microangiopathie diabétique et le risque cardiovasculaire des diabétiques ont été clairement démontrées à ce jour, au-delà de possibles biais de confusion. Le marqueur microangiopathique le plus fort est sans doute la néphropathie diabétique, qu’elle s’exprime par une excrétion protéique urinaire anormale ou par une baisse progressive du débit de filtration glomérulaire, ce qui justifie une recherche simultanée systématique de ces deux anomalies.
Nouveaux facteurs et déterminants du risque cardio-vasculaire dans le diabète de type 1
D’après une lecture du Professeur Bruno Vergès,
CH du Bocage – Dijon
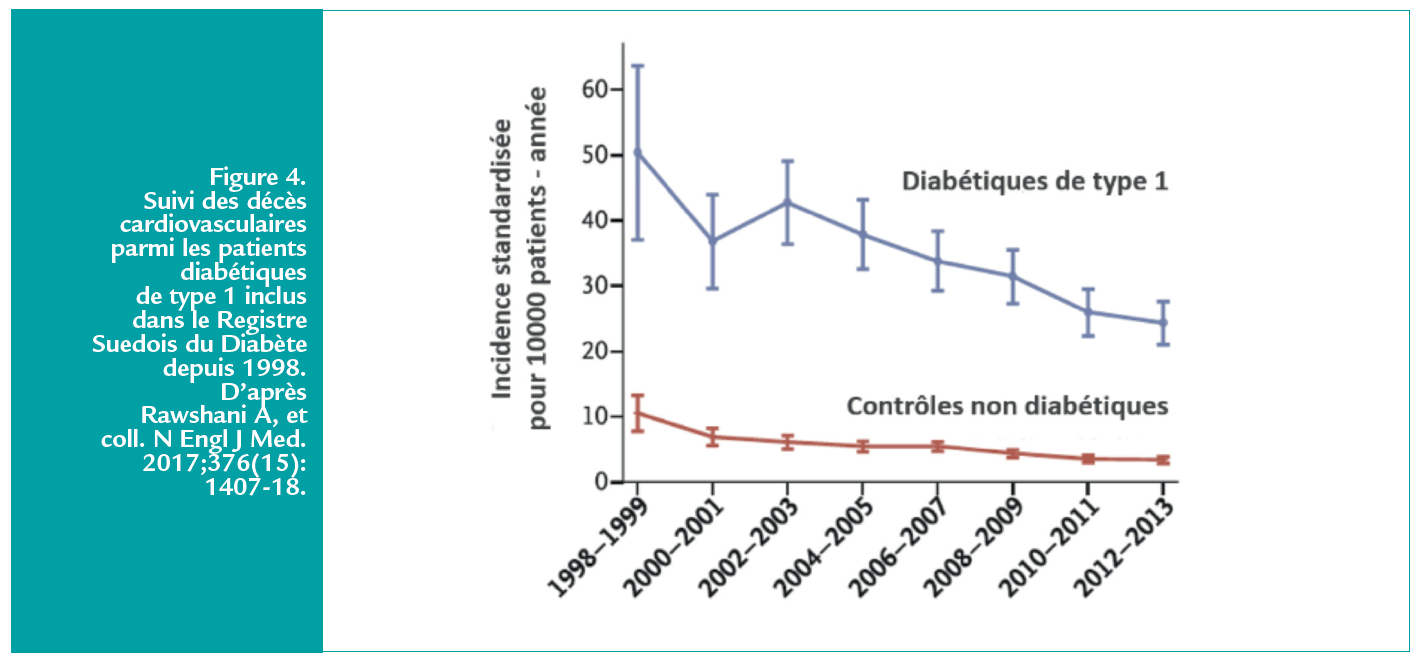
L’hyperglycémie chronique et les facteurs de risque habituels n’expliquent pas la totalité de l’excès de risque cardiovasculaire associé au diabète de type 1. L’étude récente tirée du Registre National Suédois du Diabète montre que, de 1998 à 2014, l’amélioration de la prise en charge des facteurs de risque cardiovasculaire (FRCV) a été particulièrement bénéfique aux diabétiques de type 1 mais, par rapport aux témoins non diabétiques, ils gardent tout de même un excès de risque d’événements cardiovasculaires figure 4.(1)
Il est en particulier de 2 à plus de 10 fois plus élevé pour les victimes d’infarctus du myocarde en fonction du nombre de FRCV.
La relation entre l’excès de risque d’hypoglycémies et le risque macrovasculaire est désormais établie pour le diabète de type 2 et elle a contribué à personnaliser les objectifs de contrôle glycémique dans le sens d’un meilleur bénéfice risque.(9)
Des données rétrospectives de registre laissent supposer qu’il en est de même pour le diabète de type 1. (10,11) Comme pour le DT2, plusieurs réactions induites par l’hypoglycémie pourraient expliquer cette relation (réaction adrénergique, allongement de QT, inflammation, dysfonction endothéliale …).
Une augmentation du risque des événements et de la mortalité cardiovasculaire dans l’année suivant un infarctus du myocarde a été observée chez les diabétiques de type 2 avec forte variabilité glycémique et proposée comme facteur prédictif de nouveaux événements. Elle n’a pas encore été observée pour les diabétiques de type 1.
D’autres données récentes du DCCT/EDICT (DT1) ont montré la valeur prédictive péjorative d’une prise de poids excessive (avec un profil d’insulinorésistance) après infarctus du myocarde. (12)
Enfin d’autres données récentes ont montré que chez les diabétiques de type 1, il existe des anomalies qualitatives des lipoprotéines propices à favoriser des complications macrovasculaires. (13) Ce sont des anomalies athérogènes qui entraînent des dysfonctionnements des lipoprotéines et notamment la perte des capacités vasorelaxantes.
En résumé, les patients diabétiques de type 1, sont exposés comme tout un chacun aux effets néfastes des facteurs de risque classiques de l’athérosclérose et de ses complications macrovasculaires. Mais le risque cardiovasculaire reste augmenté même lorsque les FRCV sont contrôlés et que l’équilibre glycémique est correct.
Cependant, ces facteurs n’expliquent qu’une partie de ce risque qui est particulièrement élevé, y compris lorsque le trouble glycémique semble maîtrisé. D’autres facteurs jusqu’à présent peu connus mais dont l’effet commence à être démontré jouent un rôle aggravant qu’il faut désormais prendre en considération.