Quel rôle pour un double traitement antiagrégant prolongé après implantation de stents actifs ?
DAPT : Dual AntiPlatelet Therapy study
Contexte et hypothèse :
La durée optimale du double traitement antiagrégant après pose d’un stent actif reste objet de débat. Plusieurs études ont cherché à vérifier l’innocuité d’un raccourcissement de la durée traditionnelle du double traitement (un an).
L’étude DAPT a évalué l’intérêt de la prolongation du traitement antiagrégant double au-delà d’un an chez des patients ayant été traités par une angioplastie avec un stent actif, en faisant l’hypothèse que la prolongation du double traitement permettrait de réduire le risque d’événements ischémiques à long terme, tout en étant non-inférieur au traitement de 12 mois pour le risque hémorragique.
Critères d’inclusion
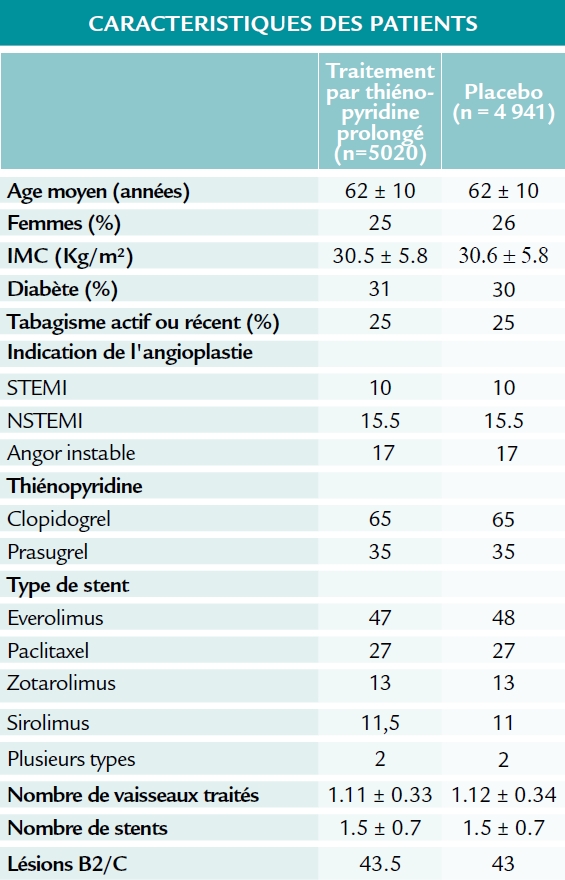
Patients ayant été traités par angioplastie, adhérents à leur traitement et n’ayant pas fait de complications dans l’année ayant suivi l’angioplastie. Dans l’analyse présentée, seuls les patients traités avec des stent actifs ont été étudiés. Plusieurs types de stents ont été utilisés (everolimus, zotarolimus, sirolimus, paclitaxel). Le traitement antiagrégant suggéré comprenait : aspirine (75-162 mg) et clopidogrel (75 mg) ou prasugrel (10 mg, ou 5 mg pour les patients de moins de 60 Kg).
Plan de l’étude
Randomisation en double aveugle, entre aspirine et thiénopyridine (clopidogrel ou prasugrel, selon le traitement initialement prescrit lors de l’angioplastie) ou aspirine et placebo, pendant 18 mois (de 12 à 30 mois). Une stratification sur plusieurs paramètres a été mise en place (notamment sur le type de stent et le type de thiénopyridine utilisés).
A 30 mois, tous les patients ont été suivis pendant 3 mois supplémentaires pour rechercher un éventuel effet rebond à l’arrêt de la double antiagrégation.
Critères de jugement
Co-critère principal d’efficacité :
• Thrombose de stent
• Evénements cardiovasculaires majeurs (décès, infarctus ou AVC)
Critère principal de sécurité :
Saignement modéré ou majeur selon la définition GUSTO
Méthodologie statistique et taille de l’échantillon
Pour tenir compte du double critère primaire d’efficacité, les résultats sont considérés comme positifs si chacun des critères a une significativité < 0,05 ou si l’un des critères est significatif au seuil de 0,025. La taille de l’échantillon (9 800 patients) a été calculée sur la base d’un taux de 0,5% de thromboses de stent et de 2,9% d’événements cardiovasculaires majeurs dans le groupe placebo, pour un hazard ratio de 0,45 sur le premier critère d’efficacité et de 0,75 sur le second. L’hypothèse retenue pour le critère de sécurité était fondée sur un taux annuel de saignement de 1,9%, avec une marge de non-infériorité de 0,8%, aboutissant à une taille d’échantillon de 9 960 patients.
Population
Résultats
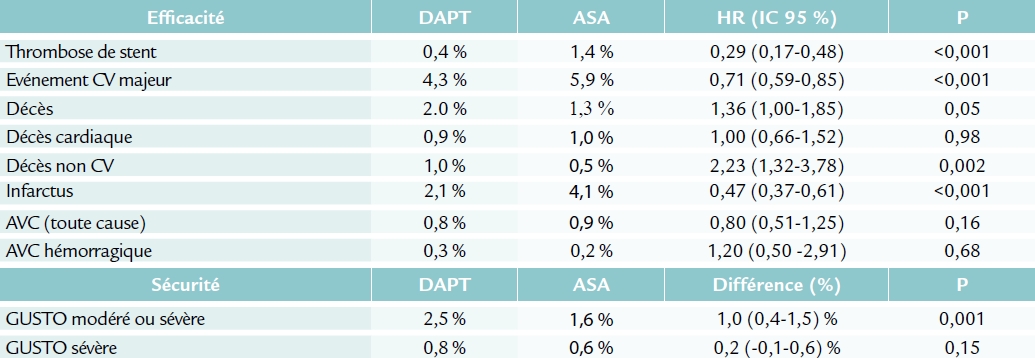
La prolongation du double traitement entraîne significativement moins d’événements ischémiques, mais provoque significativement plus d’événements hémorragiques ; la marge de non-infériorité pour les événements hémorragiques est dépassée (P de non-infériorité : 0,70). La mortalité totale est supérieure avec le double traitement prolongé, en raison d’une surmortalité non-cardiovasculaire, imputable notamment aux décès hémorragiques post-traumatiques et aux décès par cancer. Dans une analyse a posteriori des données, on constate cependant un déséquilibre entre les deux groupes à l’inclusion chez les patients décédés de cancer, avec plus de cancer diagnostiqués avant l’inclusion dans le groupe DAPT.
Conclusion
La prolongation du double traitement antiagrégant (aspirine et thiénopyridine au-delà d’un an) après la pose d’un stent actif diminue le risque de thrombose de stent et d’accidents cardiovasculaires graves, au prix d’un risque hémorragique accru. La mortalité cardiaque n’est pas modifiée et la mortalité non cardiovasculaire est augmentée chez les patients dont le traitement a été prolongé.
Nicolas Danchin
REACTION
Double traitement antiagrégant après pose de stent : entre court ou long, le cœur balance ?
Les résultats de l’étude DAPT publiés par Mauri et collaborateurs ont montré qu’une bithérapie antiagrégante plaquettaire prolongée après la mise en place d’un stent coronaire actif réduit significativement le risque de thrombose de stents et d’évènements cardio et cérébro-vasculaires majeurs au prix d’une augmentation significative du risque de saignement grave. Ils sont en apparente contradiction avec les plus petites études antérieures s’intéressant à cette question. En effet une méta-analyse récente de 4 études sur le sujet a conclu à l’absence d’intérêt de la prolongation de la bithérapie prolongée en terme d’évènements thrombotiques et à un surcroît significatif d’hémorragies majeures.
Les résultats de l’Etude DAPT vont dans le même sens que les résultats de l’étude CHARISMA dont le sous-groupe des patients symptomatiques avait bénéficié d’une bithérapie antiagrégante plaquettaire prolongée. Il n’en reste pas moins vrai que dans l’étude DAPT la mortalité toutes causes confondues est supérieure dans le groupe sous bithérapie (résultats à la limite de la significativité), en raison d’une augmentation de la mortalité non cardio-vasculaire. L’applicabilité des résultats de DAPT reste en questionnement. En effet il faut remarquer que sur les 25 682 patients inclus dans l’étude, 7 644 (33,4%) étaient éligibles à la randomisation mais ne l’ont pas été par refus des médecins traitants, et/ou des patients. A-t-on sélectionné les patients les plus graves ? Dans DAPT, les stents actifs de première génération ont été utilisés dans plus d’un tiers des cas mais les résultats obtenus semblent indépendants du type de stent utilisé (pour ce qui concerne l’un des deux critères principaux à savoir la thrombose de stent, le deuxième critère la récidive d’infarctus du myocarde étant il est vrai plus fréquente avec les stents de première génération).
Les études ISAR-SAFE et ITALIC ont abordé la question de la durée du traitement double d’une autre manière : est-il possible de raccourcir sans risque la durée classique (un an) de la double antiagrégation ? Les deux études arrivent à la même conclusion : le risque d’événement ischémique grave n’est pas augmenté si la durée de traitement est raccourcie à 6 mois.
Le débat n’est donc pas clos, tous les patients ne relèvent sans doute pas de la même durée de bithérapie antiagrégante plaquettaire après insertion d’un stent actif. L’individualisation de la durée du traitement anti-agrégant plaquettaire est certainement appropriée.
Gérard HELFT,
CHU-Pitié-Salpétrière Paris
Article paru dans le CORDIAM N°2 (Décembre 2014)
Télécharger l’article
