Maladie coronaire stable sans insuffisance cardiaque : l’ivabradine ne convainc pas
SIGNIFY : Study Assessing the Morbidity–Mortality Benefits of the If Inhibitor Ivabradine in Patients with Coronary Artery Disease without Heart Failure
Contexte et Hypothèse
Un rythme cardiaque élevé est un marqueur établi de risque cardiovasculaire dans la population générale et chez les patients avec maladie cardiovasculaire. Les analyses précédentes ont montré que l’ivabradine fait baisser la fréquence cardiaque (FC) sans modifier la pression artérielle, diminue les symptômes et réduit l’ischémie chez les patients atteints d’angor stable, et améliore le devenir des patients atteints d’insuffisance cardiaque avec dysfonction systolique.
Des analyses post hoc de l’étude BEAUTIFUL ont suggéré que l’ivabradine pourrait améliorer le devenir des patients avec une fréquence cardiaque (FC) >70/min, en particulier chez les patients angineux.
Le but de l’étude SIGNIFY a été de déterminer si le traitement par ivabradine permettait, chez des patients coronariens stables sans dysfonction ventriculaire gauche recevant un traitement optimal, de réduire la morbi-mortalité cardio-vasculaire au long cours.
Méthodologie de l’étude
Type d’étude et traitement étudié
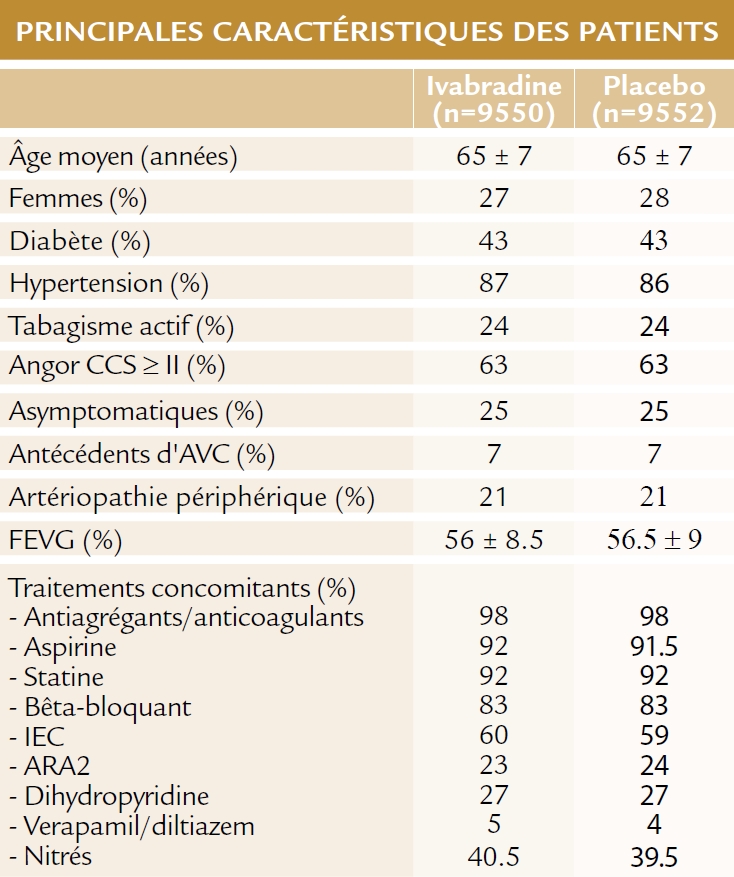
Étude multicentrique (51 pays, 1139 centres) menée en double aveugle, randomisant 19 102 patients recevant soit de l’ivabradine (n=9550) à une dose allant jusqu’à 10 mg deux fois par jour (initialement 7.5mg X 2/jour ou 5 mg X2/j si âge ≥ 75 ans puis dose ajustée pour obtenir une fréquence cardiaque cible de 55 à 60 battements par minute) soit un placebo (n=9552) en plus d’un traitement de fond standard.
Critère de jugement principal
Critère composite : survenue de décès d’origine cardiovasculaire (CV) ou d’infarctus du myocarde (IDM) non fatal
Critères secondaires de jugement
Décès d’origine CV, IDM non fatal, mortalité toute cause
Suivi : 27.8 mois
Population
Critères d’inclusion :
• Patients de plus de 55 ans, avec une coronaropathie stable, sans insuffisance cardiaque clinique et avec fraction d’éjection ventriculaire gauche (FEVG) >40%), en rythme sinusal avec FC ≥ 70/min sur 2 ECG consécutifs
• avec au moins un autre facteur de risque CV majeur parmi :
– angine de poitrine de classe ≥ II sur l’échelle de la Société Canadienne de Cardiologie (échelle allant de I à IV, les valeurs les plus élevées indiquant une plus grande limitation de l’activité physique due à l’angor)
– ischémie myocardique documentée dans l’année précédente
– événement coronaire majeur nécessitant une hospitalisation dans l’année précédente
• ou avec 2 facteurs de risque CV mineurs parmi :
– un niveau de HDL-cholestérol < 40 mg/dL
– un niveau de LDL-cholestérol > 160 mg/dL malgré un traitement hypolipémiant
– diabète de type 1 ou 2
– maladie artérielle périphérique
– tabagisme actif
– âge de ≥ 70 ans
Critères d’exclusion
Patients avec FEVG<40%, angor instable.
Résultats
Diminution de la FC de 9.7 battements par minute dans le groupe ivabradine versus placebo (IC 95% [-10.0 ; -9.5])
Critère principal, critères secondaires
• L’analyse du critère primaire (décès de cause CV ou DM non fatal) ne montre pas de différence significative entre le groupe ivabradine versus placebo (6.8% versus 6.4% respectivement, HR=1.08, IC 95% [0.96-1.20] p=0.20) (Figure 1).
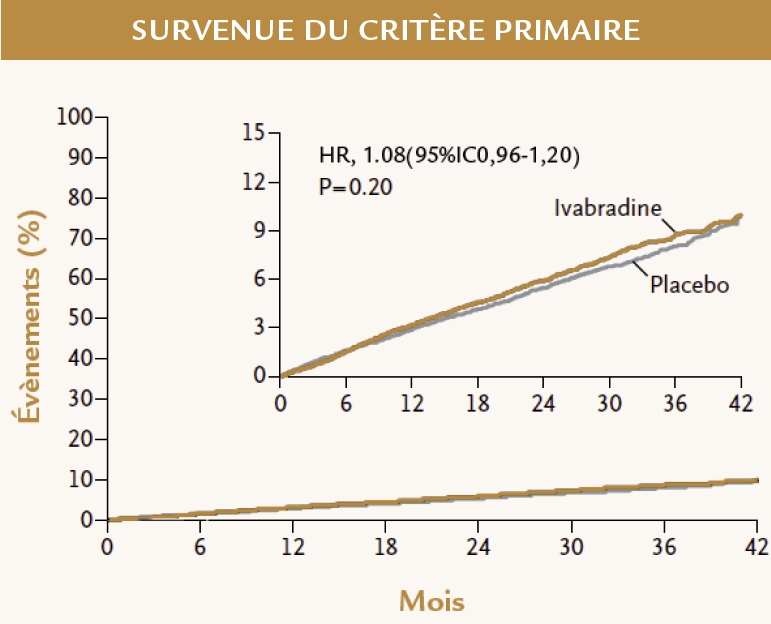
Figure 1
• On ne met pas en évidence de différence significative concernant les différents composants du critère principal, que ce soit pour le décès d’origine CV (HR 1.10, IC95% [0.94-1.28], p=0.25) ou pour l’IDM non fatal (HR 1.04 ; IC 95% [0.90-1.21], p=0.60).
• Le taux de décès toute cause n’est pas non plus significativement différent entre les 2 groupes (HR 1.06 ; IC 95% [0.94-1.21], p=0.35). Plus largement, on ne constate pas non plus de différence pour chacun des autres critères secondaires.
Analyse de sous-groupes :
• Analyse pré-spécifiée dans la population des patients ayant un angor de classe 2 ou plus (Figure 2)
– Critère principal: décès CV ou infarctus : 1.18 (1.03-1.35), P=0.018
– Mortalité CV : 1.16 (0.97-1.40) P=0.11
– Infarctus non fatal : 1.18 (0.97-1.42) P=0.09
– Revascularisation myocardique programmée : 2.8 vs 3.5% HR 0.82 (NS)
– Amélioration de l’angor au 3ème mois : 24.8 vs 19.4 (P< 0.01)
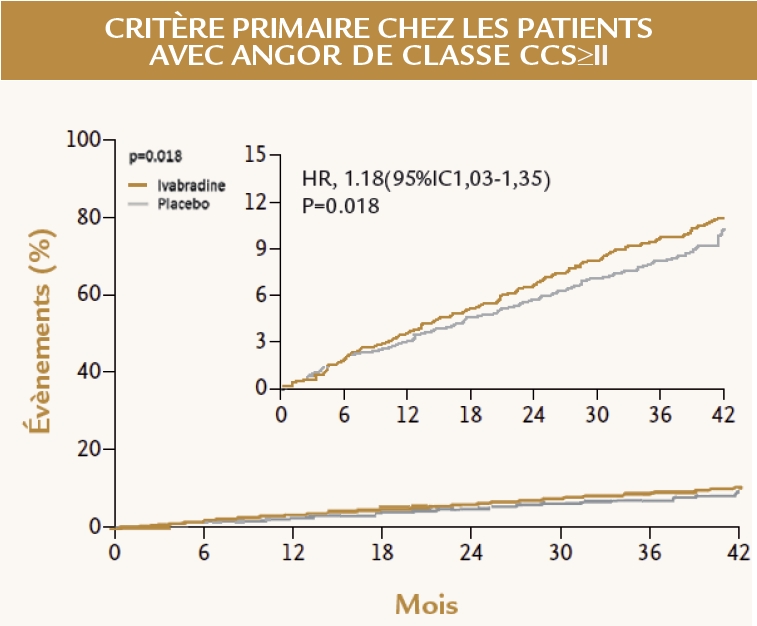
Figure 2
• Dans les autres sous-groupes étudiés, il n’y a pas d’interaction significative entre ivabradine et survenue du critère principal.
Effets secondaires :
73% des patients sous ivabradine ont présenté des effets secondaires versus 67% dans le groupe placebo (p<0.001) : bradycardie symptomatique (7.9%, vs. 1.2% dans le groupe placebo), bradycardie asymptomatique (11.0% vs.1.3%), fibrillation auriculaire (5.3% vs. 3.8%), phosphènes (5.4% vs. 0.5%) (p<0.001 pour chacun des symptômes). Ces effets secondaires ont conduit à l’arrêt de l’ivabradine dans 13% des cas et du placebo dans 7% des cas (p<0.001).
Il n’y a pas de différence dans l’incidence de fibrillation ventriculaire (0.3%) ni des torsades de pointes, qui sont exceptionnelles dans les deux groupes.
Conclusion
Baisser la FC avec l’ivabradine chez les patients avec cardiopathie ischémique sans insuffisance cardiaque clinique ne permet pas de réduire le risque de décès CV ou d’IDM non-fatal. Ainsi l’étude SIGNIFY ne confirme pas l’hypothèse de BEAUTIFUL supposant que la réduction de FC peut améliorer le devenir des patients avec angor stable.
Dans le sous-groupe des patients angineux (classe CCS ≥II), il y a une augmentation du risque de décès CV ou d’IDM non fatal, même si il semble y avoir une amélioration des symptômes et du recours à l’angioplastie coronaire.
Sarah Cohen
Référence
Fox K, Ford I, Steg PG, Tardif JC, Tendera M, Ferrari R; the SIGNIFY Investigators. Ivabradine in Stable Coronary Artery Disease without Clinical Heart Failure. N Engl J Med. 2014 Aug 31.
RÉACTION
SIGNIFY, une déception… et des interrogations
L’ivabradine est un médicament original, à l’efficacité anti-angineuse reconnue, neutre sur le plan hémodynamique, et dont l’étude SHIFT a montré qu’il améliorait le devenir des patients insuffisants cardiaques avec dysfonction systolique ventriculaire gauche, en diminuant la fréquence des ré-hospitalisations et en reculant la mortalité cardiovasculaire ; dans cette étude, la mortalité globale était également numériquement plus faible chez les patients traités par ivabradine. Les résultats de l’étude SIGNYFY apparaissent donc, en regard de ceux de SHIFT, franchement décevants.
Il faut dire que l’hypothèse testée dans SIGNIFY était pour le moins hardie : démontrer le bénéfice du traitement par ivabradine chez des patients coronariens stables sans dysfonction ventriculaire, ni antécédent d’insuffisance cardiaque, traités selon les standards les plus actuels, et ayant une fréquence cardiaque dépassant 70 battements par minute. Il s’agissait là d’une population à faible risque, à la différence de ceux ayant une dysfonction ventriculaire gauche. L’impact d’une fréquence cardiaque élevée dans une telle population n’a été que peu étudié et ne semble pas toujours déterminant : ainsi, dans l’enquête FAST-MI 2005*, une fréquence cardiaque >75 battements par minute dans les suites d’un infarctus est associée à une augmentation du risque de mortalité à un an, mais pas au-delà (jusqu’à 5 ans), c’est-à-dire quand la maladie est entrée dans sa phase stable (précisément celle correspondant aux patients de SIGNIFY).
Le résultat de l’étude sur le critère principal, pour l’ensemble de la population, est clair : il n’y a pas de bénéfice à ajouter de l’ivabradine au traitement classique, puisque le pronostic n’est pas amélioré et que le traitement ne diminue pas le recours aux gestes de revascularisation myocardique
En revanche, les données de l’analyse pré-spécifiée chez les patients ayant une symptomatologie angineuse, où le traitement paraît augmenter le risque de décès cardiovasculaire ou infarctus, constituent une surprise et interpellent.
En regardant les caractéristiques initiales des patients angineux, par rapport à ceux ayant une symptomatologie de classe I ou asymptomatiques, on constate qu’il s’agit d’une population dont le profil est plutôt moins sévère, population plus jeune, ayant dans l’ensemble moins de comorbidités (diabète, artériopathie périphérique, tabagisme). En dépit de ce profil apparemment plus favorable, la mortalité n’est pas plus basse (4,8% sous placebo, que les patients soient angineux ou non). On pourrait penser que l’ischémie myocardique, dont témoignerait l’angor, explique une mortalité plus élevée que celle attendue pour une population à plus faible risque par ailleurs, mais ce n’est probablement pas le cas car le risque d’infarctus, lui, est plus faible (3,7% chez les patients angineux, 4,2% chez les patients asymptomatiques ou en classe I). En somme, on s’y perd un peu…
Il ne paraît pas simple non plus, au vu des données disponibles, de trouver une explication à ce résultat paradoxal : l’ivabradine, médicament anti-angineux et anti-ischémique, semble plutôt aggraver la situation chez les patients angineux, tandis qu’une tendance plus favorable est observée dans la population asymptomatique ou pauci-symptomatique.
De nombreuses questions sont donc, à l’heure actuelle, en suspens :
– y a-t-il une interaction avec certains des médicaments co-prescrits (les dérivés nitrés, par exemple, étaient bien plus employés chez les patients angineux) ?
– les doses d’ivabradine ont-elles été plus fortement augmentées dans le groupe des patients angineux, avec un plus grand risque d’effets secondaires ?
– la baisse de la fréquence cardiaque a-t-elle été plus marquée dans ce groupe, en raison d’une titration plus importante de l’ivabradine, alors que la fréquence cardiaque initiale était similaire ? mais il n’y a pas eu chez eux plus d’épisodes de bradycardie symptomatique…
Pour l’avenir du médicament dans la pathologie coronaire, il sera essentiel d’obtenir, dans les mois qui viennent, des réponses à toutes ces questions. Ce sera là la tâche de l’EMA.
En attendant, un autre enseignement peut dès à présent être tiré de SIGNIFY : la possibilité qu’une fréquence cardiaque élevée soit un authentique facteur de risque cardiovasculaire paraît véritablement s’éloigner.
Nicolas Danchin,
HEGP, Paris
* Seronde et al. Discharge heart rate and mortality after myocardial infarction. Am J Med 2014
Article paru dans le CORDIAM N°1 (Octobre 2014)
Télécharger l’article
