Yannick Hourmant, Virginie Lemiale,
Service de Médecine Intensive et Réanimation,
Hôpital Saint Louis, Paris
Yannick.Hourmant@ophp.fr – virginie.lemiale@ophp.fr
L’insuffisance respiratoire aiguë reste l’une des principales raisons d’admission dans les services de médecine intensive et réanimation. Les causes sont nombreuses particulièrement chez le patient immunodéprimé. La physiopathologie de l’insuffisance respiratoire aiguë dépend de l’étiologie. Néanmoins l’apport important d’oxygène est toujours nécessaire. Bien qu’améliorée au cours des dernières années, la mortalité associée à une défaillance respiratoire reste élevée surtout si une intubation orotrachéale pour ventilation mécanique invasive s’avère nécessaire.
Introduction
L’objectif du traitement symptomatique de l’hypoxémie au cours de l’insuffisance respiratoire aiguë est de corriger l’hypoxémie et ainsi de prévenir ses conséquences. Un autre objectif est de diminuer le travail respiratoire et de prévenir une intubation orotrachéale pour limiter la mise en place d’une ventilation mécanique invasive.
Toutefois quelle que soit la technique utilisée, elle ne doit pas contribuer à aggraver les lésions pulmonaires.
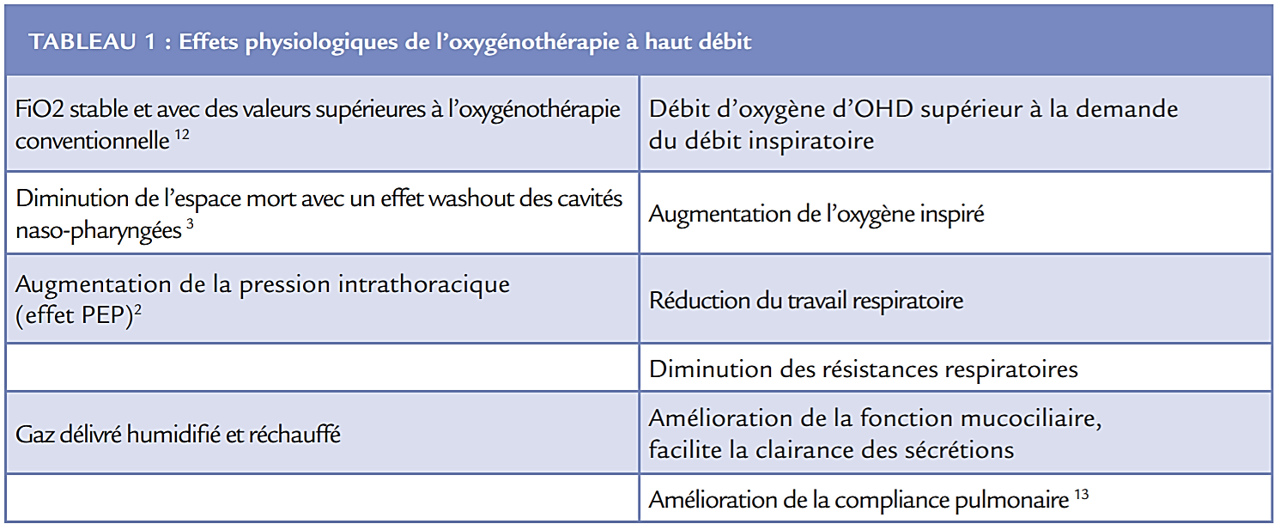
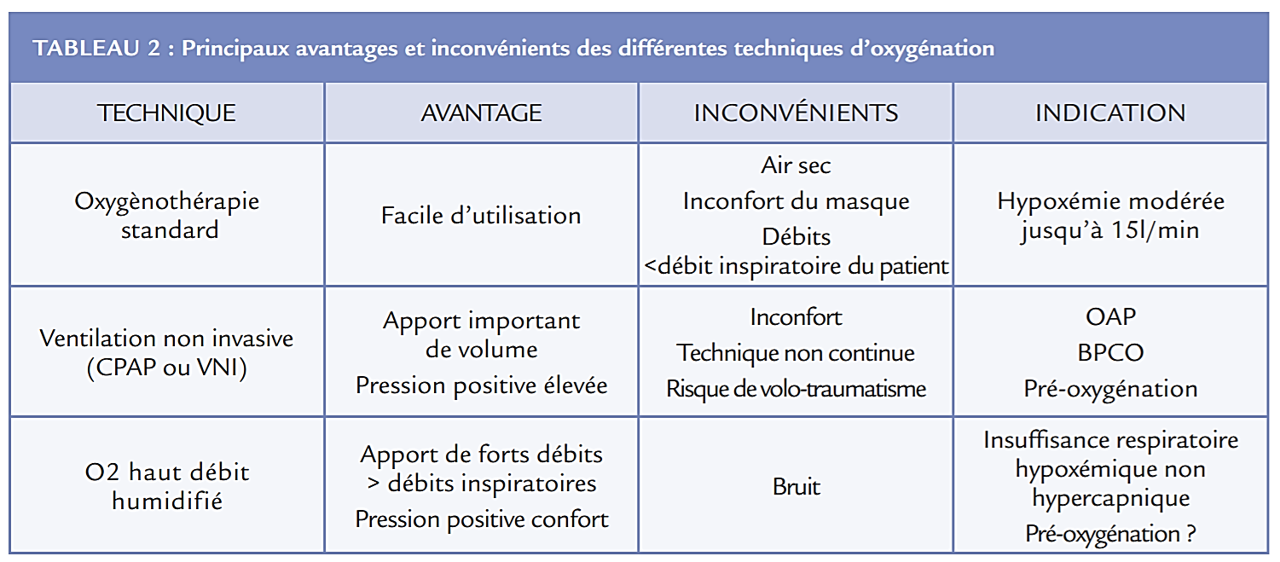
L’oxygénothérapie conventionnelle (lunettes nasales, masque simple, masque à haute concentration avec réserve d’oxygène) ne permet d’administrer l’oxygène qu’à un faible débit (≤ 15L/min). La FiO2 délivrée n’est pas stable et dépend du débit inspiratoire du patient. De plus, l’oxygénothérapie au masque facial comporte des limites et elle peut être mal tolérée compte tenu de l’inhalation d’air froid et sec. Une étude a mis en évidence dans un certain nombre de cas un inconfort pour les patients recevant une oxygénothérapie par masque facial standard à un débit de 8L/min 1.
Une autre alternative à l’intubation est le recours à la ventilation non invasive qui a montré son efficacité d’abord chez les patients ayant une exacerbation de BPCO ou un OAP. En revanche au cours de l’insuffisance respiratoire hypoxémique liée à d’autres étiologies, son apport est plus discutable. Outre l’inconfort qu’elle confère, elle peut être associée à un retard d’intubation et à l’aggravation des lésions pulmonaires. Enfin dans ce contexte d’insuffisance respiratoire aiguë de novo, l’oxygénothérapie nasale humidifiée et réchauffée à haut débit (OHD), initialement développée en pédiatrie et néonatalogie il y a plusieurs années, s’est avérée une alternative simple et efficace chez l’adulte. Plusieurs études observationnelles mettent en avant un bénéfice pour les patients hypoxémiques.
Technique et avantages de l’Oxygénothérapie à Haut Débit (OHD)
L’OHD implique l’administration d’oxygène chauffé et humidifié au moyen d’appareils spéciaux commercialisés sous différentes appellations (Vapotherm, Comfort Flo, ou Optifl ow). L’OHD est un système qui comprend un générateur de débit capable de délivrer jusqu’à 70 L/min d’oxygène, une chambre d’humidification et de réchauffement des gaz, connectée à un circuit délivrant au patient un mélange gazeux à 37°C de température avec une humidité absolue de 44 mg/L via de larges canules nasales en silicone. La fraction d’oxygène délivrée (FiO2) peut atteindre 100%.
L’un des intérêts de cette technique réside dans le confort que peut apporter l’OHD. L’utilisation d’un humidificateur chauffant permet de délivrer un oxygène mieux humidifié. En effet à des débits aussi importants que 40-60L/min, l’apport de gaz non humidifié n’est pas tolérable pour les muqueuses. Des études observationnelles ont montré que l’utilisation de l’OHD était associée à une diminution de la fréquence respiratoire, une diminution du travail respiratoire et une meilleure oxygénation. Enfin l’administration d’air réchauffé et humidifié permet la réduction de la viscosité des secrétions trachéobronchiques, améliore la clairance mucociliaire, ces effets pouvant contribuer à améliorer le confort du patient.
Plusieurs études ont mis en évidence un effet PEP (Pression expiratoire positive) c’est à dire une pression intra thoracique positive après la mise en place d’une OHD. Les valeurs de PEP mesurées vont de 2,7 à 7,4 cm H2O. Ces valeurs peuvent varier selon les conditions anatomiques, l’ouverture ou la fermeture de la bouche par le patient. Ainsi l’effet PEP décrit ne paraît pas être le principal bénéfice de cette technique et le faible niveau de PEP retrouvé par certains auteurs ne semble pas pouvoir influencer le devenir des patients².
D’autre part, compte tenu d’un débitimportant, la quantité de CO2 re-inhalé est faible et permettrait une diminution de l’espace mort 3. Au cours des épisodes d’insuffisance respiratoire aiguë les patients ont une majoration de leur demande en oxygène par augmentation de la commande centrale ventilatoire.
Certaines études retrouvent une ventilation minute pour les patients avec une hypoxémie pouvant atteindre 30 à 40 L/min. De ce fait l’oxygénothérapie conventionnelle ne permet pas de garantir une FiO2 constante pour les patients qui ont une demande accrue avec un débit ventilatoire minute dépassant la capacité d’apport en oxygène des techniques conventionnelles. Compte tenu d’un débit important au cours de l’OHD, la quantité d’air venant de la pièce reste faible et minimise ainsi le risque d’avoir un taux d’oxygène délivré au malade dilué par rapport à la quantité d’oxygène souhaitée. Le niveau d’oxygène prescrit (FIO2) correspond de manière fiable à la quantité d’oxygène administrée au patient.
De plus, l’interface d’oxygénothérapie via des canules nasales permet potentiellement au patient de continuer ses activités quotidiennes avec la possibilité de boire, manger, parler et communiquer avec son entourage et les soignants. Cet aspect est important même s’il est théorique chez les patients les plus sévères. Les effets physiologiques, l’apport d’une FiO2 élevée et l’effet PEP peuvent contribuer au recrutement alvéolaire et pourraient expliquer le bénéfice de l’OHD par rapport à l’oxygénothérapie standard. Ces effets physiologiques sont résumés dans le tableau 1.
Indications en médecine intensive et réanimation
Au cours de l’insuffisance respiratoire aiguë de novo
L’application de l’OHD dans les réanimations adultes reste relativement récente, les données dans la littérature sont limitées et sont composées en grande partie par des études observationnelles.
En 2015, une étude randomisée sur 310 patients en détresse respiratoire aiguë de novo, a montré la supériorité en termes de mortalité de l’OHD par rapport à la VNI et à l’oxygène standard. Néanmoins cette étude restait négative sur le critère de jugement principal qu’était le recours à l’intubation4.
D’autres études ont montré des résultats différents.
Une analyse systématique de la littérature a été réalisée récemment par Rochwerg et al.5 comparant l’utilisation de l’OHD à l’oxygénothérapie conventionnelle au cours de l’insuffisance respiratoire aigüe hypoxémique. Les études prises en compte dans cette méta-analyse sont les études randomisées comparant l’OHD à l’oxygénothérapie conventionnelle. Elle a permis d’analyser 9 études soit 2093 patients.
Dans cette méta-analyse il n’y a pas d’effet sur la mortalité comparé à l’oxygénothérapie conventionnelle ([RR]= 0,94 ; 95% CI 0,67-1,31). Par contre, l’utilisation de l’OHD pourrait réduire le recours à une intubation orotrachéale en comparaison de l’oxygénothérapie conventionnelle (([RR]= 0,85 ; 95% CI 0,74-0,99). Les effets concernant la dyspnée et la tolérance des patients à l’OHD sont variables d’une étude à l’autre.
Chez les patients immunodéprimés
La mortalité des patients immunodéprimés atteints d’une insuffisance respiratoire hypoxémique reste très élevée. Les techniques permettant de limiter l’intubation oro-trachéale et la ventilation mécanique invasive ont donc dans ce domaine, un intérêt majeur. Plusieurs études observationnelles de faibles effectifs ont montré des résultats discordants.
Une étude randomisée publié en 2018 comparant l’OHD à l’oxygénothérapie standard a été réalisée dans des réanimations françaises et belges. Cette
étude incluait 776 patients admis en réanimation pour insuffisance respiratoire aiguë nécessitant plus de 6l/mn d’oxygène. Les résultats ne retrouvaient pas de bénéfice sur la mortalité ou sur le taux d’intubation 6. Néanmoins, l’OHD ne semblait pas délétère dans ces centres experts où le retard à l’intubation est limité.
La pré-oxygénation avant intubation oro-trachéale
L’intubation oro-trachéale est couramment pratiquée notamment chez les patients avec une insuffisance respiratoire aiguë admis en réanimation. La survenue d’effets indésirables est fréquente avec environ 30 % d’évènements indésirables graves dont la survenue d’une hypoxémie sévère, plus fréquente chez les patients déjà hypoxémiques. La mise en place d’une pré-oxygénation est une étape primordiale pour limiter la survenue de
désaturation au cours de la procédure d’intubation. Les différentes techniques utilisées telles que la VNI ou l’oxygène standard permettent de limiter le risque de désaturation. Néanmoins, l’OHD pourrait permettre une oxygénation importante pendant la période apnéique et peut sembler intéressant dans cette indication.
Une étude randomisée multicentrique s’est intéressée à la pré-oxygénation chez les patients hypoxémiques en réanimation. Soixante deux patients avec OHD ont été comparés à 57 patients dans le groupe oxygénothérapie standard (15 L/min au masque facial à réserve) 7. Au sein de cette étude, il n’y avait pas de différence en comparaison de l’OHD à l’oxygénothérapie au masque (15 L/min) en ce qui concerne la survenue d’une désaturation (SPO2 médiane minimum : 91,5% (80-96%) pour le groupe OHD contre 89,5% (81-95%) pour le groupe masque haute concentration, p=0.44). Aucune différence n’était retrouvée concernant la difficulté d’intubation, la survenue d’événements indésirables entre les 2 groupes.
L’oedème aigu du poumon (OAP)
En améliorant l’oxygénation des patients souffrant d’hypoxémie au cours d’un oedème pulmonaire aigu d’origine cardiogénique, l’utilisation de l’OHD pourrait être bénéfique chez ces patients. En effet la correction de l’hypoxémie et possiblement l’augmentation même faible de la pression intrathoracique (effet PEP), pourrait avoir une place au même titre que la ventilation non invasive en pression positive.
Une étude observationnelle 8, de faible effectif (5 patients) rapporte l’utilisation de l’OHD au cours d’un OAP et met en évidence un succès du traitement par OHD. Une étude récente 9 monocentrique et rétrospective s’est intéressée à l’utilisation de l’OHD au cours de l’OAP. L’oxygénation par OHD (76 patients) a été comparée de manière rétrospective à la ventilation mécanique invasive (73 patients) au cours d’un OAP avec hypoxémie. La
mortalité n’était pas différente entre les 2 groupes. Parmi les patients recevant de l’OHD 86,8% d’entre eux se sont améliorés sans nécessité d’une ventilation invasive. Ces données sont à confirmer par des études prospectives randomisées de plus grande ampleur.
Aucune étude randomisée n’a comparé l’OHD à la technique de référence, la ventilation non invasive en pression positive, qui est recommandée par la société européenne de cardiologie au cours de l’OAP avec hypoxémie (grade IIa, niveau B)10.
Actuellement il n’y a pas de données suffisantes pour recommander l’utilisation de l’OHD au cours d’un OAP. La technique d’oxygénation par ventilation non invasive en pression positive reste le choix numéro 1 en cas d’hypoxémie.
Risques associés à la technique
Il existe des données dans la littérature suggérant un bénéfice à la mise en place d’OHD chez les patients avec une insuffisance respiratoire aiguë. Cependant il faut regarder ces résultats en prenant en compte certaines limites : l’hétérogénéité des patients inclus, certaines études utilisent comme critère de jugement des données physiologiques sans mettre en évidence de bénéfice clinique, les réglages de l’OHD varient au sein des différentes études ne permettant pas de généraliser les résultats.
L’OHD nécessite une surveillance rigoureuse pour ne pas retarder l’intubation lorsqu’elle est nécessaire. Il est donc important d’assurer une surveillance en soins intensif avec un examen clinique régulier afin de dépister l’apparition de nouvelle défaillance.
Par ailleurs, des objectifs de succès ou d’échec peuvent être décidés par avance et pourraient permettre de limiter le retard d’intubation. Ces critères restent à évaluer.
En effet, l’utilisation inappropriée de l’OHD peut conduire à retarder une intubation. Kang et al. 11 ont mis en évidence une augmentation de la mortalité pour les patients qui avaient un échec de traitement par OHD et qui étaient intubés au-delà de la 48ème heure de prise en charge.
Enfin une formation et une surveillance infirmière rigoureuse du système doivent être mises en place afin d’éviter les échecs. L’apport d’eau stérile dans l’humidificateur est indispensable au confort du patient, le bon positionnement des canules nasales doit être vérifié régulièrement ainsi que la température du système. En effet, les patients étant très oxygénodépendants, toute rupture d’apport peut être grave.
Conclusion
L’oxygénothérapie à haut débit peut paraître séduisante pour la prise en charge des hypoxémies aiguës, mais la mise en place d’une telle technique nécessite une surveillance au sein d’une structure et avec une équipe entraînée pour ne pas retarder une éventuelle intubation oro-trachéale
pour mettre en place une ventilation mécanique invasive. L’analyse de la littérature ne met pas en évidence de réel bénéfice en faveur de l’oxygénothérapie haut débit sur la mortalité. L’utilisation de cette technique reste un traitement de support symptomatique ne devant pas faire perdre de vue l’importance du traitement étiologique.
Les auteurs déclarent ne pas avoir de liens d’intérêt en rapport avec cet article.
RÉFÉRENCES
-
Chanques G, Constantin J-M, Sauter M, Jung B, Sebbane M, Verzilli D, et al. Discomfort associated with underhumidifi ed high-fl ow oxygen therapy in critically ill patients. Intensive Care Med. juin 2009;35(6):996-1003.
-
Groves N, Tobin A. High fl ow nasal oxygen generates positive airway pressure in adult volunteers. Aust Crit Care. nov 2007;20(4):126-31.
-
Dysart K, Miller TL, Wolfson MR, Shaffer TH. Research in high fl ow therapy: mechanisms of action. Respir Med. oct 2009;103(10):1400-5.
-
Frat J-P, Thille AW, Mercat A, Girault C, Ragot S, Perbet S, et al. High-fl ow oxygen through nasal cannula in acute hypoxemic respiratory failure. N Engl J Med. 4 juin 2015;372(23):2185-96.
-
Rochwerg B, Granton D, Wang DX, Helviz Y, Einav S, Frat JP, et al. High fl ow nasal cannula compared with conventional oxygen therapy for acute hypoxemic respiratory failure: a systematic review and meta-analysis. Intensive Care Med. mai 2019;45(5):563-72.
-
Azoulay E, Lemiale V, Mokart D, Nseir S, Argaud L, Pène F, et al. Effect of High-Flow Nasal Oxygen vs Standard Oxygen on 28-Day Mortality in Immunocompromised Patients With Acute Respiratory Failure: The HIGH Randomized Clinical Trial. JAMA. 27 nov 2018;320(20):2099-107.
-
Vourc’h M, Asfar P, Volteau C, Bachoumas K, Clavieras N, Egreteau P-Y, et al. High-fl ow nasal cannula oxygen during endotracheal intubation in hypoxemic patients: a randomized controlled clinical trial. Intensive Care Med. sept 2015;41(9):1538-48.
-
Carratalá Perales JM, Llorens P, Brouzet B, Albert Jiménez AR, Fernández-Cañadas JM, Carbajosa Dalmau J, et al. High-Flow therapy via nasal cannula in acute heart failure. Rev Esp Cardiol. août 2011;64(8):723-5.
-
Kang MG, Kim K, Ju S, Park HW, Lee SJ, Koh J-S, et al. Clinical effi cacy of high-fl ow oxygen therapy through nasal cannula in patients with acute heart failure. J Thorac Dis. févr 2019;11(2):410-7.
-
Ponikowski P, Voors AA, Anker SD, Bueno H, Cleland JGF, Coats AJS, et al. 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure [Internet]. European Journal of Heart Failure. 2016 [cité 27 juin 2019]. Disponible sur:https://onlinelibrary.wiley.com/doi/abs/10.1002/ejhf.592
-
Kang BJ, Koh Y, Lim C-M, Huh JW, Baek S, Han M, et al. Failure of high-fl ow nasal cannula therapy may delay intubation and increase mortality. Intensive Care Med. avr 2015;41(4):623-32.
-
Sim M a. B, Dean P, Kinsella J, Black R, Carter R, Hughes M. Performance of oxygen delivery devices when the breathing pattern of respiratory failure is simulated. Anaesthesia. sept 2008;63(9):938-40.
-
Greenspan JS, Wolfson MR, Shaffer TH. Airway responsiveness to low inspired gas temperature in preterm neonates. J Pediatr. mars 1991;118(3):443-5.
