
A Trial of Transfusion Strategies for Myocardial Infarction and Anemia
Stratégies de transfusion dans l’infarctus du myocarde et l’anémie
Contexte et hypothèse
L’anémie est une affection fréquente qui impacte le pronostic des patients présentant un infarctus du myocarde. L’un des traitements de l’anémie est la transfusion. Cependant, les culots globulaires deviennent une ressource de plus en plus rare et précieuse, rendant la transfusion coûteuse, lourde sur le plan logistique et non dénuée de risque avec des effets indésirables connus parfois graves. A l’heure actuelle, la stratégie de transfusion dans l’infarctus du myocarde n’est pas clairement établie.
Les études randomisées ont comparé des stratégies de transfusion dite “restrictive” versus “libérale” dans le cadre de chirurgie cardiaque et non cardiaque ou dans les hémorragies digestives, mais les patients ayant présenté un infarctus du myocarde ont été exclus.
Critères d’inclusion / exclusion
Critères d’inclusion
– Infarctus du myocarde (syndrome coronaire avec élévation du ST ou sans élévation du ST) défini par :
o des syndromes ischémiques datant de moins de 48h avant l’admission
o une élévation de la troponine
– Anémie : hémoglobine inférieur à 10g/dl mais strictement supérieur à 7g/dl à n’importe quel moment durant l’hospitalisation
– Consentement écrit
– Couverture sociale
Critères d’exclusion
– Choc cardiogénique (pression artérielle systolique < 90mmHg avec signes cliniques de bas débit ou nécessité de support inotrope)
– Infarctus du myocarde post angioplastie coronaire ou post pontage
– Transfusion dans les 30 jours précédents
– Toute pathologie hématologique
– Hémorragie massive ou engageant le pronostic vital
Plan d’étude et traitements étudiés
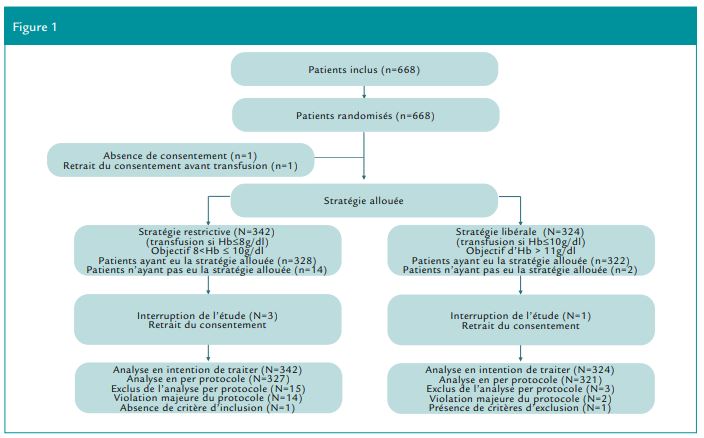
La Figure 1 résume le plan de l’étude.
Critères de jugement
Critère principal
– Rentabilité : rapport coût/efficacité à 30 jours
Critères secondaires
– MACE (événements cardiovasculaires) à 30 jours (décès, récidive d’infarctus, accident vasculaire cérébral, revascularisation urgente liée à une ischémie) et à 1 an, coût utilité à 30.
Taille de l’échantillon et hypothèses statistiques
L’hypothèse de l’étude est que chez les patients présentant un infarctus du myocarde, la stratégie de transfusion dite “restrictive” est non inférieure à la stratégie de transfusion dite “libérale” mais sera moins coûteuse. Le nombre d’événements cardiovasculaire à 30 jours estimé dans chaque groupe se basant sur les données
d’observation du registre FAST-MI est :
– groupe libéral : 15 %
– groupe restrictif : 11%
Un échantillon de 300 patients par groupe permet avec une puissance de 80% de démontrer la non infériorité du groupe restrictif avec une marge de non infériorité de 1,25 en utilisant un intervalle de confiance unilatéral de 97,5%. Si la non infériorité est atteinte, le test de supériorité nécessité un intervalle de confiance à 97,5% < 1 dans la population en intention de traiter. En estimant un pourcentage de perdus de vue ou de violation de protocole de 5%, 630 patients sont nécessaires (315 dans chaque groupe) pour démontrer une non infériorité.
Population
Il s’agit d’une étude randomisée multicentrique sur deux pays (France et Espagne). 630 patients ayant présenté un infarctus du myocarde et un dosage de l’hémoglobine compris entre 7 et 10 à n’importe quel moment de l’admission ont été inclus. Les caractéristiques en baseline de la population sont résumées dans le tableau 1.
Résultats
Critère de jugement principal
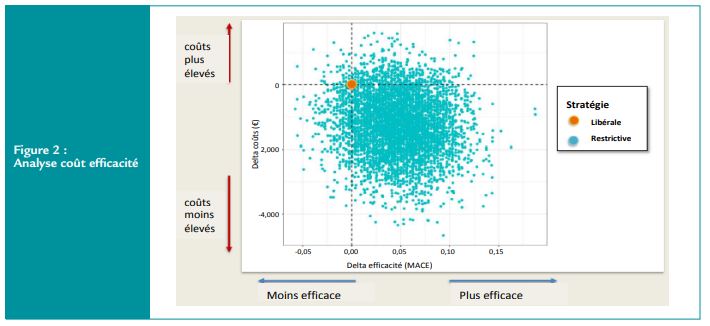
En analyse per protocole, 11% d’événements cardiovasculaires sont retrouvés chez les patients ayant eu la stratégie restrictive contre 14% dans la stratégie libérale (p=0,79, IC 97,5% [0,50 – 1,18]). En analyse en intention de traiter, le seuil de non infériorité est atteint avec un taux de 11,1% versus 14,2% dans les groupes restrictif et libéral respectivement (p=0,78). Le coût efficacité est en faveur de la stratégie restrictive avec une probabilité de 84% d’être plus « rentable » que la stratégie libérale (Figure 2).
Critères secondaires
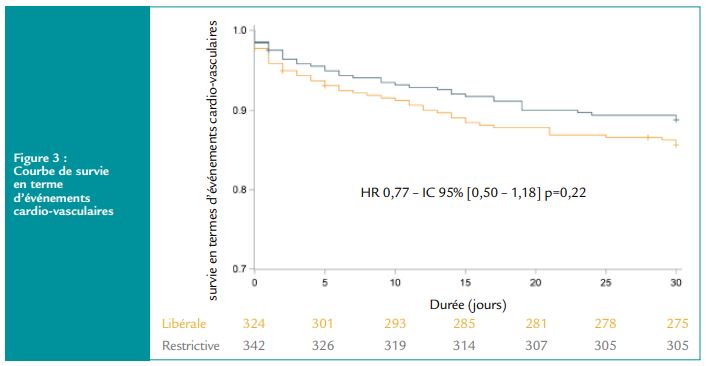
La figure 3 montre la courbe de survie en termes d’événements cardio-vasculaires.
Il n’existe pas de différence en terme de coût efficacité sur les critères durée d’hospitalisation, nombre de jours en soins intensifs, utilisation de la télémétrie, hospitalisation conventionnelle, réadaptation cardiaque, réhospitalisation. En revanche, on observe un coût réduit en terme de culots globulaires (254 culots dans le groupe restrictif versus 515 dans le groupe libéral, p<0,001).
Mortalité totale
La mortalité totale est de 5,6% dans le groupe restrictif versus 7,7% dans le groupe libéral (HR=0,70 [0,39-1,28]).
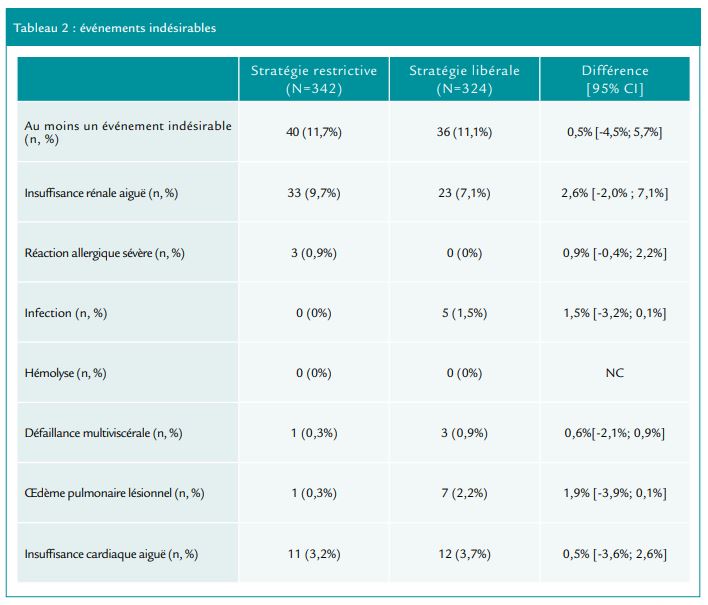
Evénements indésirables et tolérance
Le tableau 2 résume les événements indésirables. Le taux d’infection est plus élevé dans le groupe libéral (1,5% versus 0%) que dans le groupe restrictif (p=0,03) et on observe un taux plus important d’œdème pulmonaire lésionnel dans le groupe libéral que dans le groupe restrictif (2,2% versus 0,3%, p=0,03).
Conclusion
La stratégie de transfusion restrictive est non inférieure à la stratégie libérale dans la prévention des événements cardiovasculaires à 30 jours. Elle permet d’économiser des culots globulaires et représente une stratégie sûre.
L’analyse du coût efficacité indique que la stratégie restrictive a une haute probabilité de réduire les coûts tout en améliorant les résultats. Ces observations soutiennent l’hypothèse de départ et encouragent à adopter la stratégie restrictive.
Caroline Chong Nguyen, Paris
