
COMPTES-RENDUS CONGRÈS : MASTER-DAPT
Bénéfice confirmé de la double anti-agrégation plaquettaire courte sur le risque hémorragique à 15 mois sans compromis sur le risque ischémique.
“15-month results of the MASTER DAPT trial.”, présentée au congrès de l’ESC par le Prof. M. Valgimigli (Suisse).
Les recommandations Européennes actuelles préconisent de poursuivre la double anti-agrégation plaquettaire (DAPT) pendant 1 à 6 mois après une angioplastie chez les patients à haut risque de saignement. ¹-³ S’il existe une indication associée à une anticoagulation, la durée de trithérapie antithrombotique recommandée est de 1 à 4 semaines. L’essai MASTER-DAPT publié en 2021 a démontré l’efficacité de la DAPT courte.4 Une DAPT d’un mois était non-inférieure sur le risque d’évènements thrombotiques et réduisait les saignements par rapport à une anti-agrégation conventionnelle.
La DAPT d’un mois était relayée par une mono-antiagrégation plaquettaire jusqu’à 12 mois (ou 6 mois si les patients étaient sous anticoagulants). Les critères de jugement étaient évalués à 1 an de suivi. L’analyse présentée ici a évalué les résultats après un suivi prolongé à 15 mois.
Design et méthodes
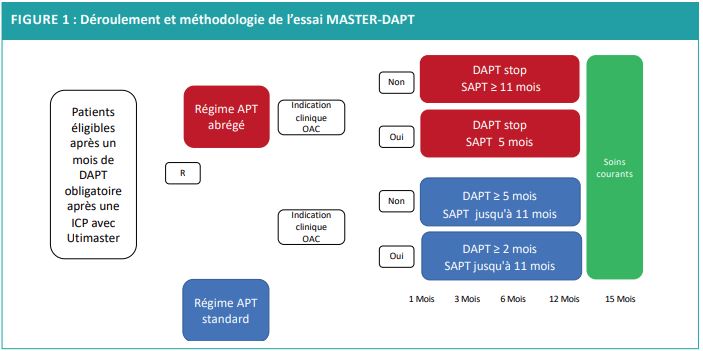
Le design de l’étude MASTER-DAPT a été décrit précédemment.4 Brièvement, les patients inclus avaient bénéficié d’une angioplastie par un stent Ultimaster© et étaient à haut risque de saignement. Tous avaient reçu une DAPT pendant 1 mois puis étaient randomisés dans le groupe DAPT courte (arrêt de la DAPT à 1 mois) ou DAPT standard (Figure 1).
Après un suivi d’un an où le régime d’anti -agrégati on était déterminé par l’étude, la prise en charge était laissée à la discrétion du clinicien. Ainsi, à 12 mois, tous les patients sans indication d’anticoagulati on devaient donc être sous mono anti -agrégati on plaquettaire, et tous les patients avec indication d’anti coagulation sous anticoagulant seul, quel que soit le bras de randomisation initiale.
L’objectif de la présente analyse de MASTER-DAPT était d’évaluer les critères thromboti ques et hémorragiques à 15 mois de suivi.
Parmi 4 579 patients randomisés, 2 295 étaient inclus dans le groupe DAPT courte et 2 284 dans le groupe DAPT standard. Seulement 5 patients avaient été perdus de vue dans le groupe DAPT courte et 1 seul dans le groupe DAPT standard à 15 mois : 99,9% des patients randomisés avaient donc eu un suivi complet à 15 mois.
Résultats
Évolution du traitement anti thrombotique
Chez les patients sans indication à une anticoagulation, seuls 6% des patients du bras DAPT courte étaient encore sous DAPT à 15 mois, contre 16,2% dans le bras DAPT standard. Le reste des patients étaient soit sous mono anti-agrégation plaquettaire soit avaient stoppé tout traitement anti-agrégant (9,7% dans le bras DAPT courte, 1,2% dans le bras DAPT standard). Chez les patients avec indication à une anticoagulation, 86,5% avaient stoppé toute anti-agrégati on plaquettaire (conformément aux recommandations) dans le groupe DAPT courte contre 68,9% dans le groupe DAPT standard. Ainsi, les patients du bras DAPT courte aboutissaient plus souvent à une prise en charge conforme aux recommandations que dans le bras DAPT standard. L’âge avancé était indépendamment associé à la reprise d’une mono anti-agrégation à 15 mois, tandis que l’antécédent familial de coronaropathie, l’AOMI, le stade Killip ≥ III, le fl ux TIMI < 3, l’antécédent d’infarctus ou de revascularisation étaient indépendamment associés à une DAPT plus longue. Des résultats similaires étaient retrouvés dans le groupe des patients avec une anticoagulation : le haut risque ischémique favorisait la poursuite d’une mono anti-agrégati on associée à l’anticoagulation, tandis que l’existence d’une fibrillation atriale associée était plus associée à l’arrêt des anti-agrégants.
Risque ischémique et hémorragique
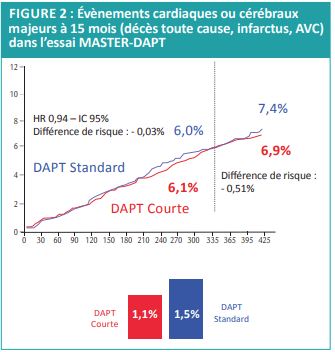
Concernant les critères de jugement clinique, on ne retrouvait pas de différence sur la survenue d’évènements cardiaques ou cérébraux majeurs (incidence de 1,1% dans le groupe DAPT courte vs 1,5% dans le groupe DAPT standard) (Figure 2).
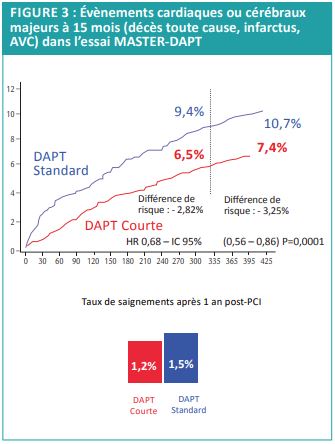
En revanche, l’incidence des saignements était réduite dans le groupe DAPT courte, conformément aux résultats déjà publiés à 12 mois (Figure 3).
Il est à noter qu’on retrouvait un taux significativement plus élevé de décès au cours du suivi dans le groupe DAPT standard (1,0% vs 0,4% dans le groupe DAPT courte, HR 0,42 [IC 95% 0,18-0,95]), sans différence sur la mortalité cardiovasculaire, l’infarctus du myocarde, les AVC analysés séparément.
Toutes ces analyses sont à prendre avec précaution car le prolongement du suivi n’était pas prévu initialement dans le protocole de l’étude.
Conclusion
Cette analyse prolongée de l’essai MASTER-DAPT montre que le traitement utilisé en routine après la sortie de l’étude, était influencé par le bras de randomisation initial.
Ces résultats suggérent un réflexe de « poursuite automatique » du traitement prescrit initialement, et cela même sans suivre les recommandati ons existantes.
La majorité des patients DAPT standard poursuivaient la DAPT plus de 12 mois, et ce même en l’absence d’évènement ischémique.
Le bénéfice sur le risque hémorragique sans compromis sur le risque ischémique était maintenu à 15 mois.
- La durée de DAPT doit être définie en avance pour éviter une poursuite systématique du traitement par « habitude » basée sur une évaluation continue du risque ischémique et hémorragique.
- L’arrêt systématique de tout traitement antithrombotique dès le 1er épisode de saignement n’est pas toujours la bonne option !
Orianne Weizman
Références
- Collet J-P, Thiele H, Barbato E, Barthélémy O, Bauersachs J, Bhatt DL, et al. 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevati on. European Heart Journal 2020:ehaa575. https://doi.org/10.1093/eurheartj/ehaa575.
- Valgimigli M, Bueno H, Byrne RA, Collet J-P, Costa F, Jeppsson A, et al. 2017 ESC focused update on dual antiplatelet therapy in coronary artery disease developed in collaboration with EACTS: The Task Force for dual antiplatelet therapy in coronary artery disease of the European Society of Cardiology (ESC) and of the European Association for Cardio-Thoracic Surgery (EACTS). Eur Heart J 2018;39:213–60. htt ps://doi.org/10.1093/eurheartj/ehx419.
- Knuuti J, Wijns W, Saraste A, Capodanno D, Barbato E, Funck-Brentano C, et al. 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J 2020;41:407–77. https://doi.org/10.1093/eurheartj/ehz425.
- Valgimigli M, Frigoli E, Heg D, Tijssen J, Jüni P, Vranckx P, et al. Dual Antiplatelet Therapy after PCI in Patients at High Bleeding Risk. N Engl J Med 2021:NEJMoa2108749. https://doi.org/10.1056/NEJMoa2108749.
