Plus vite, plus haut, plus fort ! Oui mais qu’en pense le cœur ?
Citius, Altius, Fortius (« plus vite, plus haut, plus fort »), cette devise originelle des Jeux Olympiques (JO) modernes, a été prononcée en 1891 par le père dominicain Henri Didon, bon ami du baron Pierre de Coubertin qui l’a retenue. Elle symbolise l’excellence. Pas seulement dans la performance sportive mais au quotidien sur le stade comme dans la vie. En 2021 le comité international olympique y a ajouté le mot « Communiter », c’est-à-dire « Ensemble ». Que pense le système cardiovasculaire (CV) des contraintes physiques qu’impose cette devise ?
Contraintes cardiovasculaires des sports
La classification idéale des sports selon leur risque CV potentiel n’existe pas. La dernière classification européenne les classe selon leur contrainte énergétique dominante, adresse (golf, tir,…), anaérobie ou explosivité (sprint, haltérophilie, gymnastique,…), aérobie ou endurance (épreuves de longue distance) et mixtes mêlant plus ou moins anaérobie et aérobie (sports collectifs surtout).
Les sollicitations CV varient selon le type et le mode de pratique (intensité et durée) du sport. Les sports anaérobies très intenses et de courte durée (moins de 3 minutes) sollicitent peu le système CV. Les disciplines aérobies, moins intenses et de durée plus prolongée, et à un moindre niveau les sports mixtes alternant effort et récupération, le sollicitent beaucoup. La
VO2 maximale (VO2 max.), facteur prédominant de la performance (Figure 1) dans les sports aérobies qui est le produit du débit cardiaque maximal par la différence artérioveineuse en O2 maximale, en témoigne. Plus que le sport pratiqué en compétition ce sont le type et les caractéristiques, intensité et quantité, de l’entraînement suivi qui va plus ou moins modifier les paramètres CV du sportif1.

Évolution des entraînements
Dès 1800 il est noté qu’un exercice très intense fragmenté en intervalles pouvait être au total maintenu plus longtemps que s’il était réalisé de manière continue, avec de plus une fatigue moindre pour le pratiquant. Le travail fractionné très pratiqué par Paavo Nurmi lui a permis dès 1920 à Anvers de débuter sa moisson de 9 titres olympiques ! En 1922, l’anglais A. V. Hill et le germano-américain O. F. Meyerhof, ont reçu le Prix Nobel de médecine et de physiologie pour « leur découverte de la relation constante entre la VO2 et le métabolisme de l’acide lactique dans le muscle squelettique »2. La notion associée de VO2max. a révolutionné les connaissances en physiologie de l’exercice musculaire et les méthodes d’entraînement permettant une envolée des records dans les sports d’endurance. L’entraînement fractionné, aujourd’hui utilisé en réadaptation CV, apparait comme la méthode la plus efficace pour son amélioration. Rappelonsnous que les limites de VO2max. chez l’homme entre 85 90ml/min/kg et 70-75ml/min/kg chez la femme, sont fixées pour une espèce donnée.
Apparition et évolution de la cardiologie du sport
Du fait des améliorations de la préparation physique et du matériel le niveau moyen des performances sportives n’a fait que croître depuis les premiers JO d’Athènes en 1896, L’implication des médecins, physiologistes et cliniciens, dans la pratique sportive de compétition est apparue très tôt. Le cœur, organe de la vie, très sollicité par l’effort a particulièrement été étudié et surveillé. Avant 1980 les effets de l’endurance et ses potentiels excès pour le système CV ont été les plus étudiés. Après 1980 les recherches se sont focalisées sur la description des spécificités du cœur d’athlète et la prévention des accidents CV liés au sport. Physiologistes CV et cardiologues sont ainsi passés du rang d’observateurs, et pour certains d’entraîneurs, s’interrogeant sur la normalité ou non des particularités CV rapportées au rang de cardiologues du sport à qui incombent aujourd’hui la lourde (et encore utopique) tâche de détecter au mieux les rares sportifs asymptomatiques présentant un risque potentiel d’accident rythmique grave. La cardiologie du sport apparue il y a 25 ans (Figure 2), a été très progressivement reconnue avec aujourd’hui un essor majeur comme en témoigne le succès de ses sessions dans les plus grands congrès de cardiologie3.
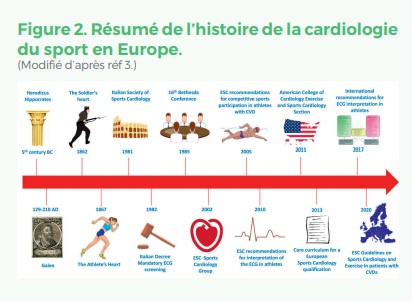
Suivi des sportifs, place et rôle du cardiologue et des examens cardiologiques avant 1980
Entre 1950 et 1955 le Dr H. Reindell a été le premier cardiologue du sport-entraîneur (ou l’inverse) et a proposé avec W. Gerschler, entraîneur d’athlétisme, le premier entraînement par intervalles « physiologique ». Basé sur l’hypothèse que le cœur se renforçait pendant les récupérations inter-accélérations, il recommandait de ne pas dépasser 180bpm lors de celles-ci et de respecter lors de la récupération active une intensité permettant un retour de la fréquence cardiaque entre 120-125bpm en 90 secondes. Une baisse insuffisante de celle-ci imposait l’interruption de la séance pour prévenir le surentraînement4.
Notons qu’à une époque où le cardiofréquencemètre n’existait pas, la validité des mesures de la fréquence cardiaque par palpation pouvait être discutable.
Gros cœur physiologique ou pathologique ?
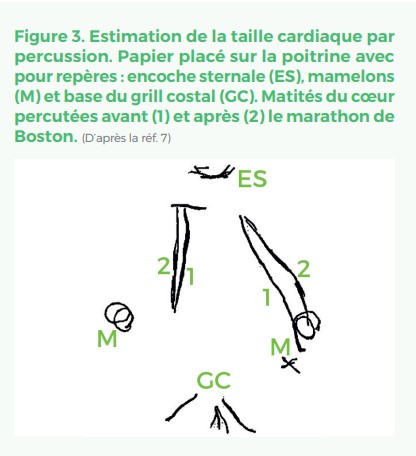
Jusqu’au milieu du 18ème siècle l’idée très dominante était que le sport intense et prolongé était dangereux pour le cœur avec un risque d’hypertrophie et de dilatation « pathologique » avec risque de décès ou d’invalidité précoce. Dans les années 1860, un nouveau consensus, basé sur des données épidémiologiques présentait le cœur sain comme un organe adaptable et plastique pouvant temporairement adapter sa morphologie et sa fonction aux contraintes des exercices extrêmes. Dans son traité expérimental de clinique et d’auscultation de 1856 JHS Beau parle d’une hypertrophie cardiaque providentielle en lien avec l’exercice5. En 1899, en utilisant ses doigts comme outil de percussion de l’aire cardiaque de skieurs de fond le médecin
suédois Henschen publie la première description morphologique du cœur d’athlète comme un élargissement des cœurs gauche et droit sans pouvoir préciser les parts de dilatation cavitaire et d’hypertrophie pariétale (Figure3). Il souligne que la qualité de ce « gros » cœur diffère de celle des patients cardiaques et peut fournir plus de travail qu’un cœur sain non entrainé6, 7.
On apprend progressivement que le sport dilate les cavités sans hypertrophier excessivement leurs parois (1901), puis qu’il existe une relation positive entre volume cardiaque et niveau de pratique d’activité physique (1918) et que le myocarde comme le biceps se développe avec l’exercice physique (1937). Dans les années 60, le cœur d’athlète est décrit comme un gros cœur, lent et sthénique, avec un caractère facultatif et des signes plus marqués chez les endurants.
Il est reconnu comme une caractéristique hors norme, innée et plus ou moins acquise, propre aux sportifs très performants, disparaissant après l’arrêt de l’entraînement donc à priori non pathologique8.
Cependant l’engouement populaire majeur des années 70 pour les épreuves de course à pied d’endurance suscite un débat cardiologique très animé sur plusieurs interrogations. Tout cœur à priori sain peut-il supporter un marathon ? Quel est le risque de mort subite lors d’un effort inhabituellement intense sur un cœur sain non ou peu entraîné. Quel est le devenir d’un cœur remodelé par le sport en cas d’arrêt brutal de sa pratique du fait de sa disproportion par rapport aux autres organes ? Des bilans CV sont alors proposés des enfants jusqu’aux athlètes olympiques, dans le but d’éliminer les cœurs potentiellement « fragiles »9.
Électrocardiogramme de l’athlète
À une époque où l’arsenal des examens complémentaires cardiologiques était très restreint, la clinique occupait la place essentielle du bilan CV. L’association phonomécanogramme, carotidogramme et apexogramme, permettait d’affiner le diagnostic d’un souffle cardiaque5.
L’électrocardiogramme (ECG), un progrès extraordinaire, occupait la place majeure du bilan cardiologique. C’est à Willem Einthoven, médecin physiologiste et physicien néerlandais, que l’on doit en 1906 les premiers tracés ECG exploitables. Ce sportif (aviron, escrime, gymnastique) accompli et convaincu des bénéfices sanitaires de cette pratique aurait surement apprécié l’utilisation majeure de l’ECG dans la description et l’exploration du cœur d’athlète.10
La bradycardie de repos, plus marquée chez les endurants, a été la première « anomalie » signalée. En 1948, il est déjà noté que le vainqueur n’était pas celui qui avait le cœur le plus lent au repos mais celui dont le cœur ralentissait le plus vite après l’effort (Cité par Plas5 ). Progressivement d’autres « anomalies », blocs de branche droit incomplets, troubles de l’excitabilité et blocs auriculoventriculaires, sont rapportées. Il est déjà souligné que la grande amplitude des ondes R très fréquente chez les athlètes ne témoignait pas d’une hypertrophie ventriculaire gauche morphologique. Comme aujourd’hui c’est la bénignité ou non des
troubles de repolarisation observés qui interpellait les cardiologues. À l’époque la maladie coronaire est principalement évoquée et la normalisation à l’effort des anomalies apparait rassurante. À partir d’ECG de cyclistes (courses de 6 jours et Tour de France) le Pr. Fernand Plas a proposé en 1955 une classification morphologique de la repolarisation, concernant ST et T, de l’athlète avec des « bizarreries » plus ou moins marquées. Les ondes T restant globalement positives (Figure 4). Dans les années 60, une description spécifique de l’ECG du sportif est publiée. Il y est précisé que l’ECG du pratiquant moyen est normal et que seuls certains athlètes peuvent présenter des troubles de repolarisation indépendant de leur niveau de performance5, 11.
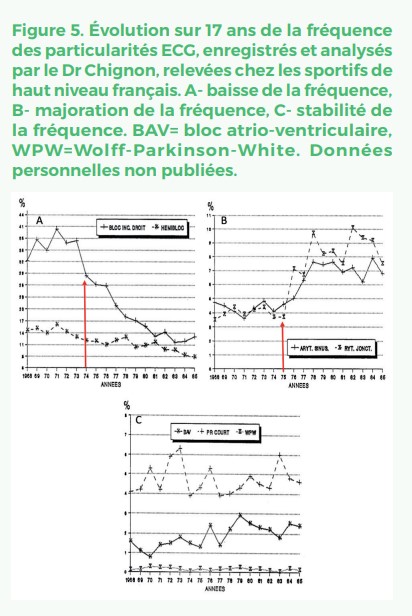
Un suivi longitudinal sur 17 ans, révèle une variabilité de la fréquence de certaines anomalies qui pourrait s’expliquer par l’augmentation de l’entraînement en quantité et en intensité (Figure 5).
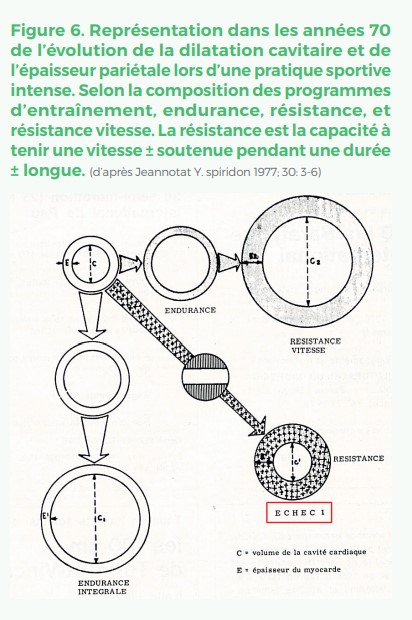
Secondairement la vectocardiographie (VCG), analyse de l’orientation dans le plan horizontal des boucles électriques au cours d’un cycle cardiaque, a été très utilisée chez les sportifs. Dans les années 70 en France le suivi ECG-VCG était censé pouvoir prévenir un développement cardiaque inadapté, appelé cœur « forcé », chez un athlète. Le postulat était que l’entraînement en endurance favorise la dilatation cavitaire par sa contrainte volumétrique et que l’entraînement en résistance, fractionné à intensité élevée sur de courtes distances, favorise l’épaississement pariétal par sa contrainte barométrique (Figure 6). Des syndromes électriques de l’endurant, du résistant et du surentraîné étaient distingués. Ainsi fut une période en France ou le mode d’entraînement individuel le mieux adapté était dicté par le cardiologue qui se basait sur les aspects des ECG et VCG répétés très régulièrement chez le sportif12. Même si ce mode d’analyse a été utilisé pendant près de 15 ans dans les services de médecine du sport français, force est de reconnaître que ce mode de suivi n’a pas vraiment convaincu en dehors de nos frontières. Ce n’est qu’après 1975 que l’entraînement basé sur des données physiologiques musculaires plus solides est réellement apparu.
Imagerie du cœur d’athlète
Les progrès de l’imagerie, et surtout de l’échocardiographie, ont permis d’affiner la description morphologique du cœur d’athlète. À la fin des années 70 l’impact myocardique respectif des contraintes classiques de l’exercice intense a pu être étudié. De là est née la théorie de Morganroth, basée sur les seules données TM d’une petite population d’athlètes olympiques, qui a distingué l’hypertrophie excentrique de l’endurant et l’hypertrophie concentrique de l’explosif, spécialisé en musculation13. Nous verrons que cette théorie binaire très simple n’a pas été confirmée par les résultats des études échographiques longitudinales ultérieures réalisées sur des échantillons plus larges d’athlètes.
Limites cardiovasculaires du cœur d’athlète et mort subite du sportif.
La description du « cœur forcé » du sportif cité précédemment associait une symptomatologie clinique polyorganique et une tachycardie de repos inhabituelle avec lenteur de diminution post-effort.
En1950, un cas de mort subite a été rapporté chez un footballeur. En 1969 une session du 18ème Congrès mondial de médecine du sport concernait « la mort dans le sport ». Les cas étaient très rares et les autopsies proposaient quatre étiologies, l’athérosclérose coronaire, l’anomalie congénitale des artères coronaires, la myocardite chronique et le cœur « tumoral ». La possibilité d’accident en cas d’effort trop intense sur un cœur non entraîné et le risque majoré en cas d’infection respiratoire récente étaient soulignés. Cependant aucun doute n’existait qu’en terme de santé et de bien-être physique, la valeur du sport l’emportait largement sur les faibles risques de sa pratique14.
Suivi des sportifs, place et rôle du cardiologue et des examens cardiologiques après 1980
Débutée il y a plus de 150 ans la description des adaptations cardiovasculaires, cliniques, électriques, morphologiques et fonctionnelles, induites par un entraînement intense et prolongé s’est progressivement affinée. Elles sont inconstantes et plus fréquemment rencontrées chez les hommes et particulièrement dans les sports d’endurance. Elles sont considérées comme physiologiques et réunies sous le terme de cœur d’athlète15. Ainsi les cardiologues non familiarisés doivent se convaincre devant un cœur d’athlète asymptomatique que ce qui est anormal n’est pas toujours pathologique.
Électrocardiogramme de l’athlète
Un sportif doit être asymptomatique avec un niveau de performance en accord avec l’entraînement suivi. Après leur description précise, c’est la physiopathologie des particularités électriques observables chez les athlètes qui a été étudiée. À la fin des années 1980, les particularités du rythme et leur grande variabilité respiratoire, les indices électriques d’hypertrophie atriale et/ou ventriculaire isolés et les aspects de repolarisation précoce marqués ont été classés comme banaux sans nécessité d’examen complémentaire. Leur physiopathologie est multifactorielle, terrain génétique, modifications de la balance autonomique, hypertrophie myocardique avec modification fonctionnelle des canaux ioniques membranaires responsables du potentiel d’action cardiaque16.
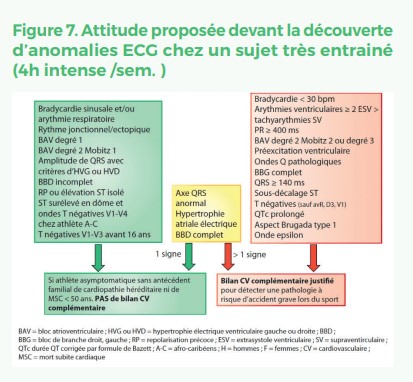
À partir de 1995 ce sont les particularités de la repolarisation des athlètes afro-caribéens qui ont été les plus étudiées sans que des explications physiopathologiques très précises soient encore proposées17. En dehors des aspects ECG classiques des pathologies cardiaques, c’est l’observation d’ondes T négatives qui pose le plus de problème diagnostic en sachant qu’en dehors de aVr, V1 et D3 chez l’adulte elles sont à priori anormales et doivent être exhaustivement explorées18. Des aides à l’interprétation de l’ECG du sportif adulte très entraîné ont été proposées. La dernière, datant de 2017, (Figure7) a été complétée par une classification pour l’enfant et l’adolescent athlète19, 20.
Imagerie du cœur d’athlète
Les progrès majeurs de l’échocardiographie, de repos et d’effort, et l’apport complémentaire indéniable de l’IRM cardiaque ont permis d’affiner la description du cœur d’athlète. Il est aujourd’hui reconnu que la pratique sportive intense, quel que soit son type, induit une dilatation harmonieuse des quatre cavités cardiaques associée à une hypertrophie pariétale d’autant plus
marquée que la contrainte barométrique est importante. Ces adaptations morphologiques, toujours modérées, et observables à tout âge sont plus marquées chez les hommes et varient beaucoup selon le patrimoine génétique avec des spécificités ethniques à connaître. Les adaptations fonctionnelles, essentiellement diastoliques au repos, sont mieux visualisées à l’effort confirmant l’idée que le cœur d’athlète répond avant tout à un objectif de performance21.
Certaines formes d’adaptation très marquées du cœur d’athlète peuvent poser question avec des pathologies, cardiomyopathie hypertrophique ou dilatée, cardiopathie arythmique surtout du ventricule droit, ou non compaction du ventricule gauche. Cette
problématique sera abordée dans d’autres articles de cette série.
Adaptations vasculaires chez l’athlète
La nécessité absolue d’un bon appariement des deux composantes, cœur et vaisseaux, du système CV apparaît évidente. Pourtant le système vasculaire de l’athlète reste le grand oublié de la cardiologie du sport.
Dans le réseau artériel, une adaptation structurelle avec dilatation prédominante et hypertrophie pariétale réactionnelle des gros vaisseaux des membres sollicités par le sport est observée chez les athlètes endurants qui sont les plus explorés. Une hypertrophie pariétale plus marquée chez les spécialistes de musculation est possible. Une relation physiologique entre les
dimensions des parois et des cavités du ventricule gauche et celles des gros vaisseaux a été proposée. Les adaptations fonctionnelles sont plus difficiles à objectiver22.
Le réseau veineux, veines profondes et perforantes, aussi est remodelé avec au repos un volume veineux du mollet augmenté et un drainage amélioré lors de l’activation de la pompe musculaire et de récupération post-effort23.
Limites cardiovasculaires du cœur d’athlète et mort subite du sportif
Le syndrome de surentraînement a remplacé le « cœur forcé du sportif » décrit précédemment. Une symptomatologie CV y est rare et ne doit pas faire sous-diagnostiquer de réelles pathologies.
Les données scientifiques récentes ont modifié les connaissances sur la mort subite du sportif. En effet, les principales victimes de ces très rares accidents, toujours dramatiques, sont des hommes de 45 à 50ans qui pratiquent un sport de loisir qui sont réanimés efficacement dans plus de 60% des cas en France. Il convient donc de parler d’arrêt cardiorespiratoire (ACR) lié au sport. D’autre part, les femmes sont exceptionnellement concernées et si la principale cause d’ACR après 35 ans reste le syndrome coronaire aigu, avant 35 ans sa fréquence a nettement augmenté du fait de la modification du mode de vie. Chez les jeunes sportifs, les ACR surviennent dans 35 à 40% des cas au repos et leurs causes restent inconnues dans plus de 40% des cas après autopsie classique. Enfin l’implication réelle du dopage est mal précisée en dehors du culturisme.
La stabilité de la fréquence annuelle de ces accidents prouve que l’efficacité de la prévention actuelle reste très médiocre. Ce sont surtout les progrès de la mise en place des gestes de secours en cas d’ACR lié au sport qui ont diminué la mortalité observée. L’efficacité des examens de dépistage des pathologies CV reste faible comme le montrent les ACR touchant des sportifs professionnels. Parmi ces examens l’ECG de repos est encore le plus discriminant d’où l’importance de sa
réalisation systématique dans le cadre du dépistage. Un respect des symptômes anormaux par le sportif devrait aussi diminuer la fréquence des ACR.
Conclusion
Vu les contraintes majeures imposées par le sport intense au système cardiovasculaire une surveillance apparaît justifiée. Au fil du temps l’évolution des connaissances a permis de mieux décrire et connaître la physiopathologie du cœur d’athlète et a confirmé que la pratique sportive intense n’avait pas d’effet délétère sur un cœur sain. Dans les très rares accidents cardiovasculaires graves liés à l’effort, celui-ci n’est pas la cause de la pathologie mais son révélateur.
RÉFÉRENCES :
1. Carré F. Cardiologie du sport en pratique Ed. De Boecke 2024.
2. Hill AV. Muscular movement in man. New York NY Mc Graw-Hill 1927.
3. Castelletti S, D’Ascenzi F, Papadakis M. Sports cardiology in Europe fromthe ancient Greek-Roman era to the present. Eur Heart J 2022; 43: 2542–4
4. Reindell H, Roskamm W, Gerschler W. Das intervall training. Munchen Germany. John Ambrosius Barth Publishing 1962
5. Plas F, Guide de Cardiologie du Sport Ed. Baillière JB. Paris 1976
6. Henschen S: Skilanglauf und Skiwettlauf. Eine medizinische Sportstudie. Mitt Med Klin Upsala. 1899; 2: 74.
7. Williams H, Arnold H. The effects of violent and prolonged muscular exercise upon the heart. Philadelphia Med J. 1899;1233–9.
8. Heggie V A Century of Cardiomythology: Exercise and the heart c.1880–1980. Social History of Medicine 2009; 23: 280–298
9. Thompson, PD, Venero CV. A History of medical reports on the Boston marathon: 112 years and still running. Med. Sci. Sports Exerc 2009 ; 41 1341–1348.
10. Einthoven W. Source Wikipédia 2023
11. Venerando A. Electrocardiography in sports medicine. J Sports Med Physical Fitness. 1979 ;19 : 107-128
12. Chignon JC Electrocardiographie et vectocardiographie de l’athlète in Cardiologie Sportive. Broustet JP. Ed Masson Paris 1978 pp 25-38.
13. Morganroth J, Maron BJ. The athlete’s heart syndrome: a new perspective. Ann N Y Acad Sci. 1977;301:931-41.
14. Royal College of Physicians Committee on boxing, report on the medical aspects of boxing. Royal College of Physicians of London, 1969.
15. Rost R. The athlete’s heart. Eur Heart J. 1982;3 Suppl A:193-8.
16. Cousteau JP Le cœur d‘athlète in Cardiologie Sportive. Cousteau JP. Ed Masson Paris 1988 pp 28-42.
17. Sheikh N, Papadakis M, Ghani S, et al. Comparison of electrocardiographic criteria for thr detection of cardiac abnormalities in elite black and white athletes. Circulation. 2014 22;129:1637-49
18. Schnell F, Riding N, O’Hanlon R, et al. Recognition and significance of pathological T- wave inversions in athletes Circulation. 2015 13;131:165-73.
19. Sharma S, Drezner J, Baggish A, et al. International recommendations for electrocardiographic interpretation in athlete. J Am Coll Cardiol. 2017;69:1057-75.
20. Ragazzoni GL, Cavigli L, Cavarretta E, et al. How to evaluate resting ECG and imaging in children practising sport: a critical review and proposal of an algorithm for ECG interpretation. Eur J Prev Cardiol 2023; 30: 375-83
21. Flanagan H, Cooper R, George KP et zal. The athlete’s heart: insights fromechocardiography Echo Res Pract . 2023 doi: 10.1186/s44156-023-00027-8
22. Green DJ, Spence A, Rowley N et al. Vascular adaptation in athletes: is there an ‘athlete’s artery’? Exp Physiol 2012; 97:295-304.
23. Thomas KN, Akerman AP, Gibbons TD, et al. The athlete’s vein: venous adaptations in the lower limbs of endurance athletes. Am J Physiol Heart Circ Physiol 2023; 325: H66-H76
