Effets hypolipidémiants spectaculaires pour l’alirocumab
ODYSSEY : Plusieurs études du programme ODYSSEY (Efficacy and Safety of Alirocumab SAR236553 [REGN727] Versus Placebo on Top of Lipid-Modifying Therapy in Patients With High Cardiovascular Risk and Hypercholesterolemia) de développement de l’alirocumab, antagoniste de PCSK9, ont été présentées au cours de ce congrès. Etudes d’efficacité biologique, elles ont en commun de viser des objectifs de LDL-cholestérol en référence aux recommandations les plus récentes (0,70 g/L en cas d’antécédents cardiovasculaire ou 1,0 g/L dans le cas contraire).
ODYSSEY HeFH I et ODYSSEY HeFH II
Études dans l’hypercholestérolémie familiale hétérozygote
Les résultats de 2 études identiques conduites chez des patients avec hypercholestérolémie familiale hétérozygote (ODYSSEY HeFH I aux USA et ODYSSEY HeFH II en Australie) ont été présentés simultanément. Les patients inclus restaient non contrôlés en dépit d’un traitement par atorvastatine ou rosuvastatine aux doses maximales tolérées (monothérapie ou association). Ce traitement, administré toutes les 2 semaines par voie sous-cutanée (75 mg avec possibilité d’augmenter jusqu’à 150 mg) était comparé en double aveugle à un traitement par placebo.
Dans HeFH I, 485 patients ont été randomisés (322 alirocumab, 163 placebo) et 247 dans HeFH II (166 alirocumab et 81 placebo).
Chez 43,4% des patients de la première étude et 38,6% de ceux de la seconde, la dose initiale (75mg toutes les 2 semaines) a dû être doublée à 32 semaines.
Les résultats portant sur la réduction du LDL-cholestérol sont présentés dans le tableau.
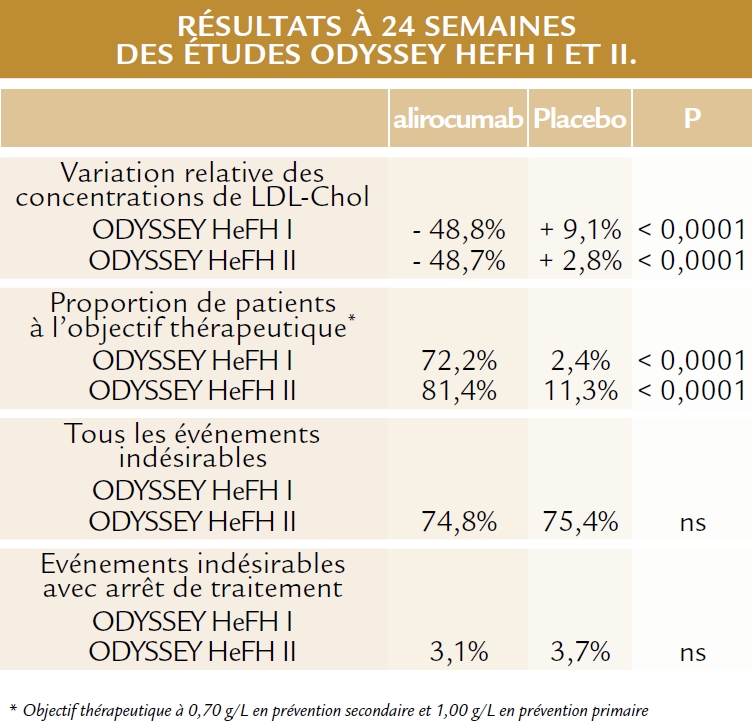
Concernant la tolérance, 2 des 4 décès observés chez les patients recevant l’alirocumab (aucun chez ceux recevant le placebo) sont survenus chez des patients déjà atteints de cancer et les 2 autres étaient de cause cardiaque (mort subite et IDM) ; les taux d’événements cardiovasculaires indésirables imputés au traitement étaient comparables dans les deux groupes (1,6% et 1,2% respectivement). De même, il n’y a pas eu de différence remarquable sur les marqueurs enzymatiques hépatiques ou musculaires. Des réactions au point d’injection ont aussi été observées dans des proportions comparables (11,5% vs 9,0%). Au terme d’un suivi de 52 semaines, le bénéfice de l’alirocumab s’est maintenu de façon stable dans les 2 études.
ODYSSEY LONG TERM…
Des données à long terme (patients avec HeFH ou haut risque CV) ont aussi été présentées sur la base d’une autre étude très proche de la précédente, comparative randomisée en double aveugle entre alirocumab (150 mg SC /2 semaines chez 1553 patients) et placebo (788 patients). 86% des patients de l’un ou l’autre bras ont suivi le traitement au minimum pendant 52 semaines dont 26% sous alirocumab jusqu’à 78 semaines (moyenne de 65 semaine dans l’un ou l’autre groupe).
A 24 semaines on note une réduction de 61,0% des concentrations de LDL-cholestérol dans le groupe alirocumab et une augmentation de 0,8% dans le groupe placebo. Les objectifs (0,7 g/L ou 1,0 g/L selon le niveau de risque) ont été atteints dans 81% des cas sous alirocumab et 9% sous placebo.
Indépendamment du niveau de risque 79% des premiers et 8% des seconds avaient un taux de LDL-cholestérol < 0,70 g/L.
Les 2 groupes ne se distinguent pas particulièrement sur les taux de survenue des événements indésirables. Des taux semblables de réactions allergiques générales ont été observés dans les 2 groupes (9%) alors qu’il y a eu à peine un peu plus de réactions aux points d’injection dans le groupe alirocumab (5,8% vs 4,3% ). Des événements cardiovasculaires ou neurologiques sont survenus en nombre comparables dans les 2 groupes.
Les événements cardiovasculaires de cet essai ont été regroupés dans un critère multiple sur le modèle de celui qui est utilisé dans l’étude en cours ODYSSEY OUTCOMES (événements revalidés avec décès coronarien, IDM non mortel, AVC ischémique fatal ou non et angor instable justifiant une hospitalisation).
Sur la base des données des patients ayant eu au moins 52 semaines de suivi (1550 sous alirocumab et 788 sous placebo, les courbes de survie montrent, pour ce critère, un rapport de risque de 0,46 (ic 95% 0,26 – 0,82 ; p < 0,01) en faveur du groupe recevant l’alirocumab plutôt que le placebo en plus de la statine, alors même que l’étude n’était pas conçue comme une étude de tolérance clinique.
ODYSSEY COMBO II
L’étude ODYSSEY COMBO II, randomisée en double aveugle, visait à comparer l’adjonction soit d’alirocumab (n = 467), soit d’ézétimibe (n = 240) chez des patients n’atteignant pas l’objectif de LDL-cholestérol (même critère que dans les 2 études précédentes) avec un traitement par statine.
La posologie initiale d’alirocumab était de 75 mg SC toutes les 2 semaines et pouvait être augmentée à 150mg/2 semaines en cas de besoins.
Le critère principal d’évaluation portait sur l’efficacité biologique du traitement à 24 semaines.
Avec l’ajout d’alirocumab (sans nécessité d’augmenter la posologie initiale dans près de 80% des cas), les taux de LDL-cholestérol ont diminué de 50,6% contre 20,7% avec l’adjonction d’ézétimibe, soit un écart de 29,8% (p < 0,0001). Avec 52 semaines de recul les taux respectifs de LDL-cholestérol restaient diminués de 49,5% et de 18,9% soit un écart quasi identique à celui du critère principal.
Conclusion. Moins d’un an après l’evolocumab, l’alirocumab vient de faire la preuve du potentiel apparemment considérable des anticorps monoclonaux anti-PCSK9 pour le contrôle des taux sanguins du cholestérol total et des LDL, dans un premier temps, chez des patients à haut risque cardiovasculaire. Les données de tolérance actuelles sont pour l’instant, remarquables. On attend bien entendu beaucoup des études d’efficacité de phase III actuellement en cours.
Jean-Louis Gayet
RÉACTION
Lors du dernier congrès de l’ACC à Washington, des résultats des études LAPLACE-2, GAUSS-2 et DESCARTES ont montré les effets d’un traitement par évolocumab sur le LDL-cholestérol. Lors du congrès de l’ESC qui vient de s’achever à Barcelone, trois études évaluant l’alirocumab ont été présentées à leur tour. Les publications simultanées de ces dernières dans les revues médicales les plus prestigieuses soulignent l’aspect novateur de ces molécules qui, en inhibant une molécule circulante (PCSK9), permettent le recyclage des récepteurs au LDL-cholestérol. Les résultats biologiques sont quasi identiques pour l’évolocumab et l’alirocumab et surtout, très spectaculaires : en addition à un traitement maximal par statines, on observe une réduction supplémentaire de 50 à 60% de la valeur du LDL-cholerstérol, sans effet secondaire notable. Testé en comparateur dans l’étude ODYSSEY COMBO II, chez des patients traités par doses maximales de statines, l’alirocumab permet une réduction de 50% du LDL là ou l’ajout d’ezétimibe ne fait baisser ce chiffre “que de 20%”. Pour le clinicien, ces résultats semblent importants, surtout pour des patients porteurs d’une hypercholestérolémie familiale (population testée dans les études avec l’évolocumab et l’alirocumab), mais aussi chez ceux qui sont à haut risque, intolérants aux statines ou qui gardent des valeurs de LDL-cholestérol très élevées, sous un traitement considéré aujourd’hui comme maximal. Mais le développement de ces molécules ne s’arrête pas à ces populations et des essais de phase III sont en cours pour montrer l’impact clinique d’un abaissement du LDL-cholestérol à des valeurs très basses, nettement en dessous de notre valeur “seuil” de 0,70 g/L. Ces études sont prévues pour durer plusieurs années, mais un des résultats de l’étude ODYSSEY-LONG TERM, montré à l’ESC apporte un élément majeur. Si l’objectif principal était de montrer, sur une cohorte de 2011 patients, l’efficacité biologique et la tolérance de l’alirocumab, la comparaison de l’évolution clinique des 607 patients ayant 78 semaines de traitement montre un bénéfice très significatif pour le groupe traité par alirocumab : 54% de réduction du critère composite regroupant décès, syndrome coronarien aigu, AVC ischémique ou angor instable nécessitant une hospitalisation). Le constat actuel avec ces médicaments est donc très enthousiasmant compte tenu des résultats biologiques, de la tolérance et de l’efficacité clinique qui se dessine sur une très petite cohorte et dans un délai bref non seulement il sera possible de traiter de façon très efficace les patients porteurs d’une hypercholestérolémie familiale mais, si ces résultats se confirment, la théorie de bénéfice clinique par une baisse du LDL-cholestérol semble s’étendre aux valeurs très basses, y compris en dessous de 0,70 g/L et dans un délai beaucoup plus court que prévu.
Dans le contexte de la récente “controverse” sur les statines, cette actualité autour du LDL-cholestérol va probablement générer beaucoup de débats : aurons-nous à expliquer à nos patients que les statines à fortes doses sont non seulement indispensables, mais peut-être pas suffisantes ?
François SCHIELE
Besançon
Article paru dans le CORDIAM N°1 (Octobre 2014)
Télécharger l’article
