
Eloi Marijon
Hôpital Européen Georges Pompidou, Unité de Rythmologie, Paris
Centre d’Expertise Mort Subite de Paris (Paris-CEMS), Inserm U970, Paris

La mort subite de l’adulte représente près de 40 000 cas par an en France, et 50% de la mortalité cardiovasculaire. La maladie coronaire reste la cause principale, responsable de plus de 80% des cas, alors que les cardiomyopathies et maladies électriques du cœur représentent une plus faible proportion (Figure 1).
Si la prévention secondaire – pose d’un défibrillateur automatique implantable (DAI) dans les suites d’un arrêt cardiaque récupéré ou d’une TV mal tolérée – est bien établie, la prévention primaire dans la cardiopathie ischémique et les cardiomyopathies dilatées repose essentiellement sur la FEVG, dont la pertinence reste limitée. Pour les autres cardiopathies, la stratification du risque se veut plus spécifique.
Considérant les résultats relativement modestes sur le versant thérapeutique une fois que l’arrêt cardiaque est survenu, avec une survie qui reste stable aux alentours de 6 – 7%, plusieurs alternatives préventives ont été proposées pour prévenir la survenue d’une mort subite.
Les trois principaux axes reposent sur l’optimisation de la cardiopathie sous-jacente (traitements pharmacologiques, revascularisation myocardique, règles hygiéno-diététiques), l’implantation d’un défibrillateur automatique implantable (DAI) en prévention primaire, et plus récemment l’usage de l’ablation des foyers d’arythmie.
Le DAI sera soit un dispositif classique, endocavitaire, soit un nouveau défibrillateur sous-cutané (qui alors n’est qu’une « boite à chocs », sans possibilité de stimuler), avec (possiblement) moins de complications (endocardite, rupture de sonde, complications vasculaires) liées à l’appareillage à long terme.
Les indications d’implantation de DAI en prévention primaire sont présentées dans le Tableau 1 (d’après les recommandations de la Société Européenne de Cardiologie, 2015).
Figure 1. Causes de morts subites. Selon les données du registre francilien (2011-2016) Ref [1]
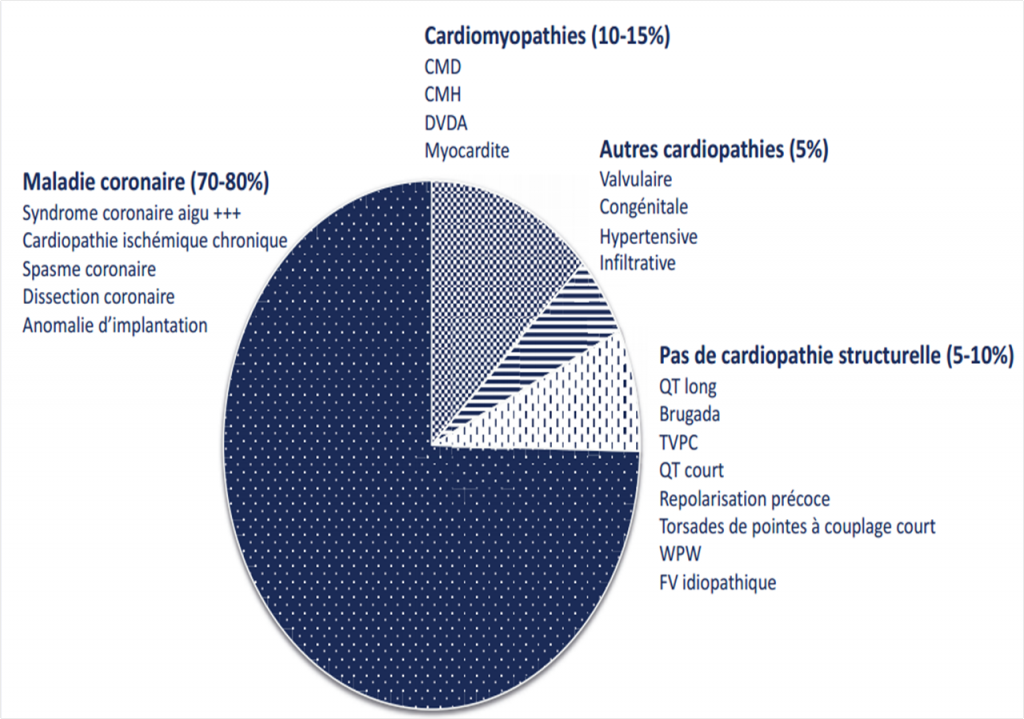
Tableau 1 : Indication du DAI en prévention primaire en fonction de la cardiopathie sous-jacente (d’après les recommandations de la Société Européenne de Cardiologie de 2015)
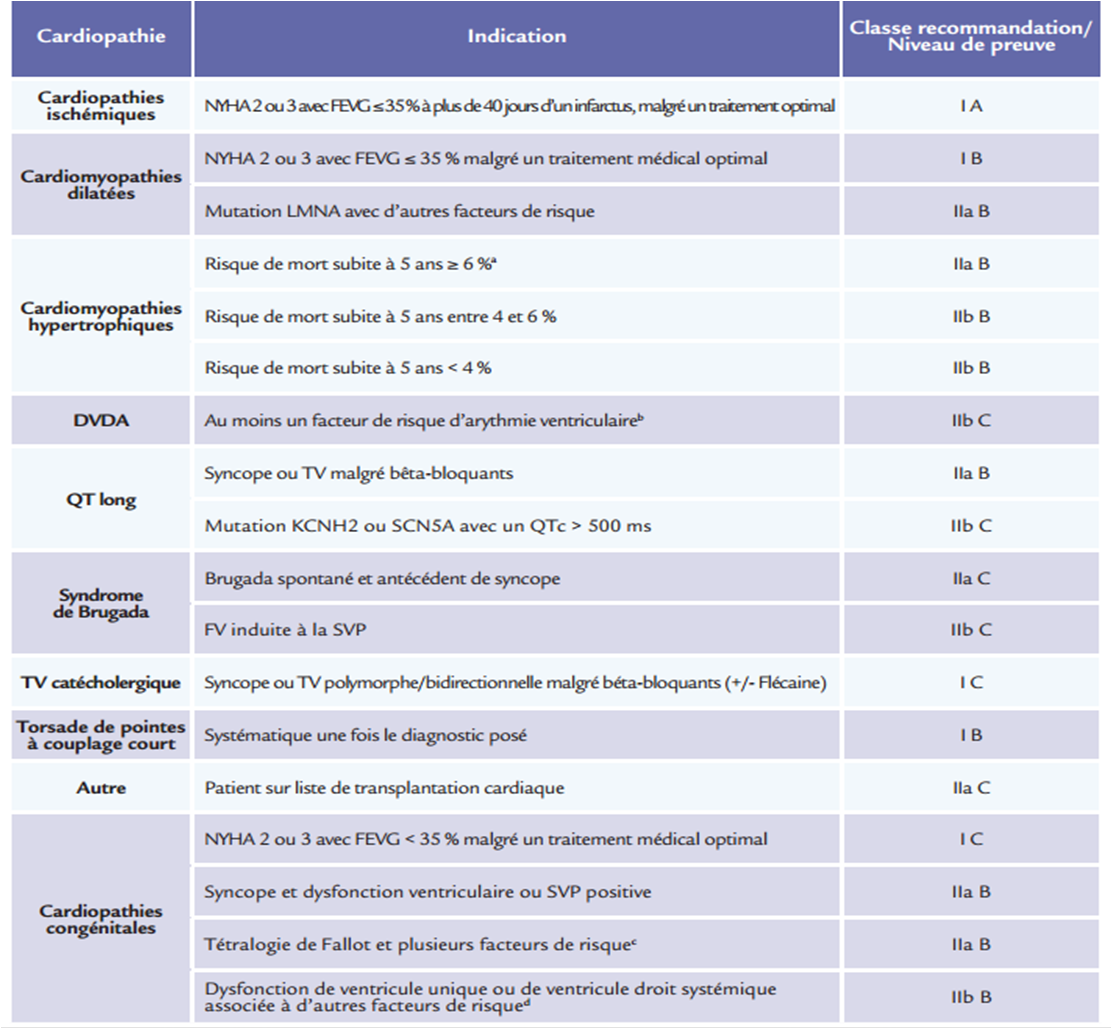
Pour rappel : recommandations de classe I (indicated), IIa (should be), IIb (may be), III (not indicated), et niveaux de preuve A (>1 ECR ou méta-analyse), B (1 essai contrôlé randomisé ou un large essai observationnel prospectif), C (consensus d’expert, petites études rétrospectives/registres).
a Score de CMH, disponible en ligne : https://qxmd.com/calculate/calculator_303/hcm-risk-scd
Ce score ne doit pas être utilisé pour les patients de moins de 16 ans, chez les sportifs de compétition, et en cas de maladie métabolique ou
infi ltrative (Maladie de Fabry, syndrome de Noonan). Par ailleurs, notez que TVNS est défi nie par ≥3 battements ventriculaires ≥120bpm.
Evaluation du risque recommandé tous les 2 ans..
b Syncope, histoire familiale de mort subite, atteinte sévère du ventricule droit et/ou du ventricule gauche
c Dysfonction ventriculaire gauche, TVNS, QRS > 180 ms, TV soutenue induite à la SVP
d TVNS, NYHA classe II ou III, fuite sévère au niveau de la valve atrioventriculaire systémique
Dans la cardiopathie ischémique comme dans la majorité des cardiomyopathies, l’indication d’un DAI en prévention primaire repose actuellement essentiellement sur une FEVG diminuée ≤ 35%. Dans la CMH, un score de risque de mort subite ≥ 6% (à 5 ans) pose l’indication d’un DAI. Des épisodes de TV, de syncope, des antécédents familiaux de mort subite et l’atteinte modérée à sévère du ventricule droit +/- gauche sont les principaux facteurs pronostiques utilisés dans la DVDA. Dans les cardiopathies électriques, les indications sont plus spécifiques. Dans le QT long et les TV catécholergiques polymorphes, la plupart des indications sont portées par la persistance d’arythmies ventriculaires malgré un traitement par béta-bloquants. Dans le syndrome de Brugada spontané,
un DAI est indiqué en cas de syncope. L’intérêt pronostic de la stimulation ventriculaire programmée fait toujours débat, mais un DAI sera proposé en cas de stimulation positive. Il n’existe pas d’indication en prévention primaire dans les syndromes de repolarisation précoce. Dans les cardiopathies congénitales, une syncope inexpliquée sur un ventricule défaillant ou avec une SVP positive pose aussi l’indication. Des critères plus spécifiques ont été établis en fonction de l’anomalie congénitale, comme les critères de Khairy et al. pour la tétralogie de Fallot. Gardons en tête qu’en cas de cardiopathie héréditaire identifiée ou d’arrêt cardiaque inexpliqué, l’intérêt de dépister les apparentés du 1er degré du cas index est primordial, permettant d’intervenir en amont d’un épisode rythmique inaugural potentiellement fatal.
Références
1. [Sudden cardiac death: A better understanding for a better prevention]. Waldmann V, Bougouin W, Karam N, Albuisson J, Cariou A, Jouven X, Marijon E. Ann Cardiol Angeiol (Paris). 2017; 66(4):230-238. 2. Waldmann V, Bougouin W, Karam N, Dumas F, Sharifzadehgan A, Gandjbakhch E, Algalarrondo V, Narayanan K, Zhao A, Amet D, Jost D, Geri G, Lamhaut L, Beganton F, Ludes B, Bruneval P, Plu I, Hidden-Lucet F, Albuisson J, Lavergne T, Piot O, Alonso C, Leenhardt A, Lellouche N, Extramiana F, Cariou A, Jouven X, Marijon E; Paris-SDEC investigators. Characteristics and clinical assessment of unexplained sudden cardiac arrest in the real-world setting: focus on idiopathic ventricular fibrillation. Eur Heart J. 2018 Jun 1; 39(21):1981-1987. 3. Priori SG, Blomström-Lundqvist C, Mazzanti A, Blom N, Borggrefe M, Camm J, Elliott PM, Fitzsimons D, Hatala R, Hindricks G, Kirchhof P, Kjeldsen K, Kuck KH, Hernandez-Madrid A, Nikolaou N, Norekvål TM, Spaulding C, Van Veldhuisen DJ; ESC Scientific Document Group. 2015 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death : The Task Force for the Management of Patients with Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death of the European Society of Cardiology (ESC). Endorsed by: Association for European Paediatric and Congenital Cardiology (AEPC). Eur Heart J. 2015 Nov 1; 36(41):2793-2867
