
CONGRÈS ESC 2021 – La durée optimale de double antiagrégation plaquettaire après angioplastie reste controversée !
La durée de (DAPT) recommandée par la Société Européenne de Cardiologie est de 6 mois post-angioplastie dans la maladie coronaire stable et 12 mois en cas de syndrome coronaire aigu.1–3 Pourtant, il apparaît que ces durées sont déjà un peu longues par rapport aux dernières données disponibles dans la littérature. Plusieurs études vont dans le sens d’une diminution de la durée de DAPT. Par exemple, l’étude STOP DAPT-2 avait démontré une diminution du risque de survenue d’évènements cardiovasculaires ischémiques et hémorragiques avec 1 mois de DAPT par rapport à une stratégie de DAPT standard de 12 mois, chez des patients majoritairement stentés dans un contexte de coronaropathie stable.4 Il n’existe à ce jour que peu de données sur la durée optimale de DAPT à adopter en post-angioplastie réalisée à l’occasion d’un syndrome coronaire aigu.
En parallèle de la situation clinique lors de laquelle est réalisée l’angioplastie, la question du profil de risque ischémique versus hémorragique du patient se pose. La plupart des études sur la durée de DAPT avaient soit exclus les patients à risque hémorragique, ou inclus des patients avec des facteurs de risque de saignement très stricts.5,6 Les analyses en sous-groupe de ces essais randomisés avaient montré que les patients à haut risque de saignement traités par DAPT prolongée sont plus exposés au risque hémorragique sans en tirer de bénéfice sur le risque ischémique.7 D’ailleurs, les recommandations actuelles préconisent de raccourcir la durée de DAPT chez les patients à haut risque de saignement, et ce quelle que soit la présentation clinique initiale. Pour l’angor stable, la durée de DAPT peut être réduite de 6 à 1 mois seulement.2,8 Cette recommandation est néanmoins issue d’un consensus d’expert (grade C) sans essai clinique disponible jusqu’à ce jour.
Ces deux questions sur la durée de la DAPT ont fait l’objet d’essais cliniques spécifiques présentés au congrès de l’ESC 2021. L’essai MASTER DAPT, a cherché à évaluer quelle était la durée optimale de DAPT chez les patients à haut risque hémorragique, quelle que soit la présentation clinique.9 L’essai STOP-DAPT2 ACS a quant à lui visé à évaluer l’efficacité et la sécurité d’une DAPT courte (1 mois) post angioplastie chez les patients stentés pour un syndrome coronarien aigu. Les résultats de ces deux études sont présentés ci-dessous.
MASTER DAPT et les patients à haut risque hémorragique
Presented by Marco Valgimigli (Cardiocentro Ticino Foundation – Lugano, Switzerland) Publié dans le New England Journal of Medicine (Valgimigli M et al., Dual Antiplatelet Therapy after PCI in Patients at High Bleeding Risk (MASTER DAPT). N Engl J Med. 10.1056/NEJMoa2108749. Présenté en Hot-Line session 28th August at 2.00 pm GMT – ESC congress 2021
L’objectif de l’essai MASTER DAPT était d’évaluer si une durée d’un mois de DAPT préservait le bénéfice ischémique sans compromis sur les évènements hémorragiques, par rapport aux durées de DAPT plus longues.9
Méthodologie
Les patients éligibles avaient bénéficié de l’implantation d’un stent actif (à élution de sirolimus en polymère biodégradable : ULTIMASTER©) et devaient être à haut risque hémorragique. En pratique, les patients inclus avaient présenté un syndrome coronaire aigu ou chronique et avaient bénéficié avec succès d’une angioplastie percutanée de toutes les artères coronaires sténosées. Ils devaient présenter un ou plusieurs critères de risque hémorragique élevé (anticoagulation curative associée, saignement récent, âge ≥ 75 ans, anémie < 11g/dL, entre autres). Les patients qui n’avaient pas présenté d’événement ischémique ou hémorragique sous DAPT depuis l’angioplastie étaient screenés pour une inclusion entre 30 à 44 jours post procédure. Les participants ont été randomisés 1:1 soit dans le groupe DAPT de durée courte ou standard en ouvert. Les patients du groupe « DAPT courte » ont immédiatement interrompu la DAPT à l’inclusion, au profit d’une mono-antiagrégation plaquettaire jusqu’à la fin de l’étude. Si ces patients avaient une indication d’anticoagulation orale, ils ont poursuivi la monoantiagrégation associée à l’anticoagulation jusqu’à 6 mois après l’angioplastie. Les patients du groupe « DAPT standard » ont poursuivi la DAPT pendant au moins 5 mois supplémentaires (6 mois après l’angioplastie). Ceux qui recevaient une anticoagulation ont poursuivi la DAPT pendant au moins 2 mois supplémentaires (3 mois après l’angioplastie) puis ont reçu une monoantiagrégation plaquettaire.
Les trois co-critères de jugement principaux retenus étaient les suivants :
- les événements indésirables cliniques « nets » (NACE : le composite du décès toutes causes, de l’infarctus du myocarde, de l’accident vasculaire cérébral et du saignement majeur ou cliniquement pertinent non majeur) ;
- les événements cardiaques et cérébraux indésirables majeurs (MACCE : le composite du décès toutes causes confondues, de l’infarctus du myocarde, de l’accident vasculaire cérébral) ;
- les saignements majeurs ou non majeurs mais cliniquement pertinents survenant entre la randomisation et 335 jours (hémorragie de type 2, 3 ou 5 du Bleeding Academic Research Consortium).
Les analyses étaient conduites de manière hiérarchique : si le premier test de non-infériorité était significatif, l’analyse se poursuivait sur le 2e en non-infériorité puis sur le 3e en supériorité.
Résultats
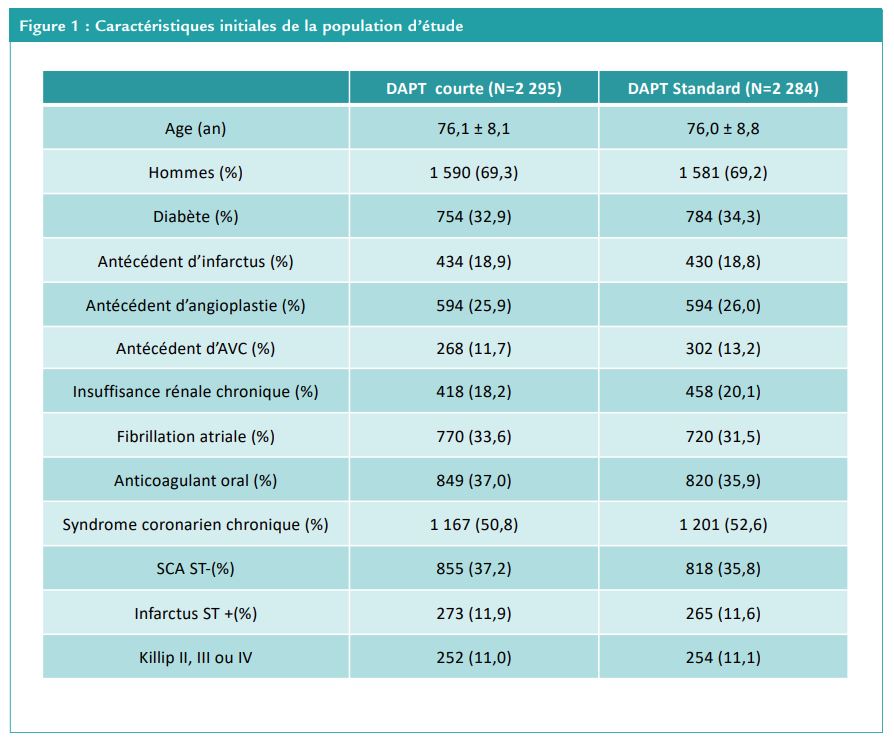
Après un délai médian de 34 jours post angioplastie, 4 579 patients de 30 pays ont été randomisés. Les patients correspondaient globalement à nos patients coronariens : âge moyen 76 ans, 69,3% d’hommes, 36,2% sous anticoagulation orale concomitante, 48,3% de syndrome coronarien aigu et environ 70% traités pour une lésion complexe. (Figure 1)
On comptait en moyenne 2,1 facteurs de risque hémorragique par patient. Le suivi complet (à 335 jours) était disponible pour 4 547 (99,3 %) patients.
Un événement clinique indésirable « net » (1er critère de jugement principal) est survenu chez 165 (7,5 %) patients du groupe DAPT courte et 172 (7,7 %) patients du groupe DAPT standard (HR [95% CI] 0,97[0,78-1,20] dans la population per-protocole, soit une différence de risque de -0,23 point de pourcentage (95%CI [-1,
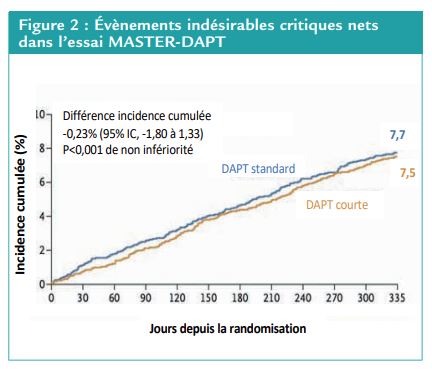
—» La DAPT courte était non-inférieure à la durée de DAP standard en termes d’événements cliniques indésirables nets
Au total, 133 (6,1 %) patients du groupe DAPT courte ont présenté un événement cardiaque ou cérébral indésirable majeur contre 132 (5,9 %) patients du groupe DAPT standard (HR [95% CI] 1,02[0,80-1,30] dans la population per-protocole, soit une différence de risque de 0,11 point de pourcentage (95%CI [-1,29 ;-1,51] ; p=0,0014 pour la non-infériorité). (Figure 3)
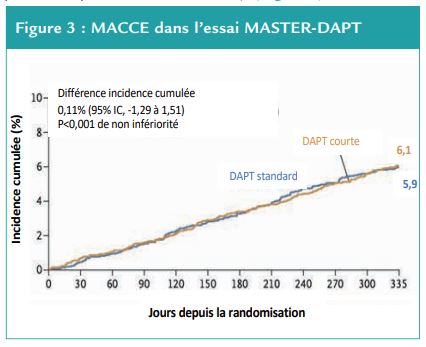
—» La DAPT courte était non-inférieure à la durée de DAPT standard également en termes d’évènements cardiaques et cérébraux indésirables majeurs
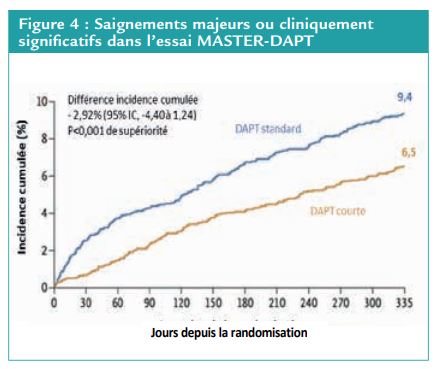
Les saignements majeurs ou non majeurs cliniquement pertinents étaient moins fréquents dans le groupe DAP courte que dans le groupe DAPT standard (148 [6,5 %] contre 211 [9,4 %] ; HR [95% CI] 0,68 [0,55-0,84] ; p<0,001 pour la supériorité) dans la population en intention de traiter, soit une différence de risque de -2,82 points de pourcentage (IC 95 % [-4,40 ; -1,24]). (Figure 4)
Discussion
Cet essai est le premier essai clinique à apporter des données issues d’une randomisation sur la durée optimale de DAPT post-angioplastie chez les patients à haut risque de saignement. Pourtant, il comporte néanmoins quelques limites. Il s’agissait d’une étude en ouvert, avec des marges de non-infériorité relativement larges et un nombre d’événements moins important que prévu. De plus, la durée de DAPT était assez hétérogène dans le groupe standard. Dans les 2 groupes, la durée de DAPT était aussi plus longue que celle recommandée actuellement. Enfin, les patients avaient bénéficié de l’implantation d’un stent Ultimaster©. Les résultats doivent être appliqués avec précaution chez les patients traités avec un autre type de stent.
Par ailleurs, cet essai n’a pas non plus été conçu pour prouver quel type d’antiagrégant est le plus adapté dans cette situation. Les différents antiagrégants ont été employés à la discrétion de l’équipe médicale du patient. A noter que les patients devant bénéficier d’un geste chirurgical rapide n’ont pas été inclus. Cette étude n’apporte donc pas de preuve sur la durée de DAPT dans cette population.
Conclusion
Un mois de DAPT post-angioplastie chez les patients à haut risque hémorragique permet de conserver le bénéfice ischémique tout en réduisant le risque hémorragique. Dans cet essai, les patients étaient inclus indifféremment du mode de présentation, du nombre, de la localisation ou de la complexité des lésions traitées. Ces résultats confortent la stratégie de DAPT courte post angioplastie chez les patients à haut risque de saignement. Ceci semble valable même chez ceux qui présentent des caractéristiques cliniques ou angiographiques leur conférant un haut risque ischémique.
STOP DAPT2-ACS : jusqu’où raccourcir la durée de DAPT après un syndrome coronaire aigu ?
Présenté par Hirotoshi Watanabe, MD, PhD (Kyoto University, Japan) Non encore publié Hot-Line session 30th August – ESC congress 2021
L’objectif de l’essai STOP DAPT2-ACS était d’évaluer une stratégie de DAPT courte (1 mois) après une angioplastie pour syndrome coronaire aigu comparée à la stratégie classique de 12 mois.
Méthodologie
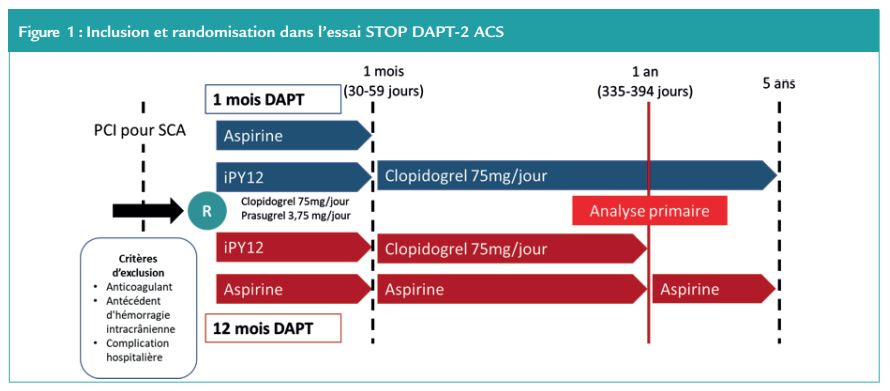
En plus des 1 148 patients déjà inclus dans STOP DAPT2, ce nouvel essai STOP DAPT-2 ACS a inclus 2 988 patients ayant bénéficié d’une angioplastie pour un syndrome coronaire aigu. Au total, les 4 136 patients étaient randomisés en 1:1 dans le groupe DAPT pendant 1 mois puis monothérapie par Clopidogrel ou dans le groupe standard DAPT 12 mois. (Figure 1) L’angioplastie était réalisée avec un stent Xience© (cobalt-chromium imprégnés d’éverolimus).
Le critère de jugement principal était un composite des évènements cardiovasculaires ischémiques et hémorragiques à 1 an de suivi (décès cardiovasculaire, infarctus du myocarde, thrombose de stent et accident vasculaire cérébral ou hémorragies majeures ou mineures dues à la thrombolyse dans l’infarctus du myocarde). Les patients sous anticoagulants, avec un antécédent d’hémorragie intracrânienne ou présentant des complications intra-hospitalière de l’infarctus du myocarde étaient exclus.
Résultats
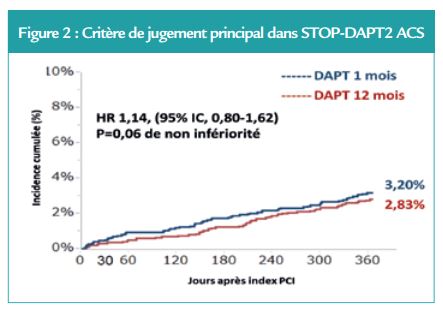
À un an, il n’y avait pas de différence statistiquement significative entre les deux groupes sur l’incidence du critère de jugement principal (DAPT courte 3,20 % (65 patients) contre DAPT standard 2,83 % (58 patients), hazard ratio [HR], 1,14 ; intervalle de confiance à 95 % [IC], 0,80-1,62, p=0,06 pour la non-infériorité). (Figure 2) Cependant, ces résultats n’ont pas atteint la marge de non-infériorité prédéfinie (l’IC à 95% aurait dû avoir une borne supérieure de plus de 1,50 pour respecter le critère de non-infériorité prévu).
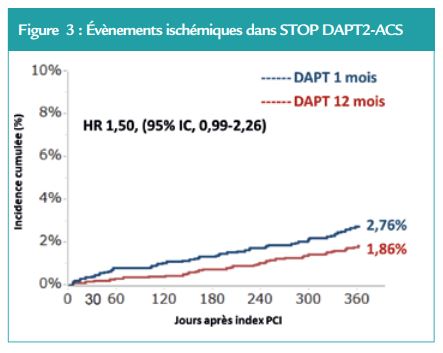
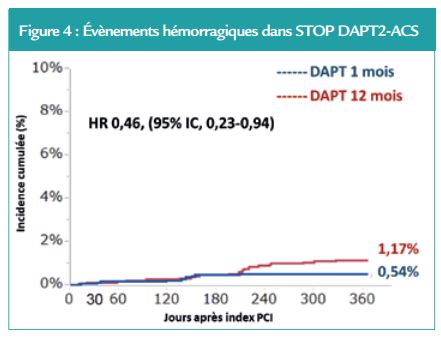
L’analyse des évènements ischémiques seul n’a pas montré de différence non plus entre les deux groupes. (Figure 3) A noter que parmi ces évènements ischémiques, il existe un sur-risque d’infarctus du myocarde dans le groupe DAPT court (1,59 % contre 0,85 % ; HR, 1,91 ; IC à 95 %, 1,06- 3,44). En parallèle, l’analyse des évènements hémorragiques seuls montrait un bénéfice dans le groupe DAPT courte avec un taux d’incidence plus faible (0,54 % contre 1,17 % ; HR, 0,46 ; IC à 95 %, 0,23-0,94). (Figure 4)
Discussion
Cette étude suggère que parmi les patients ayant bénéficié d’une angioplastie pour un syndrome coronaire aigu, la diminution de la durée de DAPT est associée avec une augmentation du risque de récidive d’infarctus du myocarde dans l’année. Le risque ischémique chez ces patients semble donc trop important pour diminuer de manière aussi importante la durée de DAPT. Pourtant, il est possible qu’une durée de DAPT courte soit adaptée à certains patients, notamment ceux qui présentent un haut risque hémorragique (c’est ce qu’a montré l’essai MASTER DAPT).9 D’autres essais sont nécessaires en particulier avec les inhibiteurs de P2Y12 en monothérapie ou pour tester une durée de DAPT intermédiaire de 3 ou 6 mois par exemple.
Conclusion
L’essai STOP DAPT-2 ACS n’a pas permis de montrer la non-infériorité d’une stratégie de DAPT courte d’un mois par rapport à une stratégie standard en post infarctus. Il a été noté un sur-risque d’infarctus du myocarde dans l’année parmi les patients traités par DAPT pendant seulement 1 mois puis monothérapie par Clopidogrel. Ce dernier n’est peut-être pas le traitement antithrombotique optimal à prescrire en monothérapie après une angioplastie dans un contexte de syndrome coronaire aigu. D’autres études sont nécessaires pour déterminer le régime de DAPT optimal chez ces patients (durée et molécule !).
Orianne Weizman, Nancy
RÉFÉRENCES
- Ibanez B, James S, Agewall S, Antunes MJ, Bucciarelli-Ducci C, Bueno H, et al. 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation: The Task Force for the management of acute myocardial infarction in patients presenting with ST-segment elevation of the European Society of Cardiology (ESC). Eur Heart J 2018;39:119–77. https://doi.org/10.1093/eurheartj/ehx393.
- Collet J-P, Thiele H, Barbato E, Barthélémy O, Bauersachs J, Bhatt DL, et al. 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation. European Heart Journal 2020:ehaa575. https://doi.org/10.1093/eurheartj/ehaa575.
- Knuuti J, Wijns W, Saraste A, Capodanno D, Barbato E, Funck-Brentano C, et al. 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J 2020;41:407–77. https://doi.org/10.1093/eurheartj/ehz425.
- Watanabe H, Domei T, Morimoto T, Natsuaki M, Shiomi H, Toyota T, et al. Effect of 1-Month Dual Antiplatelet Therapy Followed by Clopidogrel vs 12-Month Dual Antiplatelet Therapy on Cardiovascular and Bleeding Events in Patients Receiving PCI: The STOPDAPT-2 Randomized Clinical Trial. JAMA 2019;321:2414–27. https://doi.org/10.1001/jama.2019.8145.
- Valgimigli M, Campo G, Monti M, Vranckx P, Percoco G, Tumscitz C, et al. Short- Versus Long-Term Duration of Dual-Antiplatelet Therapy After Coronary Stenting: A Randomized Multicenter Trial. Circulation 2012;125:2015–26. https://doi.org/10.1161/CIRCULATIONAHA.111.071589.
- Navarese EP, Andreotti F, Schulze V, Ko odziejczak M, Buffon A, Brouwer M, et al. Optimal duration of dual antiplatelet therapy after percutaneous coronary intervention with drug eluting stents: meta-analysis of randomised controlled trials. BMJ 2015;350:h1618–h1618. https://doi. org/10.1136/bmj.h1618.
- Costa F, Van Klaveren D, Feres F, James S, Räber L, Pilgrim T, et al. Dual Antiplatelet Therapy Duration Based on Ischemic and Bleeding Risks After Coronary Stenting. J Am Coll Cardiol 2019;73:741–54. https://doi.org/10.1016/j.jacc.2018.11.048.
- Valgimigli M, Bueno H, Byrne RA, Collet J-P, Costa F, Jeppsson A, et al. 2017 ESC focused update on dual antiplatelet therapy in coronary artery disease developed in collaboration with EACTS: The Task Force for dual antiplatelet therapy in coronary artery disease of the European Society of Cardiology (ESC) and of the European Association for Cardio-Thoracic Surgery (EACTS). Eur Heart J 2018;39:213–60. https://doi.org/10.1093/eurheartj/ehx419.
- Valgimigli M, Frigoli E, Heg D, Tijssen J, Jüni P, Vranckx P, et al. Dual Antiplatelet Therapy after PCI in Patients at High Bleeding Risk. N Engl J Med 2021:NEJMoa2108749. https://doi. org/10.1056/NEJMoa2108749
N°42 OCTOBRE/NOVEMBRE 2021
