
Fibrillation atriale : autour de l’étude LOOP
L’étude LOOP, que nous avons présentée en infographie dans un précédent numéro de la revue a ceci d’original qu’elle part de la recherche systématique d’une pathologie asymptomatique (la fibrillation atriale) pour aller jusqu’à son pronostic, en fonction de la mise en œuvre d’un traitement anticoagulant. Il m’a paru particulièrement intéressant de faire un point plus large sur la prise en charge de la fibrillation atriale détectée de façon fortuite.
Pour cela, nous avons :
– d’une part proposé à nos collègues une enquête à partir de quelques cas cliniques types et nous avons discuté les résultats de ce sondage, dont vous verrez qu’ils sont souvent très partagés. Les résultats de l’enquête sont discutés par 4 spécialistes de rythmologie et moi-même, en tant que cardiologue “généraliste”
– et, d’autre part, recueilli l’avis de Maxime Guenoun, rythmologue expert, pour connaître l’opinion d’un spécialiste sur ce nouveau type d’études .
Nicolas Danchin
Enquête
Résultats recueillis entre le 17 mars et le 3 avril 2022, 224 répondants.
Objectifs : Les pratiques des cardiologues sont-elles homogènes en cas de découverte plus ou moins fortuite d’un épisode de fibrillation atriale (lors de l’interrogation d’un pacemaker, grâce au port d’un objet connecté etc.).
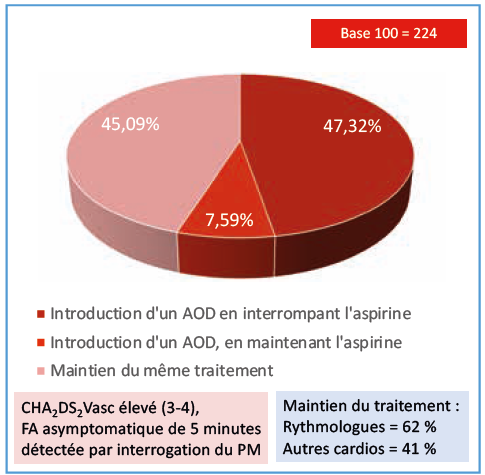
Q1. Chez un patient de 79 ans, hypertendu, coronarien stable traité par statines, IEC et aspirine à faible dose et ayant un pacemaker pour un BAV paroxystique, l’interrogation du dispositif montre un passage en fibrillation atriale de 5 minutes, avec une fréquence ventriculaire autour de 90/minute. Il est asymptomatique, n’a aucun antécédent hémorragique et la fonction rénale est normale. Que proposez-vous ?
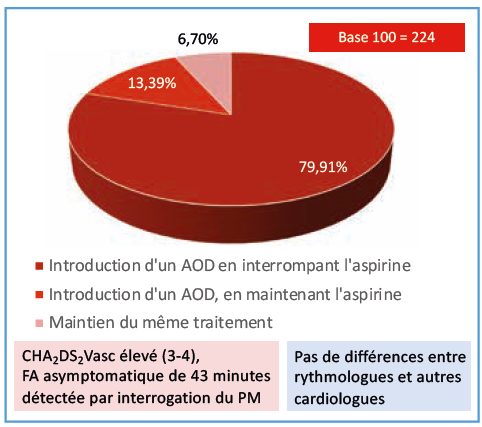
Q. 2 Chez un patient de 79 ans, hypertendu, coronarien stable traité par statines, IEC et aspirine à faible dose et ayant un pacemaker pour un BAV paroxystique, l’interrogation du dispositif montre un passage en fibrillation atriale pendant 43 minutes, avec une fréquence ventriculaire autour de 90/minute. Il est asymptomatique, n’a aucun antécédent hémorragique et la fonction rénale est normale. Que proposez-vous ?
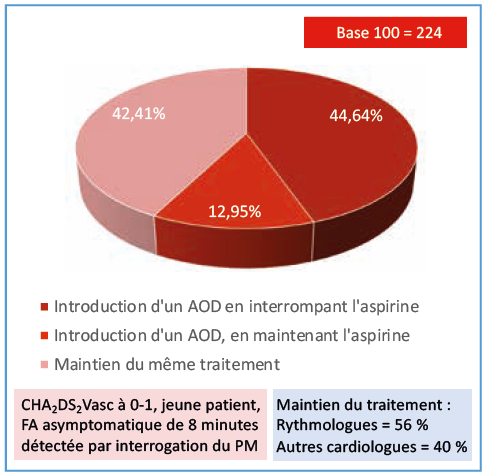
Q. 3 Chez un patient de 62 ans, coronarien stable traité par statines, IEC et aspirine à faible dose et ayant un pacemaker pour un BAV paroxystique, l’interrogation du dispositif montre un passage en fibrillation atriale pendant 8 minutes, avec une fréquence ventriculaire autour de 90/minute. Il est asymptomatique, n’a aucun antécédent hémorragique et la fonction rénale est normale. Que proposez-vous ?
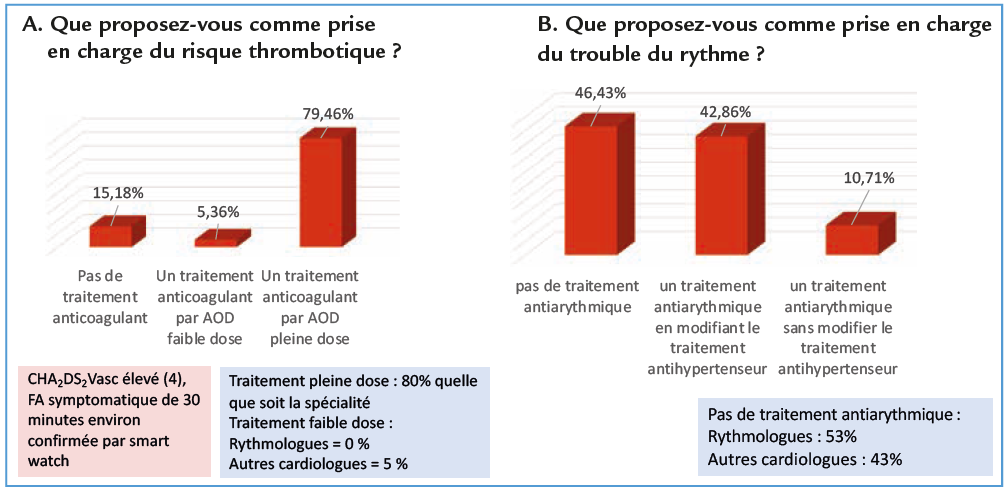
Q. 4 Une patiente de 75 ans, avec une activité régulière de marche sportive, hypertendue traitée par verapamil LP, sans autre antécédent, consulte pour un épisode de palpitations survenu en fin de journée, indépendamment de tout effort et ayant duré environ une demi-heure. Elle a une montre connectée capable d’enregistrer un ECG, et le tracé montre incontestablement une fibrillation atriale. Le tracé que vous faites est sinusal, sans aucune anomalie. La pression artérielle est bien contrôlée, la créatinine est normale, la fonction ventriculaire gauche également et l’oreillette gauche n’est pas dilatée.
Q. 5 Une patiente de 85 ans, hypertendue traitée par IEC, a eu une ablation de flutter commun deux ans auparavant. Elle a une angiodysplasie jéjunale qui a été diagnostiquée à la suite d’une anémie à 8,2 g/dl de découverte fortuite. Le traitement anticoagulant qu’elle prenait initialement a alors été interrompu. La supplémentation en fer, actuellement poursuivie, a fait remonter l’hémoglobine à 12 g/dl. Alors qu’elle était parfaitement asymptomatique jusque-là, elle a ressenti 3 épisodes de palpitations au cours de la dernière semaine, ayant duré entre 5 et 10 minutes, semble-t-il. Après le deuxième épisode, elle a décidé de porter la montre connectée offerte par ses petits-enfants à Noël, ce qui lui a permis d’enregistrer le troisième épisode. Le tracé qu’elle vous montre n’est pas de très bonne qualité : il y a incontestablement une arythmie supraventriculaire, mais il est difficile d’en savoir le type. Vous faites une enregistrement Holter de 48 heures qui montre un épisode de FA de 7 minutes. Sa fonction rénale est normale.
Profil des répondants
Commentaires (questions 1 à 3) – Thomas Lavergne, Eloi Marijon, Nicolas Danchin
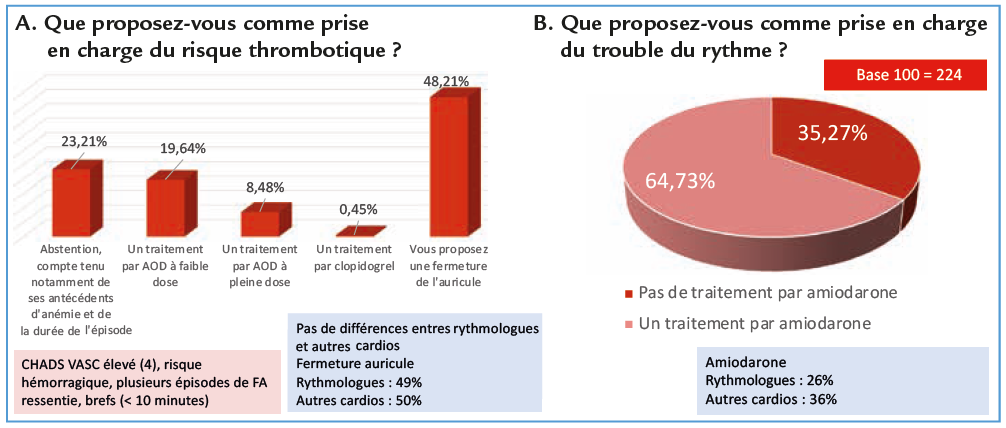
Ces trois variantes d’un cas clinique de fibrillation atriale asymptomatique détectée lors de l’interrogation d’un pacemaker génèrent des réponses très partagées. Si l’association anticoagulant-antiagrégant n’a que peu de succès, quel que soit le cas de figure, le maintien de l’antiagrégant ou son remplacement par un AOD sont nettement moins consensuels. Les choix semblent essentiellement dictés d’une part par le score CHA2DS2Vasc, et d’autre part par la durée de l’épisode de FA (moins, ou plus de 6 minutes). Assez étrangement, on constate que les cardiologues donnent un peu plus facilement des anticoagulants à une personne jeune, à très faible risque (cas 3), qu’à une personne ayant un score CHA2DS2Vasc franchement élevé. L’âge paraît donc être en lui-même un frein pour certains cardiologues.
En discutant entre nous trois, nous arrivons aussi à des conclusions divergentes : l’un (EM) aurait laissé les trois patients au traitement antiagrégant, car aucune étude n’a démontré le bénéfice des anticoagulants chez des patients où le diagnostic de FA est fortuit ; l’autre (TL) aurait anticoagulé le deuxième patient car pour lui le risque embolique varie en fonction d’une combinaison du score et de la durée de la FA ; le troisième (ND) n’aurait anticoagulé ni le patient 1 (durée de FA brève, un seul épisode pendant toute la surveillance du PM), ni le patient 3, au score CHA2DS2Vasc bas et aurait (courageusement !) hésité pour le patient 2 (CHA2DS2Vasc élevé, épisode de FA plus prolongé, mais très inférieur à 24 heures)…
Les études en cours NOAH (edoxaban vs aspirine pour des épisodes atriaux de haute fréquence, fibrillation infra-clinique) et ARTESIA (apixaban vs aspirine en cas d’épisodes de FA infracliniques ≥ 6 minutes et < 24 heures détectés par un dispositif) permettront de mieux préciser la place des anticoagulants chez ces patients ayant une FA asymptomatique de durée relativement brève.
Commentaires – (question 4) Thomas Lavergne, Eloi Marijon, Nicolas Danchin
Cette fois-ci, la FA est ressentie et l’épisode qui a confirmé le diagnostic dure environ une demi-heure. Comme 80 % d’entre vous, nous pensons tous les trois que, chez cette patiente au score CHA2DS2Vasc élevé, il est licite de mettre en route un traitement anticoagulant.
Pour ce qui est du traitement antiarythmique, tous trois sommes d’accord pour remplacer le verapamil par un IEC ou un sartan. Deux d’entre nous (EM et TL) mettraient en route un traitement par bêta-bloquant, qui aurait pour effet, si ce n’est de diminuer le risque de récidive, du moins d’éviter que la FA, si elle doit réapparaître, soit trop rapide. Le troisième (ND) ne mettrait pas en route de traitement antiarythmique devant cet épisode pour l’instant unique, et utiliserait l’amiodarone par la suite, en cas de récidive.
Commentaires (question 5) – Thomas Lavergne, Eloi Marijon, Nicolas Danchin
Cette patiente a un score CHA2DS2Vasc franchement élevé, qui justifierait un traitement anticoagulant devant ces épisodes répétés de FA symptomatique. Les antécédents hémorragiques rendent le traitement quasi impossible. Nous sommes tous les trois d’accord pour retenir l’indication de fermeture de l’auricule, comme la moitié d’entre vous. Pour ce qui est du traitement antiarythmique, l’un d’entre nous (EM) commencerait par un traitement bêta-bloquant, l’autre (ND) donnerait d’emblée de l’amiodarone et le troisième (TL) donnerait également de l’amiodarone, éventuellement après une période d’essai de traitement par bêta-bloquants (sans trop y croire).
Commentaires – Serge Boveda
Nous devons remercier la revue Cordiam et Nicolas Danchin d’avoir proposé cet important questionnaire sur la prise en charge d’un diagnostic de fibrillation atriale (FA) plus ou moins asymptomatique et/ou soutenue. Les résultats de cette enquête permettent de souligner et de rappeler plusieurs points.
Tout d’abord, le caractère asymptomatique ne doit pas être pris en compte au moment de décider de la mise éventuelle sous traitement anticoagulant, le caractère emboligène de l’arythmie ne dépendant bien évidemment pas de la symptomatologie. Au contraire, plus la FA sera asymptomatique, plus le risque embolique sera élevé puisque le patient n’ira pas consulter et ne recevra donc pas le traitement adapté à sa situation particulière. Ensuite, il est bien évident qu’une anticoagulation sera davantage décidée sur une « charge » d’épisodes fibrillatoires que sur un ou deux courts épisodes de FA, de quelques minutes, dépistés par les mémoires embarquées d’appareils implantables (stimulateurs, défibrillateurs, moniteurs), ou connectés. Enfin, il ne faut pas perdre de vue que l’on ne traite pas « une FA », mais un patient. Cela implique qu’il faut bien entendu prendre en compte sa comorbidité, par conséquent son risque embolique (CHA2DS2-VASc), mais aussi son risque hémorragique (HAS-BLED), avant de décider de la mise en place d’un traitement anticoagulant. Cela ressort très bien des réponses données par les participants à ce questionnaire. La dernière question souligne aussi l’intérêt d’envisager chez certains patients âgés et fragiles, la mise en place d’une prothèse de fermeture de l’auricule gauche lorsque le risque hémorragique est trop important. Merci à tous pour votre participation à cette enquête qui permet de faire le point sur nos pratiques et ainsi, de progresser ensemble vers une meilleure prise en charge des patients dans des situations cliniques parfois complexes.
Commentaires – Pascal Defaye
Il s’agit vraiment d’une enquête très intéressante réalisée par Cordiam sur 3 thématiques très actuelles. Quelques commentaires.
- D’abord le problème de la conduite à tenir face à l’enregistrement dans les mémoires d’un stimulateur d’évènements atriaux de hautes fréquences (AHRE selon la terminologie des mémoires des prothèses implantables). Les cardiologues semblent très sensibilisés à ce problème puisqu’ils ont tendance à anticoaguler quelle que soit la durée de ces évènements, notamment en cas de CHADS Vasc élevé et de durée très courte (5mn) : 47,3%, ou durée plus longue (43 mn) : 79%, mais aussi pour un patient plus jeune avec CHADS Vasc bas (8mn) : 44,6% d’anticoagulation. Les études récentes et les dernières recommandations ne sont pas si évidentes, notamment quand le CHADS Vasc est bas où on recommande l’anticoagulation seulement pour des évènements de plus de 24 H. Il est clair que la vérité, on l’espère, viendra du résultat des études ARTESIA et NOAH-AFNET. Les cardiologues interrogés vont peut-être un peu loin sur l’anticoagulation dans ce contexte qui doit être plus finement évaluée en fonction du score de risque et du CHADS Vasc, en évaluant le rapport risque/bénéfice. Tout n’est pas si évident.
- Concernant les enregistrements par nouvelles méthodes digitales type montre connectée, on remarque que cela fait déjà partie de méthodes de diagnostic actuel et qu’on anticoagule d’emblée à partir de ces tracés. Cela ne porte pas discussion. C’est dorénavant un outil de pratique courante. 52% des cardiologues vont donner un antiarythmique, l’ablation c’est curieux, n’est pas envisagée alors qu’elle a également sa place.
- Pour la 3ème question, uniquement 48% des cardiologues proposent une fermeture d’auricule en cas de contre-indication au traitement anticoagulant ce qui montre qu’on doit encore plus parler de cette thématique qui est parfaitement appropriée dans ce cas.
La FA vue à la LOOP – Maxime Guenoun
Le dépistage précoce de la fibrillation atriale à l’aide d’un Holter implanté pour indiquer un traitement anticoagulant en cas d’épisode documenté, devrait mieux prévenir le risque d’AVC et d’embolie systémique par rapport à un dépistage conventionnel de la FA. Pour répondre à cette question, l’étude LOOP a inclus des patients sans antécédent de fibrillation atriale à risque élevé de FA définis par un âge compris entre 70 et 90 ans et au moins un facteur de risque : HTA, diabète, antécédent d’AVC ou insuffisance cardiaque. Le traitement anticoagulant est démarré en cas de détection d’une FA de plus de 6 minutes. Un FA a été détectée chez 31,8 % des patients ayant eu un holter implantable et chez 12,2 % des patients sous suivi usuel (p < 0,0001), ce qui confirme la pertinence diagnostique de cette stratégie. Un événement du critère primaire est survenu chez (entre les groupes (HR : 0,80 ; IC95 % : 0,61-1,05 ; p=0,11). Pas de différence significative entre les groupes concernant la survenue du critère primaire, 4,5 % pour le groupe holter implantable contre 5,6 % du groupe contrôle, la mortalité cardiovasculaire, 2,9 % vs 3,5 % ou les décès toutes causes, 11,2 % vs 11,3 %.
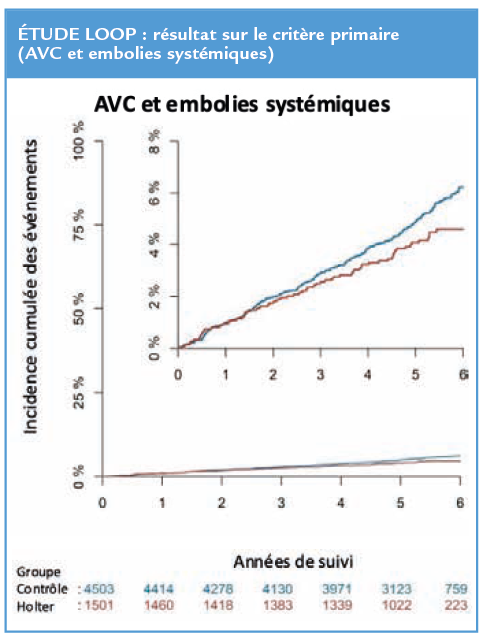
Cette étude est donc contre toute attente négative sur l’objectif de prévenir les évènements emboliques, mais elle pose question. Deux hypothèses contradictoires peuvent en expliquer les résultats :
Le délai moyen pour dépister une FA par holter implanté dans l’étude, et donc indiquer une anticoagulation, peut expliquer qu’un suivi de 5 ans soit insuffisant pour montrer un résultat significatif. On observe une divergence des courbes en faveur de cette hypothèse. On peut aussi s’interroger sur la valeur pronostique d’une FA infra clinique ou « numérique » de 6 minutes dépistée par un dispositif médical par rapport à la FA « clinique » conventionnelle pour laquelle une anticoagulation est parfaitement validée par l’expérience. Au-delà du principe général d’anticoaguler une FA, il nous faudra donc, par de nouvelles études, préciser quel type de FA anticoaguler et quel profil de patient anticoaguler.
