HOPE 3
Heart Outcomes Prevention Evaluation 3
Contexte et hypothèse
Relativement peu de données sont disponibles sur la prévention primaire médicamenteuse chez des personnes ayant un risque cardiovasculaire modéré. La précédente étude d’envergure, JUPITER, testant la rosuvastatine à la dose de 20 mg dans une population à risque un peu plus élevé, avait été interrompue avant son terme sur recommandation du comité de surveillance (suivi médian 1,9 ans), une décision problématique pour l’évaluation d’un traitement de prévention primaire.
HOPE-3 utilise un plan factoriel pour évaluer l’intérêt d’un traitement par statine, d’un traitement antihypertenseur et de la combinaison de ces deux traitements, dans une population d’hommes et de femmes à risque cardiovasculaire faible à modéré.
Critères d’inclusion et d’exclusion
• Hommes > 55 ans, ou femmes > 65 ans avec au moins un des facteurs de risque ci-dessous,
Femmes > 60 ans avec au moins deux des facteurs de risque ci-dessous
• Facteurs de risque supplémentaire :
– Tabagisme actif ou arrêté dans les 5 ans
– Rapport taille-hanche modérément augmenté (≥ 0,85 chez les femmes, ≥ 0,90 chez les hommes)
– HDL-c bas (<1,0 mmol/l chez les hommes,< 1,3 mmol/l chez les femmes)
– Dysglycémie
– Antécédent familial de maladie coronaire prématurée
– Insuffisance rénale débutante
• Critères d’exclusion :
– Maladie cardiovasculaire documentée
– Nécessité de traitement par statine ou antihypertenseur
– Contrindication aux traitements étudiés
Plan d’étude et traitements étudiés
Étude randomisée en double aveugle en plan factoriel : Rosuvastatine 10 mg, candesartan/hydrochlorothiazide (16/12,5 mg) versus placebo
Avec au total un groupe double traitement actif, un groupe double placebo, un groupe rosuvastatine + placebo candesartan/HCTZ, et un groupe candesartan/HCTZ + placebo rosuvastatine
La randomisation était précédée d’une période de 4 semaines sous double traitement actif.
Critères de jugement
• Critère principal 1 : décès cardiovasculaire, infarctus ou accident vasculaire cérébral
• Critère principal 2 : idem + arrêt cardiaque ressuscité, insuffisance cardiaque, revascularisation artérielle
• Critères secondaires :
– critère principal 2 + angor
– AVC fatals et non fatals (pour le bras antihypertenseurs)
– mortalité globale
– composantes individuelles des critères principaux
– survenue de diabète
– fonction cognitive chez les sujets de 70 ans et plus
– dysfonction érectile chez les hommes
Taille de l’échantillon et hypothèses statistiques
La taille de l’échantillon repose sur une hypothèse de baisse de 25% du risque avec chacun des traitements étudiés.
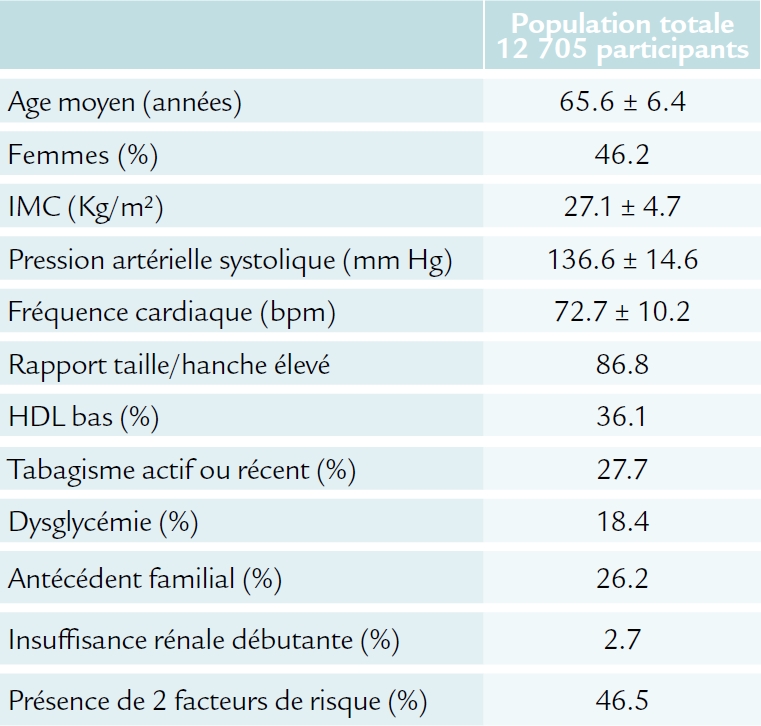
Le recrutement ayant été plus lent que prévu, la population, initialement prévue à 11 000 sujets, a été augmentée de 1 705 participants, pour une population finale de 12 705 participants.
Les analyses statistiques portent sur la population analysée en intention de traiter en comparant les populations rosuvastatine vs rosuvastatine placebo, candesartan/HCTZ vs candesartan/HCTZ placebo et double traitement vs double placebo.
Population
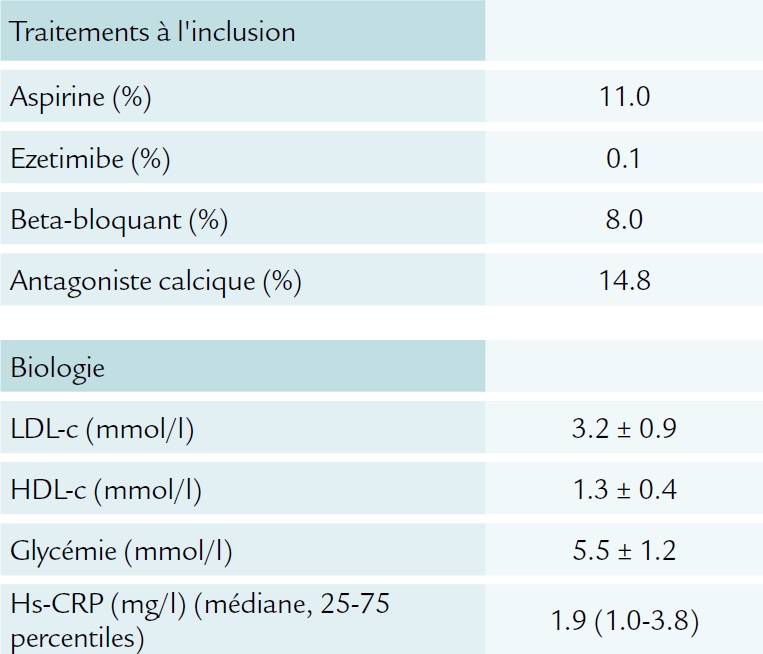
Recrutement de 12 705 participants dans 21 pays et 228 centres entre 2007 et mai 2010, à partir d’une population initiale de 14 665 personnes ayant été incluses dans la phase de run-in sous double traitement actif (3,4% ont présenté des effets secondaires et 9,9% n’ont pas participé à l’étude contrôlée pour d’autres raisons).
Résultats
ROSUVASTATINE VERSUS PLACEBO
CRITÈRES PRINCIPAUX
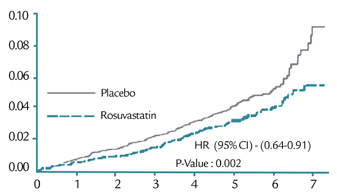
• Critère 1 (décès CV, infarctus, AVC) Hazard ratio 0.76 (IC 95% : 0.64-0.91) ; P=0.002
Hazard ratio 0.75 (IC 95% : 0.64-0.88) ; P<0.001
CRITÈRES SECONDAIRES
• Décès cardiovasculaire Hazard ratio 0.89 (0.72-1.11)
• Infarctus du myocarde Hazard ratio 0.65 (0.44-0.94)
• AVC Hazard ratio 0.70 (0.52-0.95)
• Mortalité globale Hazard ratio 0.93 (0.80-1.08)
ANALYSES DE SOUS-GROUPES
Les résultats sont homogènes dans les différents sous-groupes étudiés
ÉVÉNEMENTS INDÉSIRABLES ET TOLÉRANCE
• Survenue d’un diabète Hazard ratio 1.02 (0.85-1.23)
• Hospitalisations non cardiovasculaires 13.9% vs 13.9%
• Rhabdomyolyse 1 cas vs 0
• Cancer 4.2% vs 4.5%
• Interruptions permanentes de traitement pour raisons musculaires 1.3% vs 1.2%
• Interruptions temporaires de traitement pour raisons musculaires 1.3% vs 0.6%
CANDESARTAN/HYDROCHLOROTHIAZIDE VERSUS PLACEBO
CRITÈRES PRINCIPAUX
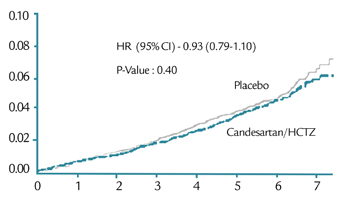
• Critère 1 (décès CV, infarctus, AVC) Hazard ratio 0.93 (IC 95% : 0.79-1.10) ; P=0.40
• Critère 2 Hazard ratio 0.95 (IC 95% : 0.81-1.11) ; P=0.51
CRITÈRES SECONDAIRES
• Décès cardiovasculaire Hazard ratio 0.91 (0.73-1.13)
• Infarctus du myocarde Hazard ratio 0.84 (0.58-1.21)
• AVC Hazard ratio 0.80 (0.59-1.08)
• Mortalité globale Hazard ratio 0.98 (0.84-1.14)
ANALYSES DE SOUS-GROUPES
Les résultats sont homogènes pour la plupart des sous-groupes à l’exception de l’analyse en fonction du niveau de pression artérielle systolique à l’entrée dans l’étude : on constate une interaction significative (P d’interaction 0.02) avec un effet bénéfique du traitement sur le critère principal 1 chez les participants ayant une pression artérielle > 143.5 mm Hg (HR 0.73, 0.56-0.94), un effet neutre dans le second tercile de pression artérielle (HR 1.08, 0.80-1.46) et une tendance défavorable dans le premier décile (≤ 131.5 mm Hg) (HR 1.16, 0.82-1.63). Des résultats concordants sont observés pour le critère principal 2 (P d’interaction 0.009).
ÉVÉNEMENTS INDÉSIRABLES ET TOLÉRANCE
• Hospitalisations non cardiovasculaires 14.1% vs 13.6%
• Rhabdomyolyse 0 cas vs 1
• Cancer 4.4% vs 4.3%
• Interruptions permanentes de traitement pour malaise/hypotension 3.4% vs 2.0% (P<0.001)
• Interruptions temporaires de traitement pour malaise/hypotension 2.7% vs 1.3% (P<0.001)
ROSUVASTATINE ET CANDESARTAN/HYDROCHLOROTHIAZIDE VERSUS DOUBLE PLACEBO
CRITÈRES PRINCIPAUX
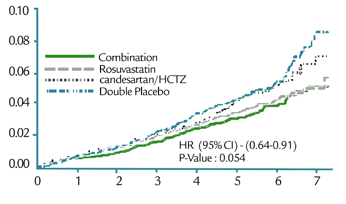
• Critère 1 (décès CV, infarctus, AVC) Hazard ratio 0.71 (IC 95% : 0.56-0.90) ; P=0.0054
• Critère 2 Hazard ratio 0.72 (IC 95% : 0.57-0.89) ; P=0.003
CRITÈRES SECONDAIRES
• Décès cardiovasculaire Hazard ratio 0.82 (0.60-1.11)
• Infarctus du myocarde non fatal Hazard ratio 0.55 (0.32-0.93)
• AVC non fatal Hazard ratio 0.56 (0.36-0.87)
• Mortalité globale Hazard ratio 0.91 (0.73-1.12)
ANALYSES DE SOUS-GROUPES
Les résultats sont homogènes dans les différents sous-groupes étudiés. Dans une analyse post hoc, le traitement combiné montre une tendance pour une plus grande efficacité dans le tercile supérieur de pression systolique (HR 0,59 ; 0,40-0,85) par rapport aux deux terciles inférieurs (HR 0,82 ; 0,59-1,12) mais l’interaction n’est pas statistiquement significative.
ÉVÉNEMENTS INDÉSIRABLES ET TOLÉRANCE
Plus de symptômes musculaires et de malaises/hypotension dans le groupe double traitement par rapport au groupe double placebo. Interruptions permanentes de traitement comparables dans les deux groupes (double traitement : 26,3% ; double placebo : 28,8%) ; pas de différence pour le cancer (4,2% vs 4,5%), les rhabdomyolyses (0 vs 0) ou les hospitalisations non cardiovasculaires (14,6% vs 14,0%).
Conclusion
Dans une population de prévention primaire à risque modéré, le traitement par rosuvastatine 10 mg diminue significativement le risque cardiovasculaire, avec une baisse numérique de la mortalité globale. A l’inverse le traitement antihypertenseur combiné candesartan/hydrochlorothiazide ne diminue pas significativement le risque ; seuls les participants ayant une pression artérielle > 143,5 mm Hg à l’inclusion tirent bénéfice du traitement.
Nicolas Danchin
Références
Lonn E et al. Blood-Pressure Lowering in Intermediate-Risk Persons without Cardiovascular Disease. New Engl J Med 2016; DOI: 10.1056/NEJMoa1600175
Yusuf S et al. Cholesterol Lowering in Intermediate-Risk Persons without Cardiovascular Disease. N Engl J Med 2016; DOI: 10.1056/NEJMoa1600176
Yusuf S et al. Blood-Pressure and Cholesterol Lowering in Persons without Cardiovascular Disease. N Engl J Med 2016; DOI: 10.1056/NEJMoa1600177
RÉACTION
SPRINT versus HOPE-3 : le lièvre et la tortue ?
Simultanément au congrès de l’ACC, le NEJM a été envahi, non par des martiens, mais par Salim Yusuf en personne, avec pas moins de 3 articles consacrés à HOPE-3, sans parler des produits dérivés…
Faute de nouveaux médicaments, nous avons, et c’est passionnant, des essais de stratégie :
• SPRINT (AHA 2015) tendait à nous dire qu’il fallait traiter les hypertendus dès que la pression artérielle dépassait 120 mm Hg. De nombreuses réactions ont suivi, suggérant un « rappel » immédiat de tous les patients dépassant ce chiffre de pression, pour mettre en place un traitement complémentaire.
• Le rationnel de Salim Yusuf dans HOPE-3 est très hardi, partant de l’idée que peu de preuves viennent étayer l’intérêt des traitements antihypertenseurs lorsque la pression artérielle ne dépasse pas 160 mm Hg, se rapprochant ainsi de la conception du NICE britannique (plutôt que de celle des recommandations européennes ou nord-américaines). A la suite des travaux de Law, Salim Yusuf propose donc d’évaluer une stratégie qui consiste à traiter d’emblée, presque uniquement sur un critère d’âge, par une association hypolipémiant et sartan/diurétique thiazidique, en pratique, une polypill.
Les résultats sont clairs : dans cette population, à risque faible à intermédiaire, la rosuvastatine à la dose de 10 mg améliore tout de façon significative (profil lipidique, critère intermédiaire, aussi bien que l’ensemble des critères cliniques prédéfinis). A l’inverse, le traitement antihypertenseur ne marche pas et le traitement antihypertenseur associé à la rosuvastatine ne marche pas mieux que la statine seule.
En y regardant de plus près, les patients sont recrutés sur un profil de risque coronarien qui n’est pas si faible que ça, avec un profil métabolique assez clairement défini ; le HDL bas (environ 35% de la population de l’étude) conditionne un peu le taux de LDL, tandis que l’hypertension artérielle n’est pas retenue comme un facteur de risque classique, ce qui crée un certain déséquilibre dans la définition du risque tel qu’évalué habituellement.
Les résultats pour la partie lipidique sont extrêmement cohérents : dans une population à risque intermédiaire, les résultats rejoignent ce qui était déjà connu, avec une baisse des événements cardiovasculaires, sans impact significatif sur la mortalité globale.
Pour la partie hypertension artérielle, l’efficacité du traitement varie selon le niveau initial de pression artérielle. Seuls les patients du tercile supérieur de pression (qui répondent pratiquement à la définition classique de l’hypertension) tirent bénéfice du traitement, qui paraît presque délétère chez ceux du tercile inférieur de pression (on retrouve peutêtre là la fameuse courbe en J).
Ces résultats sont-ils réellement surprenants ? Autant il n’est pas illogique de donner un traitement double d’emblée chez des sujets hypertendus, autant donner une pleine dose de candesartan, associée à un diurétique, à des sujets ayant une pression artérielle plutôt basse paraît un choix étonnant (ce n’est d’ailleurs pas une approche de type polypill, dont le concept même est d’associer plusieurs médicaments faiblement dosés). De plus, le choix des molécules, tant le sartan que le diurétique parait très discutable par rapport au risque coronarien.
Par ailleurs, nous savons que la définition de l’hypertension artérielle et le bénéfice attendu du traitement de l’hypertension sont deux choses différentes. Sauf SPRINT, jamais aucune étude n’a démontré le bénéfice de traiter pour un niveau de pression artérielle inférieur à 140 mm Hg ! Sauf pour le risque d’AVC, où les résultats confirment ce que nous savions déjà.
Au final, il faudra rediscuter les données de HOPE-3 et celles de SPRINT, à la lumière des données précédemment disponibles. Les sociétés savantes auront la charge de mettre ces différents résultats en perspective pour nous proposer des recommandations de pratique : elles auront fort à faire !
A mon sens, la méthodologie de HOPE-3 paraît nettement plus robuste que celle de SPRINT. Mais, au final, nous sommes malgré tout sur une certaine déception, car HOPE-3 aurait dû nous guider sur une véritable approche polypill, et il s’agit donc, dans une certaine mesure, d’une occasion manquée.
Pascal Poncelet
Article paru dans le CORDIAM N°11 (Avril 2016)
Télécharger l’article