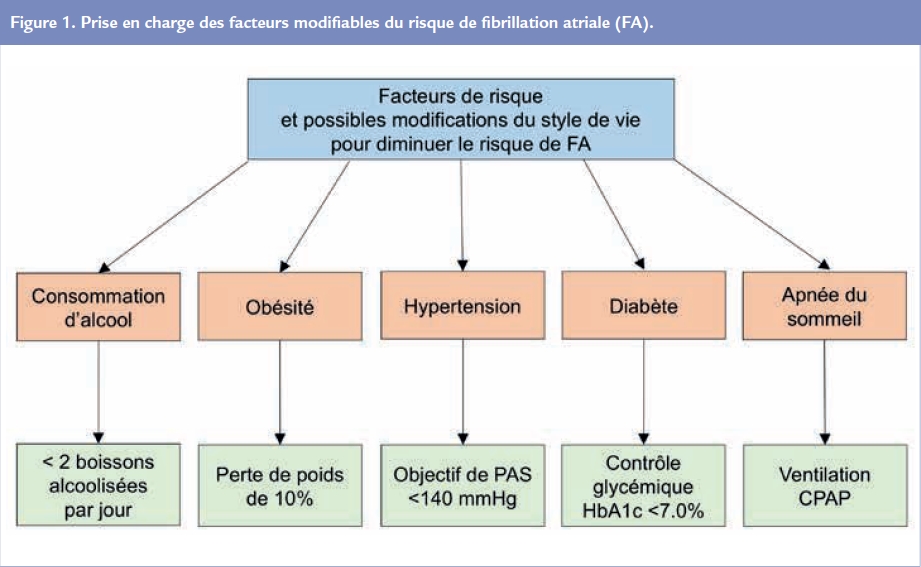
La physiopathologie du développement de la fibrillation atriale (FA) n’est pas complètement connue mais plusieurs facteurs de risque modifiables et non modifiables de développement de la FA ont été identifiés. Voici, parmi les facteurs de risque modifiables qui contribuent au développement et à la récidive de la FA, un aperçu des changements de style de vie qui peuvent aider au traitement préventif de la FA.
Obésité
Plusieurs études ont montré une association entre obésité et FA. La grande taille et la prise de poids entre 20 et 50 ans sont associées au développement de FA. Bien que la FA soit multifactorielle, la taille et l’augmentation de volume de l’oreillette gauche sont des précurseurs avérés de FA. L’obésité est associée à un remodelage structurel et électrique, lui-même associé à l’incidence de FA et la progression vers la FA persistante. L’obésité est aussi un prédicteur indépendant de dysfonctionnement ventriculaire gauche diastolique qui est un facteur de risque de FA. La graisse péricardique est un facteur de risque supplémentaire de FA. La présence et le volume de graisse péricardique sont associés à la survenue de FA, la chronicité de la FA, et la sévérité des symptômes de FA. La graisse péricardique est également prédictive de récidive de FA à long terme après ablation par radiofréquence, la perte de poids étant associée à une réduction de ce tissu adipeux péricardique.
Une méta-analyse de 16 études sur 123 249 sujets a montré que les personnes obèses ont un risque accru de développer une FA par rapport aux personnes non obèses (risque relatif [RR] 1,49). L’étude prospective de Framingham a montré une augmentation de 4% du risque de FA par augmentation de 1 unité de l’indice de masse corporelle (IMC) aussi bien chez les hommes que chez les femmes. L’étude de Tsang et al sur 3248 patients a montré qu’après ajustement sur l’âge et le sexe, l’IMC prédisait la progression vers la FA permanente (hazard ratio [HR] 1,04, p<0,0001). Comparé à un IMC normal (18,5-24,9 kg/m2), l’obésité (30-34,9 kg/m2) et l’obésité sévère (≥ 35 kg/m2) étaient associées à un risque accru pour la progression de la FA (HR 1,54 et 1,87 respectivement).
C’est pour l’obésité que les études d’intervention sont les plus convaincantes. La perte de poids et le fait d’éviter les fluctuations de poids sont associées à une réduction à long terme de la « charge en FA ». Dans l’étude LEGACY, une perte de poids supérieure à 10% était associée à une réduction par 6 (p<0,001) du risque de récidive de l’arythmie par rapport à une perte de poids moindre. Cependant, les fluctuations de poids de 5% ou plus peuvent partiellement compenser cet effet, puisqu’elles sont associées à un doublement du risque de récidive de FA 1.
La perte de poids, en plus de la prise en charge des facteurs de risque tels que HTA, le diabète, l’apnée du sommeil, la consommation d’alcool et de tabac a été associée à une réduction plus importante de la charge et de la gravité des symptômes de la FA comparativement à la seule gestion des facteurs de risque 2. Enfin, chez les patients en surpoids, la prise en charge globale des facteurs de risque en suivant les recommandations internationales semble associée à un meilleur succès à long terme de l’ablation de FA. Dans l’étude ARREST-AF, il a été proposé après ablation une prise en charge globale des facteurs de risque pour les sujets avec IMC ≥ 27 kg/m2 et ≥ 1 facteur de risque de maladie cardiovasculaire 3. Lors du suivi, le groupe qui a accepté cette prise en charge globale a eu moins d’épisodes de FA, avec une moindre durée de FA et moins de symptômes par rapport au groupe qui a refusé la prise en charge des facteurs de risque (p<0,001). Les taux de récidive de FA, malgré un antiarythmique, et de ré-ablation étaient meilleurs en cas de prise en charge multifactorielle.
La réduction pondérale peut en outre aider au traitement du diabète, de l’HTA et de l’apnée du sommeil, autres facteurs de risque modifiables dans la prise en charge de la FA Figure 1. Notons toutefois que parmi ceux-là, l’association indépendante entre diabète et incidence de FA reste débattue (cf Cordiam n°8).
Consommation d’alcool
Le “Holiday heart syndrome” est l’une des plus anciennes descriptions d’arythmie induite par l’alcool. Il a initialement été décrit chez des individus en général en bonne santé avec diagnostic de FA après des vacances ou week-ends associés à une forte consommation d’alcool. Dans ces cas, le retour au rythme sinusal survenait souvent dans les 24 heures 4. Depuis lors, plusieurs études ont démontré le caractère arythmogène de la consommation d’alcool et la relation positive entre la consommation élevée d’alcool et FA.
La Copenhagen City Heart Study a montré que chez les hommes, la consommation de ≥35 boissons alcoolisées par semaine était associée à un risque accru de FA (HR de 1,45). Les auteurs indiquaient qu’environ 5% des cas de FA pourraient être liés à la consommation d’alcool. L’étude de Framingham a aussi montré une augmentation significative du risque de FA chez les personnes consommant plus de 36 g d’alcool /jour (environ> 3 verres par jour) mais il n’y avait pas d’association significative entre consommation modérée d’alcool et risque de FA. La women’s health study a évalué le risque de FA induite par l’alcool spécifiquement chez les femmes : la consommation de moins de 2 boissons alcoolisées par jour n’était pas associée à une augmentation du risque de FA alors que la consommation de 2 verres ou plus par jour était associée à un risque accru de FA (HR 1,60).
L’étude prospective de Larsson a suivi 79 019 hommes et femmes suédois sur une période de 12 ans pour évaluer l’association entre consommation d’alcool et FA. Par rapport à ceux qui ont consommé <1 verre / semaine (12 g d’alcool / boisson),
• pour ceux consommant 1 à 6 boissons /semaine, le RR ajusté de FA était de 1,01 (NS)
• pour ceux avec 7 à 14 boissons/semaine, 1,07 (NS)
• pour ceux avec 15 à 21 boissons /semaine, 1,14 et
• pour ceux qui en étaient à plus de 21 boissons /semaine. 1,39
L’effet dose se retrouve dans une méta-analyse de 2010 : par rapport aux non-buveurs, les femmes consommant 2, 5 et 10 boissons par jour avaient respectivement des RR de FA de 1,07, 1,42 et 2,02. Les RR correspondants étaient de 1,08, 1,44 et 2,09 chez les hommes.
La consommation d’alcool, même modérée mais surtout lorsqu’elle est importante, semble donc être un facteur de risque de FA 5. Réduire la consommation d’alcool pourrait être un moyen de prévention de FA. En l’absence d’étude d’intervention à ce sujet, on conclura que la limitation de la consommation d’alcool à ≤1-2 boissons par jour est probablement bénéfique pour essayer de prévenir la FA, et que cela facilitera la prise en charge d’une éventuelle obésité avec les bénéfices possibles rapportés au paragraphe précédent.
Consommation de caféine
La consommation de caféine en quantité modérée semble plutôt associée à une moindre survenue de FA. Une méta-analyse de 6 cohortes prospectives menées auprès de 228 465 personnes a ainsi montré que la consommation de caféine était associée à un moindre risque de FA. L’analyse en sous-groupe montrait un risque de FA plus bas de 11% avec des doses basses de caféine (p=0,03) et un risque plus bas de 16% pour les doses élevées (p=0,002). Pour chaque augmentation de 300 mg /jour de la consommation de caféine, l’incidence de la FA diminuait de 6% dans l’analyse dose-réponse 6.
La consommation de caféine ne devrait donc pas être limitée dans un but de prévention de la FA. Malgré cette corrélation négative entre FA et consommation de caféine, on conseille habituellement de limiter le thé et le café en cas de FA. Le problème des symptômes de FA potentiellement plus désagréablement ressentis avec la caféine n’est en effet pas pris en compte dans ces analyses.
Activité physique
De nombreuses études ont démontré les effets cardiovasculaires bénéfiques de l’activité physique régulière. A l’échelle de la population générale, la méta-analyse de Ofman en 2013 semble montrer l’absence de relation entre activité physique et incidence de FA. Ce résultat globalement neutre recouvre des situations contrastées, les unes où l’activité physique pourrait être bénéfique pour le risque de FA, et d’autres où elle paraît à peu près sûrement néfaste.
L’activité physique modérée semble avoir un effet globalement favorable sur le risque de FA :
• chez les sujets de plus de 65 ans de la Cardiovascular Health Study, l’activité physique modérée était associée à un moindre risque de FA, le risque allant décroissant pour chaque quartile de distance de marche. Ce constat ne se faisait pas en cas d’activité physique intense.
• une étude a évalué l’association entre activité physique et FA chez 36 513 femmes suédoises sur une période de 12 ans. Dans cette cohorte, le risque de FA était plus bas en cas d’activité physique (RR 0,85 si ≥4 h /semaine vs <1 h /semaine) et pour les activités de marche/vélo (RR 0,81 pour ≥40 min /jour vs jamais), suggérant que l’activité physique modérée était associée à une diminution du risque de FA.
• il existe également des éléments suggérant que l’activité physique est associée à une petite réduction du risque de FA en présence d’un surpoids ou d’une obésité.
• la méta-analyse de Nielsen de 10 études et environ 80 000 patients en 2013 montre un risque de FA plus bas de 11% en cas d’activité physique régulière, comparée à une activité physique nulle ou faible 7.
En revanche, il y a maintenant des données assez solides démontrant une association entre la pratique de sports d’endurance à long terme et la FA 8. Il faut donc distinguer simple activité physique régulière et sports d’endurance qui sont un sous-ensemble avec effort prolongé sur de longues distances et/ou sur une longue période de temps. L’incidence de FA semble bien augmentée parmi les athlètes de haut niveau dans ce domaine, et plusieurs études ont démontré une relation entre FA et activité physique intense, en cas de pratique prolongée d’un sport d’endurance. A l’appui de cet effet délétère, des analyses morphologiques tissulaires ou d’imagerie montrent aussi des anomalies potentiellement responsables d’arythmies originaires du ventricule droit et des cicatrices ventriculaire gauche dans l’entraînement prolongé en endurance.
L’association entre sports d’endurance et FA a été initialement rapportée par Karjailanen en 1998 avec un taux de FA plus élevé chez des coureurs de Cross-Country comparés à des témoins appariés (5,3% vs 0,9%, RR de 5,5). Mont et al montraient ensuite que la pratique intensive du sport plus de 3 heures par semaine était nettement plus fréquente parmi les sujets avec « FA isolée » que dans la population générale au même âge (63 vs 15%). L’étude de Elosua sur 160 participants (51 sujets avec FA isolée et 109 contrôles de la population générale) a montré que la pratique de plus de 1500 heures de sport dans la vie était associée à un risque accru de FA isolée (OR 2,87). Balsesberger a étudié 134 anciens cyclistes professionnels et a montré que, de nombreuses années après la compétition à vélo, ces athlètes avaient une incidence plus élevée de FA ou de flutter atrial par rapport au groupe témoin de golfeurs (10% vs 0%, p=0,03). Dans l’étude précitée de Nielsen, la méta-analyse de 6 études cas-témoins montrait un risque de FA multiplié par 5 chez les athlètes par rapport aux témoins non sportifs (OR = 5,3, p<0,0001) 7.
Bien que les mécanismes associant activité physique intense et FA ne soient pas tous connus, on suspecte habituellement les flux plus élevés de catécholamines, l’hyperactivité vagale, les contraintes de pression avec étirement et remodelage des oreillettes, et la possible cardiomyopathie induite sous-jacente. Ce surrisque de FA semble se résoudre avec la modération de l’exercice ou l’arrêt de l’entraînement, qui permettraient entre autres choses la normalisation du tonus vagal.
L’extension du concept possiblement néfaste de la pratique prolongée du sport d’endurance sur la survenue de FA à l’exercice régulier en général n’est certainement pas appropriée. Le « No sport » de Winston Churchill est une formule qui n’a pas bien fait la preuve de son bénéfice cardiovasculaire, surtout chez son auteur. Compte tenu des effets cardiovasculaires favorables de l’activité physique modérée, il faut encourager les patients avec FA à rester physiquement actifs, mais en évitant les exercices d’endurance chroniques et inappropriés comme les marathons, triathlons et autres Ironmen, en particulier pour les sujets de plus de 50 ans.
Pour conclure, rappelons que la FA est le trouble du rythme cardiaque soutenu le plus fréquent à l’échelle mondiale. A côté du traitement médical traditionnel, la prise en charge multifactorielle et les changements de style de vie peuvent diminuer les facteurs de risques modifiables de FA (obésité, consommation excessive d’alcool, HTA, apnée du sommeil) pour limiter le risque d’accès de FA et de ses rechutes, en plus de diminuer le risque d’AVC inhérent à cette arythmie.
Laurent Fauchier, Tours
L’auteur déclare ne pas avoir de lien d’intérêt avec le sujet traité.
RÉFÉRENCES
1. Pathak RK, Middeldorp ME, Meredith M, et al. Long-Term Effect of Goal-Directed Weight Management in an Atrial Fibrillation Cohort: A Long-Term Follow-Up Study (LEGACY). J. Am. Coll. Cardiol. 2015;65:2159–2169.
2. Abed HS, Wittert GA, Leong DP, et al. Effect of weight reduction and cardiometabolic risk factor management on symptom burden and severity in patients with atrial fi brillation: a randomized clinical trial. JAMA 2013;310:2050–2060.
3. Pathak RK, Middeldorp ME, Lau DH, et al. Aggressive risk factor reduction study for atrial fi brillation and implications for the outcome of ablation: the ARREST-AF cohort study. J. Am. Coll. Cardiol. 2014;64:2222–2231.
4. Ettinger PO, Wu CF, De La Cruz C, Weisse AB, Ahmed SS, Regan TJ. Arrhythmias and the “Holiday Heart”: alcohol-associated cardiac rhythm disorders. Am. Heart J. 1978;95:555–562.
5. Conen D, Albert CM. Alcohol consumption and risk of atrial fi brillation: how much is too much? J. Am. Coll. Cardiol. 2014;64:290–292.
6. Cheng M, Hu Z, Lu X, Huang J, Gu D. Caffeine intake and atrial fi brillation incidence: dose response meta-analysis of prospective cohort studies. Can. J. Cardiol. 2014;30:448–454.
7. Nielsen JR, Wachtell K, Abdulla J. The Relationship Between Physical Activity and Risk of Atrial Fibrillation-A Systematic Review and Meta-Analysis. J. Atr. Fibrillation 2013;5:789.
8. Mont L. Arrhythmias and sport practice. Heart Br. Card. Soc. 2010;96:398–405.
