L’agence de la biomédecine a mis en place avec l’ensemble des équipes de transplantation de nouvelles modalités d’attribution des greffons cardiaques. Ces nouvelles modalités d’attribution des greffons ont été mises en place le 2 janvier 2018. Elles changent fondamentalement la manière dont ceux-ci sont répartis. Ces nouvelles modalités classent l’ensemble des candidats sur liste d’attente, elles prennent en compte le risque de décès sur liste et ont pour objectif d’améliorer l’appariement entre le donneur et le receveur.
Modalités d’attribution des greffons avant 2018
Les greffons cardiaques sont toujours une ressource limitée. Actuellement il existe toujours une pénurie de greffons cardiaques avec selon les données de l’agence de la biomédecine 1.9 patients en attente pour un greffon cardiaque (1). Selon les lois de bioéthique, la répartition des greffons doit être équitable, efficiente, transparente et prendre en compte les contraintes logistiques éventuelles.
Jusqu’au 1er janvier 2018, la répartition des greffons se faisait selon deux principes (2,3). Le principe de l’urgence avec une attribution prioritaire des greffons pour les patients en situation d’urgence vitale (pour lesquelles une demande de priorité nationale était demandée), et le principe de l’éloignement entre le centre de prélèvement et de greffe avec une attribution des greffons aux équipes les plus proches du lieu de prélèvement (attribution locale, puis régionale et enfin nationale).
Il existait trois priorités nationales d’attribution des greffons (Super urgence 1, 2, 3) qui avaient été mises en place en 2004. Elles avaient pour objectif de diminuer le nombre de décès de patients sur liste d’attente et le nombre de sorties de liste pour aggravation.
La principale priorité, qui était demandée, était la Super urgence 1 (SU1). Elle était accordée sur des critères de prise en charge du patient : hospitalisation en USIC ou réanimation et nécessité du recours à la perfusion d’inotropes ou d’une assistance circulatoire de courte durée. La super urgence 2 (SU2) correspondait à une infection ou à une dysfonction d’assistance de longue durée et la super urgence 3 (SU3) correspondait à un patient ayant un cœur artificiel total stabilisé.
L’évaluation des règles de répartition faite par l’agence de la biomédecine a montré :
Le critère d’attribution d’une priorité nationale de SU1 distinguait mal la sévérité des malades. En effet, un quart des malades en SU1 étaient à faible risque de décès et a contrario 1/3 des patients à haut risque de décès n’étaient pas en SU1.
Les patients en SU bénéficiaient d’un taux d’accès à la greffe très important comparativement au taux d’accès des patients sans priorité nationale.
L’appariement entre donneur et receveur ne pouvait pas être adéquat dans le cadre d’une attribution locale, le nombre de candidats sur liste d’attente dans la plupart des centres, par groupe sanguin, étant trop restreinte.
Dans ce contexte il a été décidé de mettre en place de nouvelles règles d’attribution des greffons 4 fondées sur 5 critères.
Nouvelles règles d’attribution
Un classement de l’ensemble des candidats en liste d’attente avec un score national d’attribution des greffons cardiaques (SNAGC).
L’attribution des greffons se fait suivant des critères objectifs d’urgence (risque de décès sur liste).
Une prise en compte du risque de décès après greffe.
Un appariement entre le donneur et le receveur.
Remplacement du modèle géographique traditionnel d’attribution des greffons par un modèle gravitaire qui prend en compte le temps de trajet entre le lieu de prélèvement et de greffe de façon à maîtriser le temps d’ischémie.
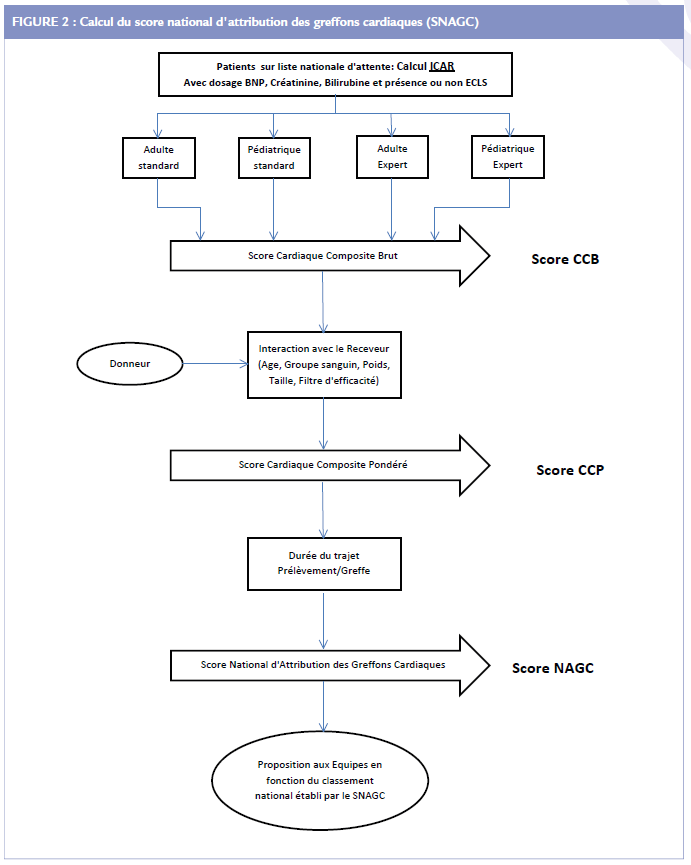
Calcul du score national d’attribution des greffons cardiaques (SNAGC)
Ce calcul comporte quatre étapes
La première étape consiste à calculer l’index de risque cardiaque (ICAR).
L’ICAR est calculé à partir d’une fonction de risque de décès sur liste d’attente établie par l’agence de la biomédecine sur la période 2010-2013. Elle comporte 4 paramètres : Peptide natriurétique : BNP ou NT Pro BNP, débit de filtration glomérulaire (MDRD), bilirubine totale et présence ou non d’assistance mécanique de courte durée.
Pour les patients sous assistance mécanique de courte durée ou traités par inotropes intra-veineux le calcul de l’ICAR se fait à partir des valeurs biologiques avant l’implantation du dispositif, ou à partir des valeurs biologiques les plus récentes. Si le patient se dégrade sous assistance mécanique ou inotrope, c’est la valeur maximale de l’ICAR qui est prise en compte pour le calcul du rang. Pour les patients sans assistance circulatoire ou sans drogue, l’ICAR est calculé à partir des valeurs les plus récentes. Ces valeurs doivent être transmises tous les trois jours pour les patients sous ECLS ou sous perfusion d’inotrope. Pour les patients considérés comme “stables”, elles doivent être communiquées tous les 3 mois.
La seconde étape consiste à calculer le score cardiaque composite brut (SCB).
Le score cardiaque comporte 4 composantes mutuellement exclusives : (Figure 1)
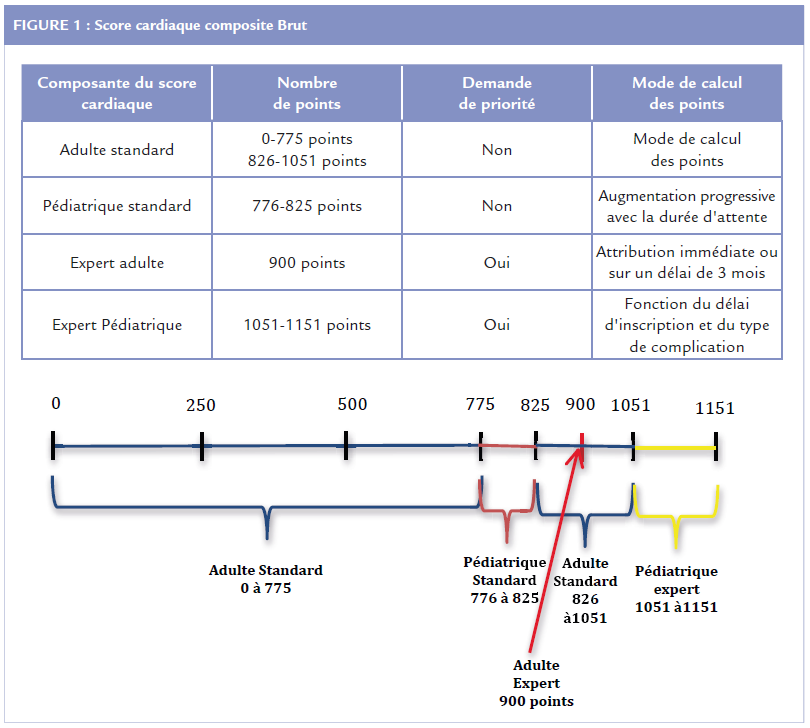
➢ La composante adulte standard concerne les patients adultes dont le pronostic est prédit par l’ICAR du patient. Le nombre de points attribué va de 0 à 775 points puis de 826 points à 1051 points.
➢ La composante pédiatrique standard concerne les patients non urgents de moins de 18 ans. Le nombre de points accordés est de 776 et augmente avec le temps d’attente pour un maximum de 825 points.
➢ La composante expert adulte peut être accordée dans les situations avec un sur risque de décès non pris en compte par l’index de risque cardiaque (ICAR). Les situations sont les suivantes : thrombose ou dysfonction d’assistance de longue durée, hémorragies sous assistance circulatoire de longue durée, infection d’assistance de longue durée, orage rythmique ventriculaire non contrôlé, contre-indication à l’implantation d’une assistance de longue durée, assistance circulatoire mécanique bi-ventriculaire. Le patient a alors 900 points si l’expert consulté accorde cette composante. Le délai d’attribution des points est variable en fonction des situations entre 0 jours et 3 mois.
➢ La composante expert pédiatrique peut être accordée, pour les patients de moins de 18 ans, dans les situations suivantes : assistance circulatoire de longue durée compliquée ou non compliquée, ECMO compliquée ou non compliquée, contre-indication à l’implantation d’un Berlin Heart, perfusion d’inotrope. En fonction des situations, un nombre de points est attribué qui varie de 1051 points à 1151 points.
La troisième étape consiste à calculer le score cardiaque composite pondéré
Le calcul du score cardiaque composite consiste à appliquer au score cardiaque brut un certain nombre de filtres et de fonctions permettant l’appariement donneur – receveur. Les critères d’appariement entre le donneur et le receveur sont : l’âge, le groupe sanguin, et la morphologie. Ces filtres s’appliquent lors de la proposition du greffon cardiaque.
➢ Appariement sur l’âge
Le donneur est plus jeune que le receveur : si la différence d’âge est < 15 ans, le receveur conserve 100% des points du score cardiaque brut, si la différence d’âge est comprise entre 15 et 40 ans le receveur conserve un pourcentage de points décroissant allant de 100 à 0%. Si la différence d’âge est > 40 ans le receveur conserve 0% des points du SCB. Le donneur est plus âgé que le receveur : le même principe est appliqué. Les différences d’âges sont alors <40 ans, entre 40-et 65 ans et plus de 65 ans.
➢ Appariement sur le groupe sanguin
Pour les receveurs adultes : Les donneurs A sont attribués aux receveurs A et AB, les donneurs AB sont attribués aux receveurs AB, Les donneurs B sont attribués aux receveurs B et AB et les donneurs O sont attribués aux receveurs O et B. Pour les receveurs pédiatriques : l’attribution se fait en groupe compatible.
➢ Appariement sur la morphologie
La surface corporelle est calculée selon la formule de Dubois. Pour que le greffon puisse être attribué au receveur, il faut que la surface corporelle du donneur soit supérieure à 80% de la surface corporelle du receveur ou que le donneur soit un homme d’un poids ≥ à 70kg.
➢ Filtre d’efficacité post transplantation
Afin d’éviter les greffes avec un risque d’échec trop élevé (mortalité prédite post transplantation prédite >à 50%), l’agence de la biomédecine a mis en place un filtre qui évite l’attribution de greffon à risque d’échec à des receveurs limites. Il évite aussi l’attribution de greffon à des receveurs en défaillance poly-viscérale qui sont vouée à l’échec. La mortalité post transplantation est prédite sur l’âge du donneur (>55 ans : oui/non) et l’âge du receveur (>50 ans : oui/non), la cardiopathie du receveur (valvulaire oui/non, cardiopathie congénitale oui/non), l’appariement pour le sexe entre le donneur et le receveur, et le débit de fi ltration glomérulaire et la bilirubine du receveur. Si la mortalité prédite post transplantation est >50%, le greffon n’est pas proposé au receveur.
L’agence de la biomédecine présente les donneurs selon quatre grandes classes : homme de moins de 50 ans, homme de plus de 50 ans, femme de moins de 50 ans, femme de plus de 50 ans. Si l’état du receveur laisse prévoir un risque de mortalité post transplantation >50% quel que soit le type de greffon, il est alors considéré comme inéligible à la greffe. Une solution alternative à la transplantation cardiaque doit être trouvée (LVAD, cœur artificiel total). L’équipe médico-chirurgicale doit en informer sa famille.
La quatrième étape consiste au calcul du score national d’attribution des greffons cardiaques (SNAGC)
Le calcul du SNAGC résulte de l’interaction entre le score cardiaque composite pondéré et la durée de trajet entre le lieu de prélèvement et de greffe. Le score final est donc un modèle gravitaire qui prend en compte la sévérité (l’urgence à être transplanté) du receveur avec le score cardiaque composite et la durée de trajet entre le lieu de prélèvement et de greffe. Et ceci pour limiter la durée d’ischémie froide et donc de dysfonction de greffon post greffe (Figure 2).
Premiers résultats obtenus selon le SNAGC
L’agence de la biomédecine a fait un premier point d’information sur le nouveau score d’attribution des greffons lors des journées de la Pitié Salpêtrière en octobres 2018 (5). L’agence rapportait les résultats sur les 7 premiers mois de l’année 2018. Il n’était pas retrouvé de différences significatives en ce qui concerne les patients inscrits sur liste. Le nombre de patients inscrits sur les 7 premiers mois était légèrement supérieur à l’année 2017 (+24%). La mortalité en liste d’attente était identique aux années précédentes. Le score ICAR des patients décédés en attente est élevé (moyenne 33).
Le nombre de greffes réalisées durant les 7 premiers mois était légèrement inférieur aux 3 années précédentes (254 greffes versus 294 en 2017). La très grande majorité des greffes (74.4%) avait eu lieu en composante adulte standard, 18.1% des greffes en composante adulte expert, 4.3% en composante expert pédiatrique et 3.1% en composante pédiatrique standard. Un tiers des composantes expert adulte était en rapport avec une complication d’assistance de longue durée (hémorragie, thrombose, infection de l’assistance longue durée), 1/3 en rapport avec une contre-indication à l’implantation d’une assistance de longue durée et 1/3 en rapport avec un orage rythmique non contrôlé ou une assistance bi-ventriculaire non compliquée. Trois quart des patients transplantés en composante adulte standard avaient un ICAR >22 et un score hors appariement donneur > 550 points.
Il a été retrouvé un meilleur appariement en âge des donneurs et des receveurs. Il a été observé moins de greffes locales. Il n’a pas été observé de différence de survie à 3 mois pour les patients transplantés durant les 7 premiers mois 2018 par rapport à ceux transplantés durant les années 2014-2017. L’élément que l’on a pu noter est une augmentation du nombre de patients greffés sous ECLS puisque 35% des patients ont été greffés sous ECLS durant les 7 premiers mois de l’année 2018 alors que durant les années 2014 à 2017 environs 20% des patients étaient greffés sous ECLS.
Axes d’améliorations envisagés
Actuellement, plusieurs axes de réflexions ont lieu pour améliorer ces nouvelles modalités d’attribution des greffons.
Le premier axe de réfl xion concerne les patients inscrits sur liste nationale d’attente et sous Extra Corporal Life Support (ECLS). On peut se demander si les équipes de greffe n’ont pas tendance avec le nouveau système d’attribution des greffons à poursuivre des ECLS pendant plusieurs semaines en attendant un éventuel greffon (car durant cette période le patient à 1051 points) au lieu de convertir cette assistance en Left Ventricular Assist Device (LVAD) ou Biventricular Assisr Device (BIVAD). La question se pose d’un nombre dégressif de points au cours du temps pour les patients sous ECLS.
Le deuxième axe de réflexion concerne les patients avec un LVAD inscrits sur liste nationale d’attente. Ces patients, après implantation du LVAD, normalisent le BNP, la créatinine et la bilirubine. Ils ont un ICAR très faible avec très peu de possibilité de se voir attribuer un greffon. Ces patients ne peuvent augmenter leur ICAR que lorsqu’ils présentent une complication de leur LVAD (hémorragie, thrombose ou infection) avec une composante expert. La question se pose de leur attribuer le nombre de points qu’ils avaient avant l’implantation du LVAD ou leur attribuer un nombre de points progressif au cours du temps après l’implantation du LVAD.
Un nouveau score d’attribution des greffons cardiaque a été mis en place depuis le 02/01/2018. Ce nouveau score attribue les greffons cardiaques de manière individuelle aux receveurs. Il prend en compte la gravité des patients selon des critères objectifs et améliore l’appariement entre le donneur et le receveur.
Lucien Lecuyer
Service de chirurgie cardiaque, Hôpital Georges Pompidou, Paris
lucien.lecuyer@aphp.fr
RÉFÉRENCES
1. Rapport médical et scientifi que de l’agence de la biomédecine 2017. https://www.agence-biomedecine.fr/annexes/bilan2017/donnees/organes/03-coeur/synthese.htm
2. Dorent R, Cantrelle C, Jasseron C, et al. Heart transplantation in France. Presse Med 2014 ; 813-822.
3. Procédure d’application des règles de répartition et d’attribution des greffons prélevés sur personnes décédés. Mise à jour octobres 2014. Agence de la biomédecine.https://www.agence-biomedecine.fr/ Les-regles-de-repartition
4. Guide du score Coeur. Agence de la biomédecine. Pole qualité des données. V2. 24/07/2018. https://www.agence-biomedecine.fr/IMG/pdf/guide_score_coeur_v2.pdf https://www.agence-biomedecine. fr/Les-regles-de-repartition
5. Score de répartition des greffons cardiaques/ Evaluation à 7 mois. http://www.journees-pitie.com/presentations/2018/conversion/03-dorent/index.html
