
La myocardite constitue un état d’inflammation du myocarde. Il est fréquent de distinguer la myocardite à la phase aiguë de celle à la phase chronique. A la phase aiguë, l’atteinte inflammatoire prédomine avec un œdème interstitiel et une nécrose myocytaire. Puis plusieurs semaines après, le stade chronique peut présenter plusieurs phénotypes : présence d’une cicatrice fibreuse dans le myocarde, remodelage ventriculaire avec dilatation VG et insuffisance cardiaque, ou récupération ad integrum sans séquelle.
Introduction
La myocardite due à une infection virale reste la manifestation clinique la plus courante. Cependant, d’autres étiologies dont l’inflammation auto-immune systémique et les toxiques cardiaques comme l’alcool et la chimiothérapie, sont également des causes de plus en plus décrites de myocardite. Enfin, il est absolument capital de donner un coup de projecteur sur une étiologie très récente de myocardite : les myocardites à immunothérapie de type check point inhibitor. Il s’agit de nouvelles thérapies ciblées indiquées dans différents cancers et notamment le mélanome. Véritable révolution pronostique pour les patients atteints du cancer, ces molécules entraineraient un risque de myocardite décrit de 0,005 à 0,1 % en fonction des séries.
Diagnostic positif de myocardite en IRM cardiaque
Le diagnostic de myocardite en IRM cardiaque repose sur la recherche des critères diagnostiques modifiés de Lake Louise (Figure 1).
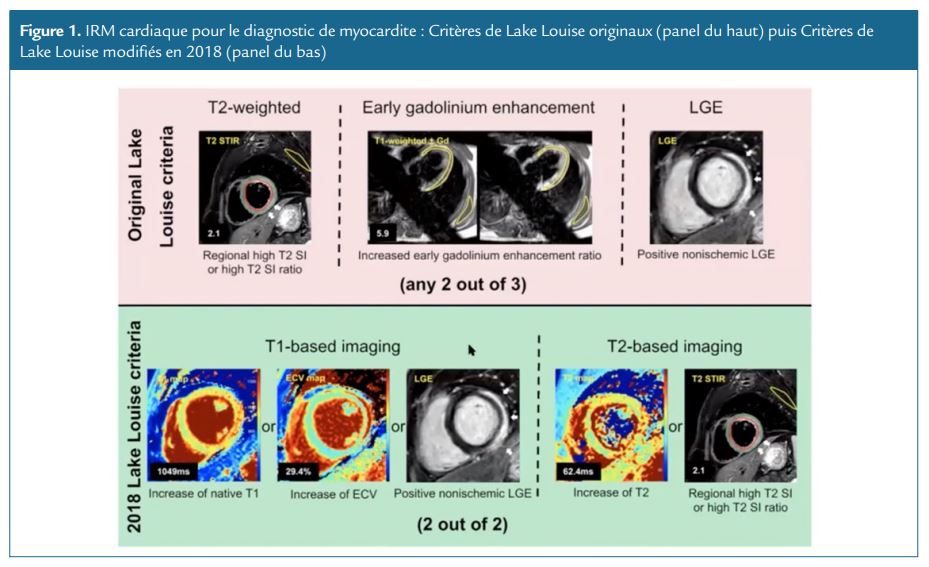
Ces critères de Lake Louise modifiés en 2018, nécessitent la présence de deux critères parmi :
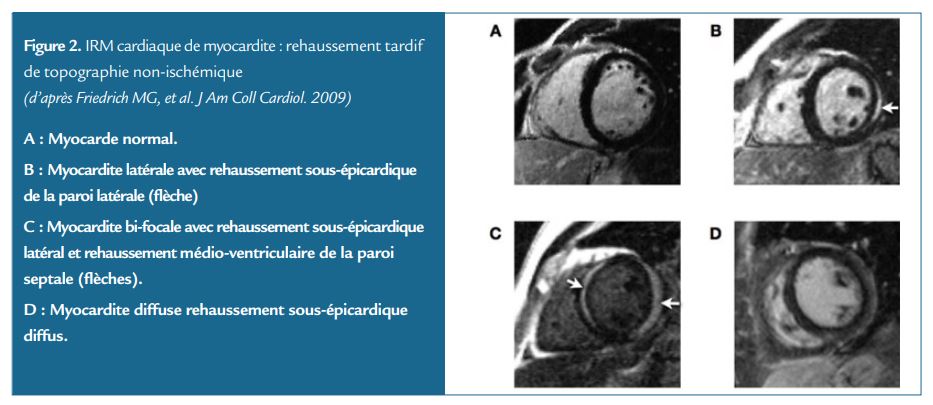
– Augmentation du signal sur une séquence d’imagerie pondérée T1 : augmentation de la cartographie T1 natif ou augmentation de la cartographie du volume extra cellulaire (ECV), ou présence d’un rehaussement tardif sous-épicardique de topographie non ischémique (Figure 2).
– et un hyper-signal sur une séquence d’imagerie pondérée T2 avec : augmentation de la valeur de la cartographie T2, ou augmentation du signal du T2 du myocarde sur une séquence de STIR (Figure 3).
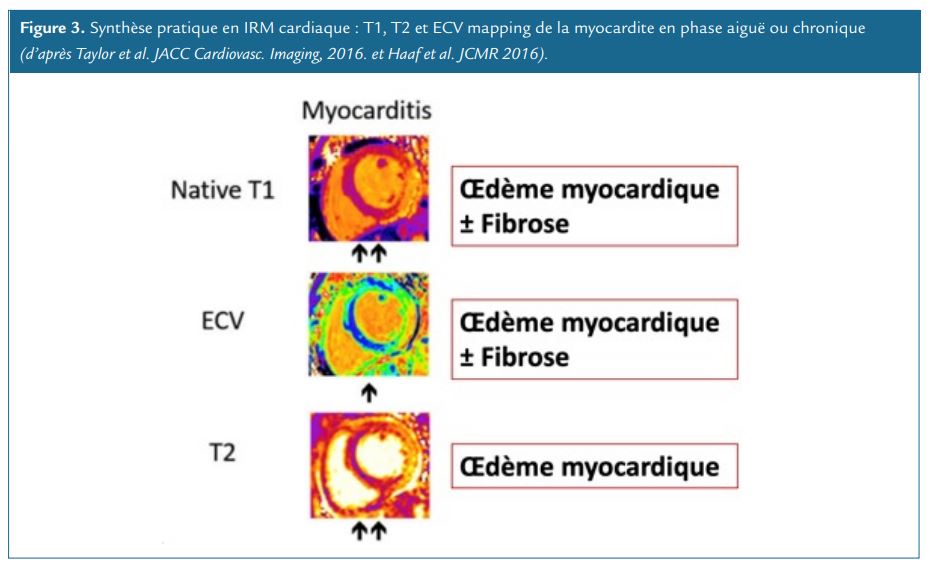
Pour comprendre le sens physiopathologique de ces critères, il est important de mentionner que la cartographie T1 et la cartographie ECV seront élevées en cas d’augmentation du secteur extracellulaire, correspondant soit à la présence d’un œdème myocardique interstitiel ou d’une fibrose myocardique de remplacement (Figure 4). Ainsi, ces deux paramètres
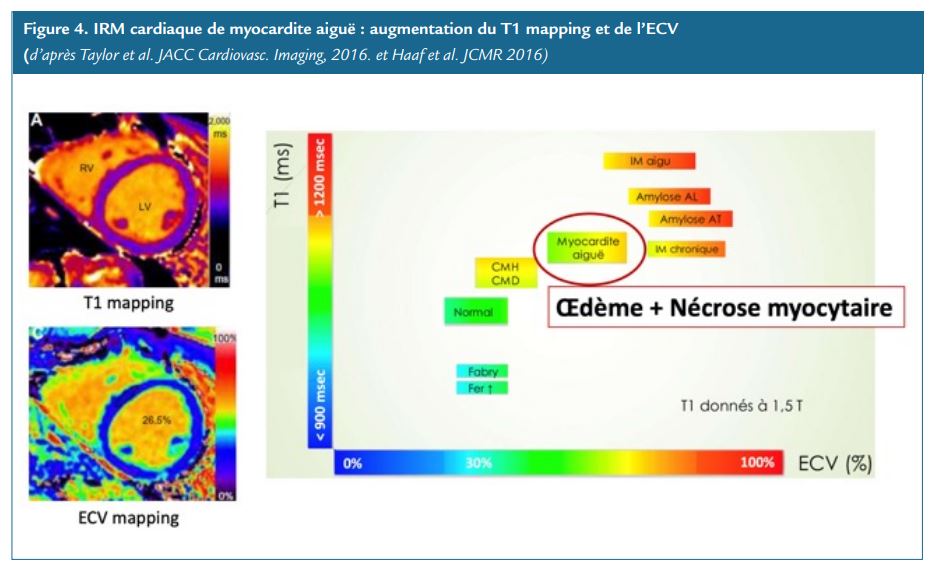
peuvent être élevés en cas de myocardite à la phase aiguë ou chronique. Alors que la cartographie T2 est quant à elle, beaucoup plus spécifique d’une augmentation de la proportion d’eau dans le myocarde traduisant ainsi la présence d’un œdème myocardique. Elle est surtout élevée à la phase aiguë de la myocardite.
Particularités du diagnostic de myocardite induite par une immunothérapie à check point inhibitor en IRM cardiaque
Il est essentiel de préciser que même si les données sur ces myocardites sont pour le moment, encore limitées, plusieurs séries rapportent une diminution de la sensibilité de l’IRM cardiaque pour le diagnostic précoce. En d’autres termes, il est fréquent d’avoir une IRM cardiaque normale dans les premiers jours d’évolution de ces myocardites bien particulières. Il ne faudra alors pas hésiter à répéter l’IRM cardiaque 7 à 15 jours après le début des symptômes, avec une apparition retardée des signes en IRM cardiaque.
Cependant, ces myocardites nécessitent un traitement rapide par corticoïdes en bolus intraveineux sur 3 jours, voire en cas de forme résistante, un traitement immuno-modulateur dédié. Il ne faudra donc pas attendre de répéter l’IRM cardiaque pour traiter ces patients. A noter enfin, que les signes d’IRM cardiaque une fois présents, ne sont pas différents de ceux des autres types de myocardite.
Innovations futures : comment améliorer encore notre capacité de diagnostic de myocardite en IRM cardiaque ?
Il est capital de souligner que la sensibilité de l’IRM cardiaque pour le diagnostic de myocardite est excellente, mais n’est pas parfaite. Ainsi, il est tout à fait possible qu’un patient présente une véritable myocardite qui pourrait être confirmée à l’aide d’une biopsie endomyocardique mais qui aurait une IRM cardiaque normale. C’est très rare mais ça existe !
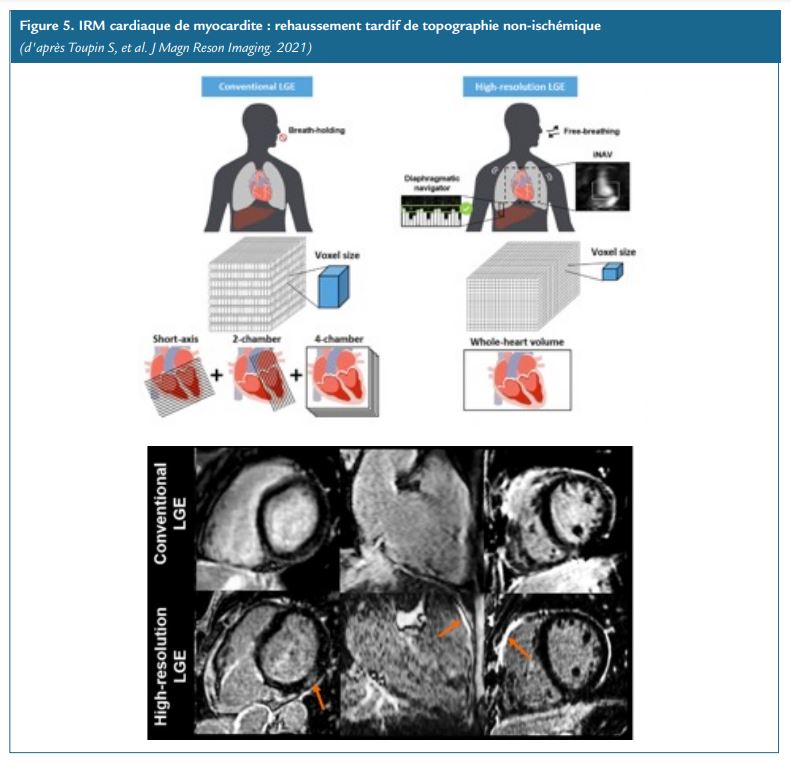
Le monde de l’imagerie cardiovasculaire est probablement celui qui est le plus sujet aux innovations ces dernières années, avec en particulier en IRM cardiaque, le développement d’une nouvelle séquence de « rehaussement tardif 3D haute résolution » (Figure 5). Cette séquence développée notamment au CHU de Bordeaux par le Pr Hubert Cochet et Aurélien Bustin, a récemment montré une meilleure sensibilité pour le diagnostic de MINOCA comprenant le diagnostic de myocardite. En effet, dans une étude récente publiée dans le JACC Cardiovascular Imaging, l’utilisation de cette nouvelle séquence permettait de réorienter le diagnostic dans 26% des cas. L’inconvénient de cette séquence est qu’elle dure une dizaine de minutes environ à l’acquisition, contre moins de 3 minutes pour une séquence de rehaussement tardif traditionnelle. Cependant les conséquences diagnostiques et thérapeutiques pour le patient sont majeures et ces études récentes poussent à la diffusion de ce type d’outils en routine clinique pour améliorer encore le pronostic de nos patients.
Conclusion
L’IRM cardiaque demeure aujourd’hui l’un des outils de référence en pratique clinique quotidienne pour poser le diagnostic de myocardite, la phase aiguë et/ou chronique. Le diagnostic positif de myocardite est aujourd’hui bien codifié à travers les critères de Lake Louise modifiés ; il convient de rappeler qu’ils peuvent faire défaut dans certaines situations, en particulier lorsque l’IRM cardiaque est réalisée trop précocement. De nouvelles innovations dans le développement des séquences d’IRM cardiaque devraient continuer à augmenter notre sensibilité pour la détection de ce type d’anomalies dans les prochaines années.
CORDIAM, Supplément digital, Nov 2021, N°1
Théo Pezel,
Service de Cardiologie, CHU Lariboisière, APHP, Unité INSERM-UMR 942, Paris
Références
– Ferreira VM, et al. Cardiovascular Magnetic Resonance in Nonischemic Myocardial Inflammation: Expert Recommendations. J Am Coll Cardiol. 2018;72(24):3158-3176.
– Friedrich MG, et al. J Am Coll Cardiol. 2009;53(17):1475-1487.
– Liu S, et al. Immune Checkpoint Inhibitor-Associated Myocarditis With Persistent Troponin Elevation Despite Abatacept and Prolonged Immunosuppression. JACC CardioOncol. 2020;2(5):800-804.
– Bonaca MP, et al. Circulation. 2019;140(2):80-91.
– Lintingre PF, et al. High-Resolution Late Gadolinium Enhancement Magnetic Resonance for the Diagnosis of Myocardial Infarction With Nonobstructed Coronary Arteries. JACC Cardiovasc Imaging. 2020;13(5):1135-1148.
– Toupin S, et al. Whole-Heart High-Resolution Late Gadolinium Enhancement: Techniques and Clinical Applications. J Magn Reson Imaging. 2021. doi: 10.1002/jmri.27732.
