
Serge Kownator,
Centre cardiologique et vasculaire « Coeur de lorraine », Thionville
Le SCA demeure un problème majeur de santé publique. Incontestablement comme le montre le registre FAST MI, le pronostic des syndromes coronariens aigus (SCA) s’est amélioré en France. La mortalité à 6 mois est passée de 17 % en 1995 à 6 % en 2015 grâce notamment aux stratégies de reperfusion. Les mesures de prévention secondaire se sont elles aussi améliorées jusqu’en 2010, mais malheureusement leur mise en œuvre et l’adéquation aux recommandations stagnent voire régressent depuis.1 Pourtant le SCA touche en France environ 100 000 personnes chaque année. 2
L’impact en termes de mortalité est important. En 2015, 13 600 femmes et 19 800 hommes sont décédés d’une cardiopathie ischémique en France, pour 579 800 décès 3 soit 5,8% des décès. On doit constater d’importantes disparités géographiques et noter que le nombre de femmes atteintes augmente, notamment en raison du tabagisme et de l’obésité, de plus elles ont souvent des symptômes moins connus et parfois différents de ceux des hommes 4,5. Or malgré ces constats bien connus, force est de constater que la prise en charge des patients après un SCA est loin d’être optimale.
Pour essayer de contribuer à identifier les causes de ce défaut de suivi et pour tenter de proposer une trame vers l’amélioration, une table ronde a réuni différents acteurs impliqués dans cette prise en charge : cardiologues, médecins généralistes, réadaptateurs, psychiatres mais aussi infirmières, pharmaciens, responsables d’associations de patients, de fondations et de l’industrie du médicament.
Prévention
La base médicale de la politique de prévention consiste à agir en amont pour contrôler les facteurs de risque.
Des politiques sanitaires de prévention primaire et secondaire sont mises en place dans les pays développés, basées sur l’identification de patients à risque de SCA. Les principaux facteurs de risque cardiovasculaire modifiables sont le LDL-Cholestérol, la glycémie, la pression artérielle, le tabac et le mode de vie (sédentarité, stress, alimentation…). Trois facteurs de risque augmenteraient la mortalité de plus de 10% : le tabagisme, l’hypertension artérielle et l’hypercholestérolémie comme rapporté dans le rapport sur la santé dans le monde de l’OMS, publié en 2002, décrit dans le chapitre 4 « Quantification des risques ».
Organisation du système de soins
Face à un SCA, l’organisation du système de soins est la base opérationnelle de la politique de prévention.
La prise en charge du SCA fait l’objet de recommandations par la HAS6, depuis le moment initial de survenue jusqu’à la prise en charge post hospitalière en ambulatoire, en passant par la revascularisation, le passage en unité de soins intensifs cardiologiques. (Figure 1)
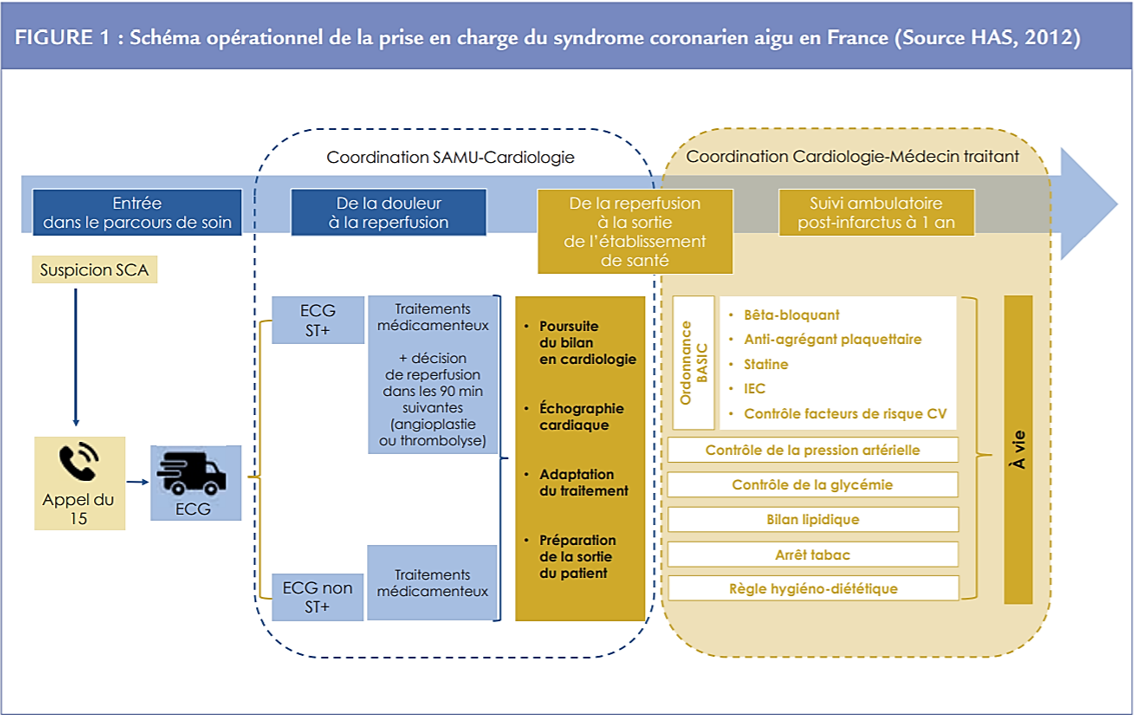 Cette organisation de prise en charge se développe dans le cadre du plan Ma Santé 20227 : structuration du premier recours et des soins de proximité, création d’établissements publics de santé du territoire, projets de santé du territoire pour organiser la coopération entre la ville et l’hôpital, implication des patients dans le fonctionnement du système. L’organisation du système de soins est très importante évidemment pour la qualité et l’efficience de la prise en charge. 8 Elle peut impacter également le vécu des patients et de leur entourage. Il est important de considérer tous les acteurs impliqués afin de tenter d’identifier des pistes d’optimisation et de mettre en place le traitement préventif des récidives au plus près de l’épisode aigu.
Cette organisation de prise en charge se développe dans le cadre du plan Ma Santé 20227 : structuration du premier recours et des soins de proximité, création d’établissements publics de santé du territoire, projets de santé du territoire pour organiser la coopération entre la ville et l’hôpital, implication des patients dans le fonctionnement du système. L’organisation du système de soins est très importante évidemment pour la qualité et l’efficience de la prise en charge. 8 Elle peut impacter également le vécu des patients et de leur entourage. Il est important de considérer tous les acteurs impliqués afin de tenter d’identifier des pistes d’optimisation et de mettre en place le traitement préventif des récidives au plus près de l’épisode aigu.
Résultats
Des résultats sub-optimaux
Concernant la gestion des risques cardiovasculaires en post-SCA, les objectifs fixés sont rarement atteints. L’étude EUROASPIRE V 9 rapporte que la majorité des patients ne suit pas les recommandations : 55% sont fumeurs, 38% sont obèses (IMC ≥ 30 kg/m²), 34 % pratiquent une activité physique (plus de 30 mn en moyenne 5 fois par semaine), 42 % ont une hypertension artérielle, 71% ont un LDL-C ≥ 0,7g/L et 29% sont diabétiques.
En termes de traitement, 93% des patients ont une prescription d’antiagrégant plaquettaire, 81% un bétabloquant, 80% une statine et 75% un bloqueur du SRAA (IEC ou AAII). Selon une base de données française de prescriptions en médecine générale parmi 32 924 patients en prévention secondaire ou diabétiques, on constate que 73,3 % des patients après un SCA récent ont une prescription de statines avec 43,3 % recevant une statine de forte intensité. On note encore qu’en prévention secondaire 13,9% seulement des patients ayant une maladie athéroscléreuse atteignent la cible recommandée de LDL-C < 0,7 g/l10. Depuis la publication des recommandations 2019 de l’ESC sur la prise en charge des dyslipidémies, la cible de LDL recommandée après un SCA est maintenant < 0,55 g/l. Dans la cohorte française de l’étude DYSIS II en 2012, seuls 49,4% des patients atteignaient la cible requise de LDL-C 120 jours après un SCA11.
Une perte de chance pour les patients
L’efficacité de l’association des 4 éléments du traitement « BASI » (Bêta bloqueurs, Antiagrégants plaquettaires, Statines, Inhibiteurs du SRAA) en vie réelle en France est documentée par Bezin12 et al. Omettre la prescription d’une statine multiplie le risque de récidive ou de décès par 1,46, par 1,30 pour les IEC, 1,11 pour les antiagrégants plaquettaires. L’utilisation de doses élevées ou d’associations d’hypolipémiants devrait aider à atteindre des valeurs cibles de LDL-C et réduire ainsi le risque de morbi-mortalité.13 A côté de la prise en charge médicamenteuse, une aide en termes de suivi psychologique constitue un objectif majeur et encore peu réalisé. Pourtant cet élément paraît fondamental tant le SCA survient souvent comme un coup de tonnerre dans la vie des patients, modifiant leur présent mais aussi leur futur, avec toute la composante d’angoisse que cela peut comporter.
Suggestions concernant la prise en charge des patients en post-SCA
Renforcer le contrôle des facteurs de risque cardiovasculaire
L’amélioration de la prise en charge des patients à la suite d’un SCA passe par une phase d’information, indispensable et qui devrait avoir lieu idéalement avant la sortie d’hospitalisation. Les objectifs thérapeutiques devraient être expliqués et commentés lors d’un entretien de sortie afin de s’assurer de leur compréhension.
Ces objectifs devraient être reportés sur une fiche de liaison remise au patient ou mieux d’emblée sur un courrier médical qui lui est remis également et/ou adressé très rapidement aux personnels ambulatoires de santé concernés : cardiologue, médecin généraliste avec un accès possible pour l’infirmier, le pharmacien voire le biologiste.
Outre le compte rendu de l’hospitalisation, les objectifs médicaux devraient être chiffrés et reportés dans le courrier afin que toutes les parties prenantes puissent y contribuer.
Ainsi les modalités du traitement anti-thrombotique, nature et durée, devraient être précisées. Les seuils biologiques cibles, selon les recommandations, en particulier pour le diabète et l’hypercholestérolémie, devraient être rappelés (ainsi 0,70 g/l pour le LDL-C après SCA).
Toutes les prescriptions médicales initiales (traitements, biologie, imagerie, etc.) devraient être rédigées à l’hôpital et remises aux patients lors de l’entretien de sortie afin de s’assurer de leur compréhension en vue de leur exécution. De même les rendez-vous avec le médecin traitant et le cardiologue devraient être organisés.
L’importance de la réadaptation cardiovasculaire devrait être soulignée de manière systématique afin de s’assurer de la compréhension et de l’adhésion du patient. Cependant, l’offre de prise en charge en centre de réadaptation cardiaque est hétérogène selon les régions et ne permet pas de satisfaire l’ensemble des demandes. Seuls 28,5 %14 des patients ayant eu un infarctus du myocarde en bénéficieraient à l’heure actuelle. En conséquence, pour les patients qui ne bénéficient pas d’une réadaptation cardiaque, la gestion des facteurs hygiéno-diététiques et l’arrêt du tabac pourraient être délégués à d’autres professionnels en ambulatoire et faire l’objet d’un suivi régulier et individualisé, sous le contrôle du cardiologue.
Un article récemment publié par un groupe de cardiologues français s’attache à proposer une trame pour une lettre standardisée devant être rédigée et transmise dans les 48 heures suivant la sortie du patient. On retient ici 8 points essentiels à préciser en pratique pour améliorer la transmission des informations entre les différents intervenants après un SCA.15 (Figure 2)

Coordonner les soins autour du SCA récent et optimiser le suivi ambulatoire
La prévention secondaire du SCA nécessite une coordination interdisciplinaire des soins, basée sur une interaction ville-hôpital forte, et un système d’information centralisé et partagé, avec en corollaire, de nouveaux modes de rémunération.
La création des CPTS (Communauté Professionnelle Territoriale de Santé) s’appuyant sur des MSP fortes (Maisons de Santé Pluriprofessionnelles) devrait permettre de renforcer la pluridisciplinarité autour du patient, usant des RCP (Réunions de Concertation Pluriprofessionnelle), en face-à-face ou virtuelles, rendant possible une approche globalisée de la prise en charge du SCA.
Le cardiologue (en ville ou à l’hôpital) est le pivot technique des décisions thérapeutiques majeures et le médecin généraliste le chef d’orchestre de la coordination des soins, s’appuyant sur l’offre de soins du territoire.
La mise en place de consultations de prévention secondaire avec des équipes multidisciplinaires (infirmière de pratique avancée (IPA), préparateur physique, assistante sociale, diététicienne, etc.) pourrait permettre une meilleure mise en œuvre des mesures recommandées.
Le pharmacien par son accès au dossier pharmaceutique (DP) est le pivot de la délivrance des médicaments. Il devient un influenceur majeur pour une bonne adhérence et observance du traitement. Il peut réaliser un bilan de médication, identifier les iatrogénies, répondre souvent en premier aux interrogations des patients.
Elargir la prise en charge du SCA récent
L’offre en réadaptation cardiovasculaire se doit d’être développée et les patients doivent être informés de cette possibilité thérapeutique. Une recherche des comorbidités associées au SCA doit être systématique, notamment une recherche des syndromes anxiodépressifs à l’aide de questionnaires de screening en population générale.
Le DMP (dossier médical partagé) devrait être utilisé pour générer l’information utile et proactive dans le suivi thérapeutique du patient. De nouveaux services aux patients pourraient être développés, utilisant par exemple les moyens de communication numériques.
Informer et éduquer les patients
Une Education Thérapeutique du Patient utilisant des méthodes modernes (Vidéos, web chaine, e-learning, etc.), développée et dispensée par des professionnels de la communication médicale, serait une aide importante à une meilleure connaissance du SCA, de ses conséquences, des facteurs de risque et donc la nécessité d’une bonne prévention secondaire.
La dissémination de cette information devrait s’appuyer sur des ressources variées qui dépendent de l’offre de soins du territoire : infirmier, groupement d’infirmières, infirmier de pratique avancé, association de patients, pharmaciens, etc. Les aidants, impactés par le SCA, devraient bénéficier au même titre que le patient, d’une prise en charge spécifique, afin de gérer l’impact sur leur vie.
Conclusion
Les cardiologues ont un rôle central dans l’élaboration et la mise en œuvre de la prise en charge globale du SCA récent. Le contrôle des facteurs de risque cardiovasculaire, un système de soins coordonnés autour du patient, une prise en charge globale lors du SCA récent, des patients et des aidants informés, sont quatre axes de développement qui permettraient d’optimiser la prise en charge et de réduire la morbimortalité liée au SCA.
L’auteur déclare avoir les liens d’intérêts suivants : Recherche, consulting, honoraires: Amgen, Astra Zeneca, Bayer, BMS, Boehringer Ingelheim, Mesi, MSD, Pfi zer, Philips Healthcare, Sanofi , Servier
Références
1. C Puymirat E, Simon T, Cayla G, Cottin Y, Elbaz M, Coste P, Lemesle G, Motreff P, Popovic B, Khalife K, Labèque JN, Perret T, Le Ray C, Orion L, Jouve B, Blanchard D, Peycher P, Silvain J, Steg PG, Goldstein P, Guéret P, Belle L, Aissaoui N, Ferrières J, Schiele F, Danchin N; USIK, USIC 2000, and FAST-MI investigators. Acute Myocardial Infarction: Changes in Patient Characteristics, Management, and 6-Month Outcomes Over a Period of 20 Years in the FAST-MI Program (French Registry of Acute ST-Elevation or Non-ST-Elevation Myocardial Infarction) 1995 to 2015. Circulation. 2017 Nov 14;136(20):1908-1919.C
2. Haute Autorité de la Santé. Syndromes coronariens aigus (SCA) Tout sur ces programmes. Disponible à : https://www.hassante.fr/portail/upload/docs/application/pdf/sca_tout_sur_ces_programmes.pdf
3. Institut National de la Statistique et des études économiques Causes de décès selon le sexe en 2015. Données annuelles de 1996 à 2015. Disponible à : https://www.insee.fr/fr/statistiques/2385258#tableau-Donnes
4. Wagner A, Ruidavets JB, Montaye M, Bingham A, Ferrières J, Amouyel P, Ducimetière P, Arveiler D. Evolution de la maladie coronaire en France de 2000 à 2007. Bull Epidemiol Hebd 2011;40-41:415-
5. Gabet A, Danchin N, Juillière Y, Olié V.Acute coronary syndrome in women: rising hospitalizations in middle-aged French women, 2004-14. Eur Heart J. 2017 Apr 7;38(14):1060-1065
6. Haute Autorité de la Santé. Indicateurs de pratique clinique Infarctus du myocarde (IDM) « Des 1 ers signes au suivi à 1 an ». Une méthode pour l'amélioration de la qualité du parcours de soins du patient. Service Programmes Pilotes - Impact clinique Direction de l’Amélioration de la Qualité et de la Sécurité des Soins. Mars 2012. Disponible à : https://www.has-sante.fr/portail/upload/docs/application/pdf/2012-07/04_ indicateurs_idm_actualisation_2012_vf.pdf
7. MA SANTÉ 2022. Un engagement collectif. Dossier de Presse. Disponible à : https://solidarites-sante.gouv.fr/IMG/pdf/ma_sante_2022_pages_vdef_.pdf
8. André R, Bongard V, Elosua R, Kirchberger , Farmakis D5, Häkkinen U, Fusco D, Torre M, Garel P, Araújo C, Meisinger C, Lekakis J, Malmivaara , Dovali M7, Pereira M, Marrugat J, Ferrières J. International differences in acute coronary syndrome patients' baseline characteristics, clinical management and outcomes in Western Europe: the EURHOBOP study. Heart. 2014 Aug;100(15):1201-7.
9. Kotseva K, De Backer G, De Bacquer D, Rydén L, Hoes A, Grobbee D, Maggioni A, Marques-Vidal P, Jennings C, Abreu A, Aguiar C, Badariene J, Bruthans J, Castro Conde A, Cifkova R, Crowley J, Davletov K, Deckers J, De Smedt D, De Sutter J, Dilic M, Dolzhenko M, Dzerve V, Erglis A, Fras Z, Gaita D, Gotcheva N, Heuschmann P, Hasan-Ali H, Jankowski P, Lalic N, Lehto S, Lovic D, Mancas S, Mellbin L, Milicic D, Mirrakhimov E, Oganov R, Pogosova N, Reiner Z, Stöerk S, Tokgözo lu L, Tsioufi s C, Vulic D, Wood D; EUROASPIRE Investigators*. Lifestyle and impact on cardiovascular risk factor control in coronary patients across 27 countries: Results from the European Society of Cardiology ESC-EORP EUROASPIRE V registry. Eur J Prev Cardiol. 2019 Feb 10:2047487318825350. doi: 10.1177/2047487318825350
10. Ferrières J, Gorcyca K, Iorga R, Ansell D, Steen DL. Lipid-lowering Therapy and Goal Achievement in High-risk Patients From French General Practice. Clin Ther. 2018 Sep;40(9):1484-1495
11. Ferrières J, Rouyer MV, Lautsch D, Ashton V, Ambegaonkar BM, Brudi P, Gitt AK; Dyslipidemia International Study (DYSIS) II France Study Group. Suboptimal achievement of low-density lipoprotein cholesterol targets in French patients with coronary heart disease. Contemporary data from the DYSIS II ACS/CHD study. Arch Cardiovasc Dis. 2017 Mar;110(3):167-178
12. Bezin J, Klungel OH, Lassalle R, Dureau-Pournin C, Moore N, Pariente A. Medications Recommended for Secondary Prevention After First Acute Coronary Syndrome: Effectiveness of Treatment Combinations in a Real-Life Setting. Clin Pharmacol Ther. 2018 Jun;103(6):1038-1046. doi: 10.1002/cpt.864. Epub 2017 Sep 28.
13. Schiele F, Farnier M, Krempf M, Bruckert E, Ferrières J; French Group. A consensus statement on lipid management after acute coronary syndrome. Eur Heart J Acute Cardiovasc Care. 2018 Sep;7(6):532-543.
14. Gabet A, de Peretti C, Nicolau J, Iliou MC, Olié V. Évolution temporelle du recours à la réadaptation cardiaque après un infarctus du myocarde, France, 2010-2014. Bull Epidémiol Hebd. 2016;(43):764-74
15. Schiele F, Lemesle G, Angoulvant D, Krempf M, Kownator S, Cheggour S, Belle L, Ferrières J. Proposal for a standardized discharge letter after hospital stay for acute myocardial infarction. Eur Heart J Acute Cardiovasc
