Jean-François Leclercq, Fiorenzo Gaita – Paris et Turin
jf_lecl@yahoo.fr
La littérature récente a mis en évidence un lien statistique entre la fibrillation auriculaire (FA) et la diminution des fonctions cognitives (1-4). La question maintenant est de savoir s’il y a une relation de cause à effet et quel pourrait en être le mécanisme ? Il y a très grossièrement deux causes fréquentes de démences, les causes dégénératives et les causes vasculaires. A priori on pencherait plutôt pour les secondes… mais comme on ignore beaucoup de choses (en fait, à peu près tout) sur les causes des maladies neurologiques dégénératives, on ne peut rien exclure.
Les différentes hypothèses
La première hypothèse qui vient à l’esprit du rythmologue est que la FA peut être cause de multiples embolies cérébrales plus ou moins silencieuses et que c’est cela qui à force ampute les capacités cognitives. La première étude montrant l’incidence très élevée des embols passés inaperçus est probablement l’étude SPINAF au cours de laquelle on a fait un scanner cérébral chez des patients en FA dans le but d’exclure ceux qui avaient fait un infarctus cérébral asymptomatique : 15% des patients sans aucun antécédent neurologique étaient dans ce cas(5). Mais on sait aussi que la FA peut diminuer le débit cardiaque et cérébral et peut-être ainsi altérer le fonctionnement des neurones. Ainsi une méta-analyse récente(6) montre que chez un patient en insuffisance cardiaque, le risque d’atteinte cognitive est doublé s’il a de la FA.
De fait, chez des patients en FA, on observe une diminution de taille à la fois de la matière grise et de la substance blanche, en même temps qu’une diminution des capacités de mémoire, même en l’absence de cicatrice d’infarctus cérébral(7).
De façon plus générale, que trouve-t-on dans le cerveau des patients en FA ? A l’autopsie(8), on note presque 2 fois plus d’infarctus cérébraux chez les patients ayant eu de la FA, dont un tiers passés inaperçus cliniquement. En revanche, il n’y a pas d’augmentation significative des lésions caractéristiques de la maladie d’Alzheimer, les plaques amyloïdes et les neurofilaments de protéine Tau.
Une des plus grandes études de neuro-imagerie est celle de la Mayo Clinic(9) comprenant des résultats d’imagerie par IRM et PETscan. Sur une cohorte de plus de mille patients
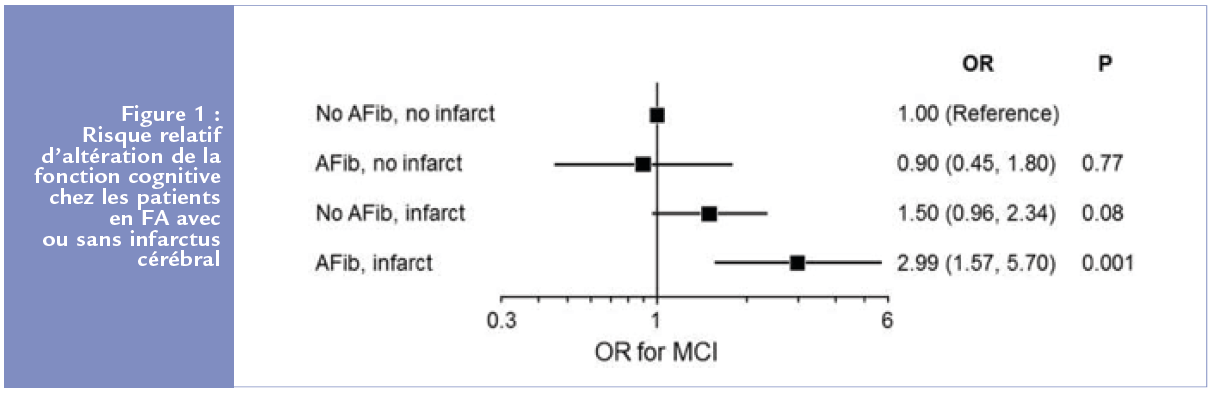
dont 13% souffraient de FA, on retrouve chez ces derniers davantage d’infarctus cérébraux, en particulier dans la substance blanche, ainsi qu’une diminution du volume de la matière grise, qui reste significative même chez les patients sans trace d’infarctus. En revanche il n’y a pas d’augmentation significative des lésions de la maladie d’Alzheimer (plaques ß-amyloïdes) ni d’hypersignaux de la matière blanche, ni de diminution du volume de l’hippocampe, ni de diminution du métabolisme glucidique. Dans cette cohorte de patients, le lien entre infarctus cérébral et diminution des fonctions cognitives est évident, plus que celui entre FA et démence Figure 1.
Bref, il n’y a aucune évidence que l’existence d’accès de FA augmente le risque de développer une maladie d’Alzheimer, et le lien entre la survenue d’infarctus cérébral et l’altération des fonctions cognitives ne surprend aucun clinicien expérimenté… Mais qu’en est-il en l’absence d’infarctus cérébral constitué ? Une étude de population longitudinale avec évaluation cognitive annuelle(10) montre que lorsque de la FA apparaît chez un sujet âgé, son score de fonctions cognitives chute de façon bien plus nette que chez ses contemporains restés en rythme sinusal, en l’absence de tout événement cérébral, ce que retrouvait également une méta-analyse de 21 études(11).
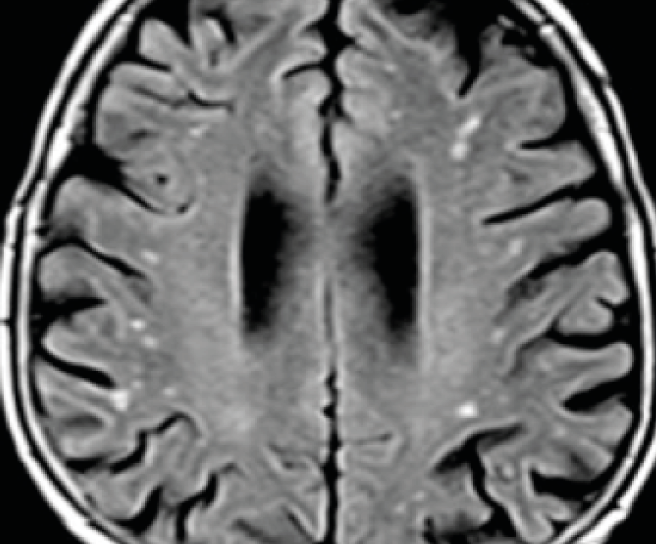
Compte tenu de tout cela, l’hypothèse la plus probable est que la FA entraîne un risque plus élevé de démence progressive en raison de la répétition d’embols cérébraux silencieux, de petite taille, mais multiples. Ceci est conforté par l’étude menée à Turin(12) qui retrouve un nombre très élevé d’hypersignaux bien limités correspondant à de l’ischémie silencieuse chez les patients en FA Figure 2. Ils sont présents chez 90% des patients contre 40% chez les témoins, et bien plus nombreux (en moyenne 33 dans les FA paroxystiques et 41 dans les persistantes contre 12 chez les témoins qui en ont). De plus, ils sont aussi bien corticaux que sous-corticaux, et souvent dans le lobe frontal, ce qui n’est pas le cas chez les témoins.
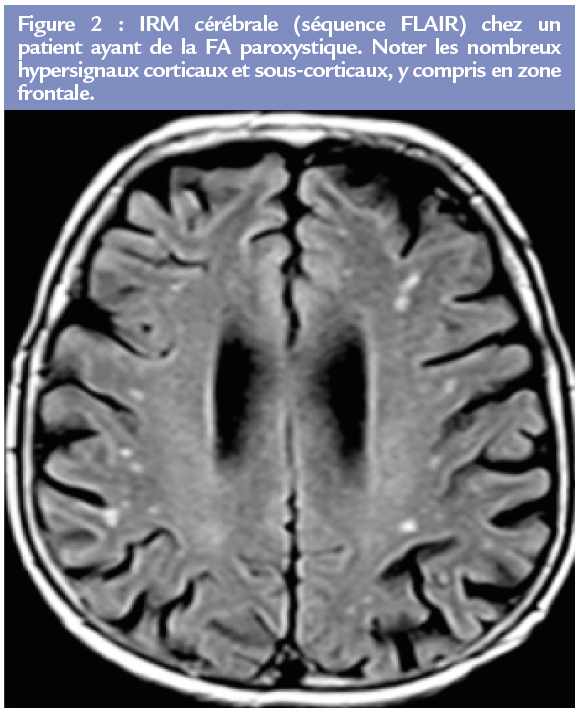
Ces lésions fréquentes sont associées à une altération des scores de fonction cognitive, surtout si elles sont frontales.
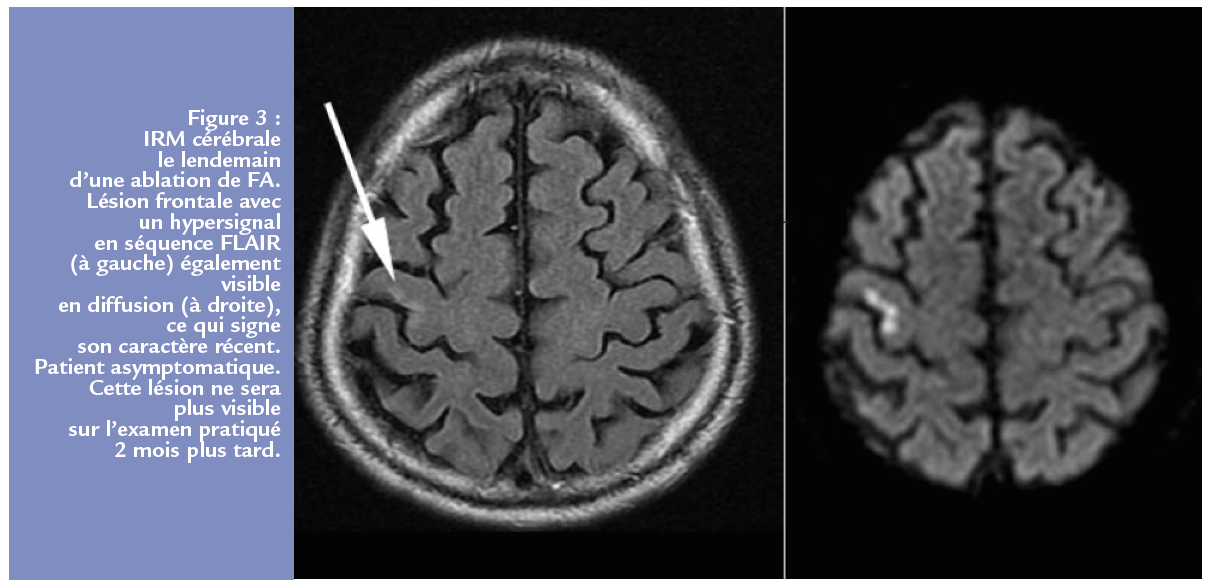
Or nous savons bien (pour l’avoir montré les premiers) que la technique d’ablation de la FA entraîne souvent l’apparition de tels hypersignaux le lendemain de l’intervention(13). Dans ces cas, la nature embolique de la lésion n’est guère douteuse…
Mais le plus intéressant est le devenir de ces hypersignaux « créés » par l’ablation : ils disparaissent dans les semaines suivantes. C’est un gros argument pour penser que les lésions visibles à l’IRM ne représentent, là encore, qu’une partie de celles occasionnées par les embols à répétition chez les patients ayant de la FA. Comment s’en étonner, maintenant que l’on sait qu’il suffit de quelques heures de FA pour diminuer de façon importante le taux d’antithrombine, la protéine sérique qui nous sert de façon physiologique à empêcher la formation de thrombus, pour la simple raison qu’elle est consommée par une quantité excessive de thrombine (14).
POUR RÉSUMER :
• la FA entraîne ipso facto une hypercoagulabilité
• elle augmente la fréquence de signaux anormaux dans les territoires carotidiens
• ceux-ci peuvent être reproduits « expérimentalement » par les techniques électrophysiologiques instrumentales (mais aussi la CEC, ou la simple coronarographie ou angioplastie)
Comme diraient les juristes, il y a un faisceau de présomptions en faveur de l’hypothèse d’embolies silencieuses répétées. Alors il y a un moyen de la conforter : la preuve par la thérapeutique, avec deux angles d’attaque, les antithrombotiques et les antiarythmiques. De fait, une équipe (mais une seule, pour l’instant) prétend que l’ablation de la FA diminue le risque de démence(15) et que les nouveaux anticoagulants sont plus efficaces que les AVKs pour prévenir à la fois les AVCs et la démence chez les patients en FA(16). Les gériatres ont déjà constaté que la démence est plus fréquente chez les patients en FA qui ne sont pas anticoagulés(17), mais sans étude longitudinale de suivi.
L’hypothèse alternative est que la FA entraîne des modifications profondes de la vascularisation cérébrale. Un travail expérimental semble montrer qu’elle peut créer une hypoperfusion artériolaire et par contrecoup des accès hypertensifs au niveau capillaire(18). Enfin, le mois dernier est paru un papier islandais montrant sans ambiguïté que la FA entraîne une chute nette du
débit sanguin cérébral mesuré à l’IRM en contraste de phase. Ceci n’est vrai qu’en cours de FA, les valeurs obtenues en rythme sinusal chez les patients ayant de la FA paroxystique étant proches de celles des témoins(19).