Patient de 59 ans présentant un syndrome de Lynch suivi actuellement pour une néoplasie prostatique sous immunothérapie. Le patient ne présente pas d’antécédent cardio-vasculaire particulier hormis une notion de palpitations jamais explorées.
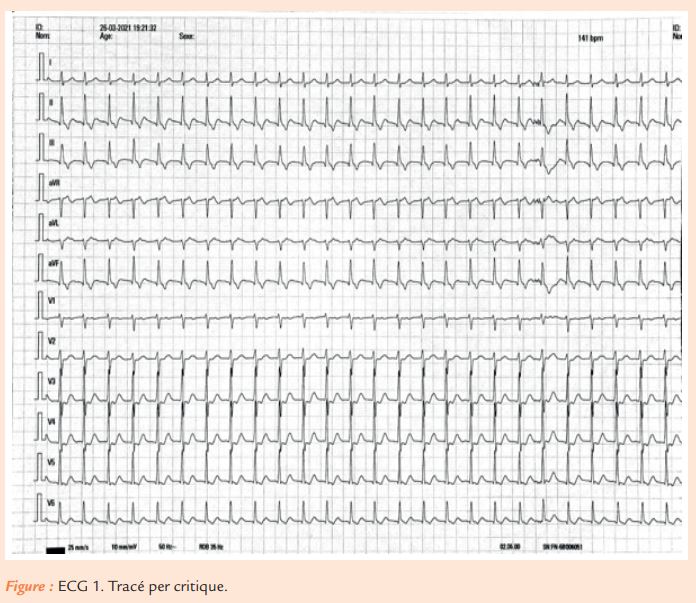
Fin mars 2021, durant l’injection de son immunothérapie hebdomadaire, le patient présente des palpitations intenses responsables d’une lipothymie. Un électrocardiogramme per critique (ECG 1) est enregistré.
QUELLES SONT VOS HYPOTHÈSES DIAGNOSTIQUES ?
Tachycardie régulière à QRS fins à 150/min. Onde P’ négative dans les dérivations inférieures, positive en V1. Relation atrio-ventriculaire en 1:1. RP’ long (> 100 ms).
Cela doit faire évoquer 4 hypothèses principales :
– Tachycardie par réentrée nodale atypique
– Tachycardie atriale
– Tachycardie orthodromique sur voie accessoire
– Tachycardie jonctionnelle ectopique (JET) moins probable devant ce RP’ long
Le patient est alors transféré en cardiologie et a bénéficié de l’injection striadyne en IVD permettant d’obtenir l’électrocardiogramme n°2.
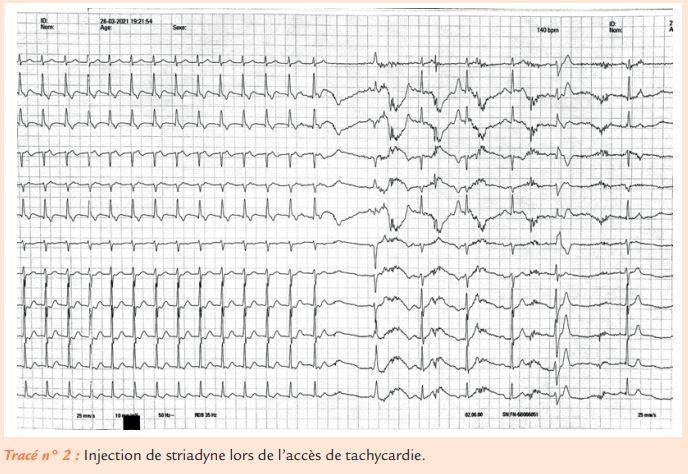
Quelles sont les hypothèses diagnostiques qui restent probables ?
L’arrêt de la tachycardie sur une onde P’ après administration de striadyne rend peu probable la tachycardie atriale et la JET.
Il reste donc :
– Tachycardie orthodromique : Arrêt sur injection de striadyne avec en rythme sinusal présence de 2 complexes QRS plus larges et de morphologies différentes du QRS sinusal, mais tous les 2 précédés d’une onde P avec un PR court pour le premier complexe. Néanmoins, après l’injection de striadyne, il existe une hyperexcitabilité ventriculaire et nous ne pouvons pas éliminer un phénomène de fusion entre un rythme sinusal et une ESV.
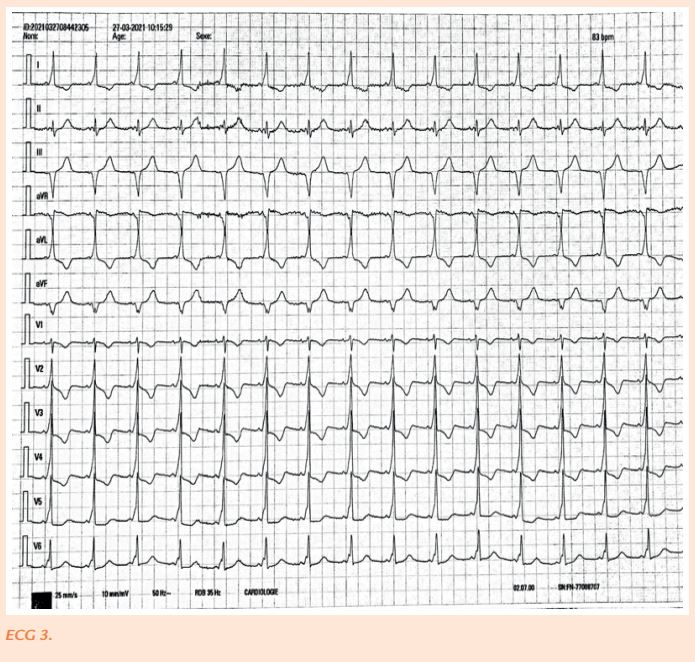
– Tachycardie par réentrée nodale atypique : Arrêt sur injection de striadyne. Compte tenu du caractère incessant des tachycardies, un traitement par VERAPAMIL par voie orale a été institué sous surveillance monitorée permettant d’obtenir le tracé suivant (ECG 3).
RÉPONSE
QUEL EST VOTRE DIAGNOSTIC FINAL ?
Tachycardie orthodromique sur voie accessoire postéro septale droite.
En fait le premier complexe sinusal post réduction correspondait à un aspect un peu pré-excité, quant au second il s’agirait soit d’un complexe ventriculaire soit d’un bi-bloc (retard droit et axe hyper droit).
L’ablation a permis de confirmer la localisation et de normaliser le QRS évitant ainsi les récidives sans nécessiter un traitement antiarythmique
Morale de cette histoire
Il est fondamental de bien enregistrer l’ECG au cours des manœuvres de réduction d’une tachycardie et de regarder toujours attentivement le tracé à la recherche parfois d’un seul complexe qui pourrait aider au diagnostic
Pierre Baudinaud, HEGP, Paris
Cordiam n°40, JUIN – JUILLET 2021