L’histoire du FOP et des AVC a débuté il y a plus de 25 ans lorsque des études cas-témoins ont montré une forte association entre la présence d’un foramen ovale perméable et la survenue d’un accident vasculaire cérébral ischémique cryptogénique (sans cause identifiée malgré un bilan étiologique détaillé), en particulier chez les patients jeunes, ceux ayant un anévrisme du septum inter auriculaire associé et, dans quelques études, chez ceux ayant un shunt droit gauche important.1 Ces études ont suggéré qu’une embolie paradoxale à travers un FOP pourrait être plus fréquente qu’il n’était imaginé auparavant.1 Ainsi, la fermeture du FOP est devenue une alternative potentielle au traitement antithrombotique chez les patients ayant eu un infarctus cérébral cryptogénique associé à un FOP. Très récemment, plusieurs essais thérapeutiques randomisés ont montré l’intérêt de la fermeture percutanée du FOP chez ces patients. Néanmoins, avant de proposer un tel geste, il est crucial de se demander si la découverte d’un FOP dans le cadre du bilan d’un AVC ischémique est fortuite ou liée à l’AVC lui-même.1
FOP et AVC ischémique : découverte fortuite ou liée à l’AVC ?
La présence d’un FOP dans la population générale étant fréquente, sa découverte dans le cadre du bilan d’un AVC ischémique cryptogénique peut être liée au hasard. Cette probabilité peut être estimée par le théorème de Bayes. En considérant une population classique d’AVC ischémique cryptogénique au sein de laquelle la prévalence de la présence d’un FOP est de 40% et en supposant que la prévalence d’une découverte fortuite des FOP est de 20% chez les patients ayant eu un AVC ischémique cryptogénique (c’est-à-dire identique à la population générale), on en déduit que la découverte d’un FOP dans le cadre du bilan d’un AVC ischémique cryptogénique est fortuite une fois sur deux.
Une méta-analyse du groupe ROPE, qui inclut les données individuelles de cohortes observationnelles de patients ayant eu un AVC ischémique cryptogénique a permis d’identifier différents facteurs associés à la découverte d’un FOP tels que l’âge jeune, la présence d’un infarctus cortical à l’imagerie cérébrale, l’absence de diabète, d’hypertension de tabagisme et d’antécédent de AVC ou d’AIT.2 Ces facteurs ont été incorporés dans le score ROPE en 10 points qui permet d’estimer la probabilité de découverte d’un FOP chez les patients ayant eu un AVC ischémique cryptogénique.2 Le score est de 10 pour un patient ayant tous les facteurs prédictifs. Le tableau 1 montre ainsi que la prévalence du FOP passe de 23% chez les patients ayant un score de 0 à 3 à 73% chez ceux ayant un score de 9 ou 10, correspondant à une fraction attribuable du FOP de 0 à 90%.
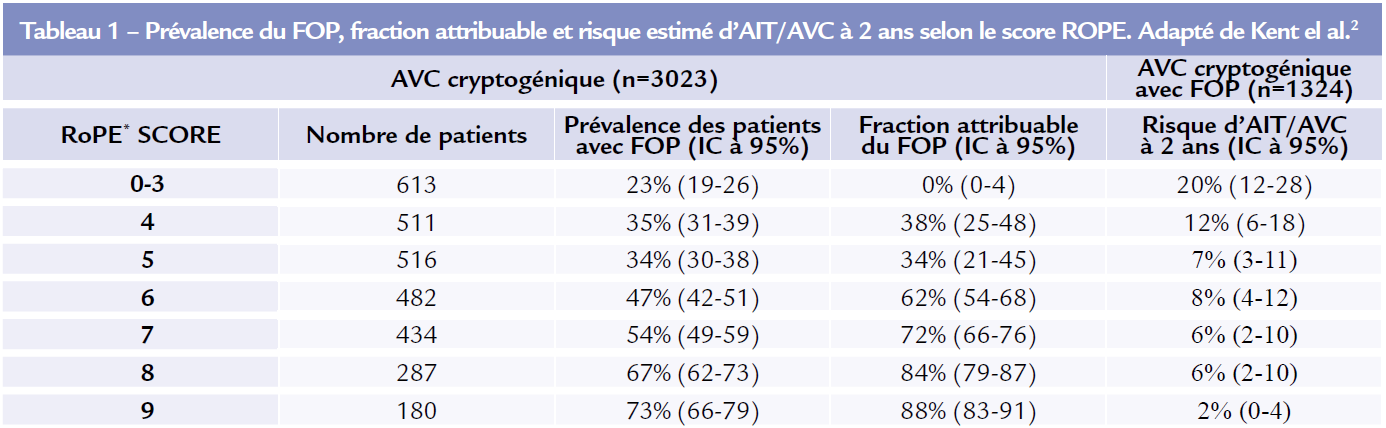
Il est également intéressant de noter dans cette étude, que les patients chez qui la probabilité que la découverte du FOP soit liée à l’AVC est la plus élevée, sont ceux qui ont le plus faible risque de récidive au cours du suivi (risque de récidive d’AIT ou d’AVC à 2 ans de seulement 2% chez les patients ayant un score ROPE de 9 ou 10).2
Cependant, quelques études populationnelles n’ont pas confirmé la force de l’association FOP et AVC.1 Lorsque l’association FOP/AVC n’est pas fortuite, il est logique de se poser la question du mécanisme de l’accident ischémique. L’embolie paradoxale d’un thrombus veineux dans la circulation systémique est le plus souvent évoquée. Néanmoins, dans la plupart des cas, la source embolique n’est pas identifiée.1 Une fibrillation atriale paroxystique et la formation d’un thrombus au sein du FOP sont des mécanismes parfois évoqués. Enfin, il est également possible que l’AVC soit lié à un cause encore inconnue, elle-même associée au FOP.
Prévention secondaire des AVC ischémiques : fermeture du foramen ovale versus traitement antithrombotique
Les options thérapeutiques pour la prévention secondaire des AVC ischémiques cryptogéniques chez les patients ayant un FOP comprennent les antiplaquettaires, les traitements anticoagulants et la fermeture (essentiellement percutanée) du FOP.
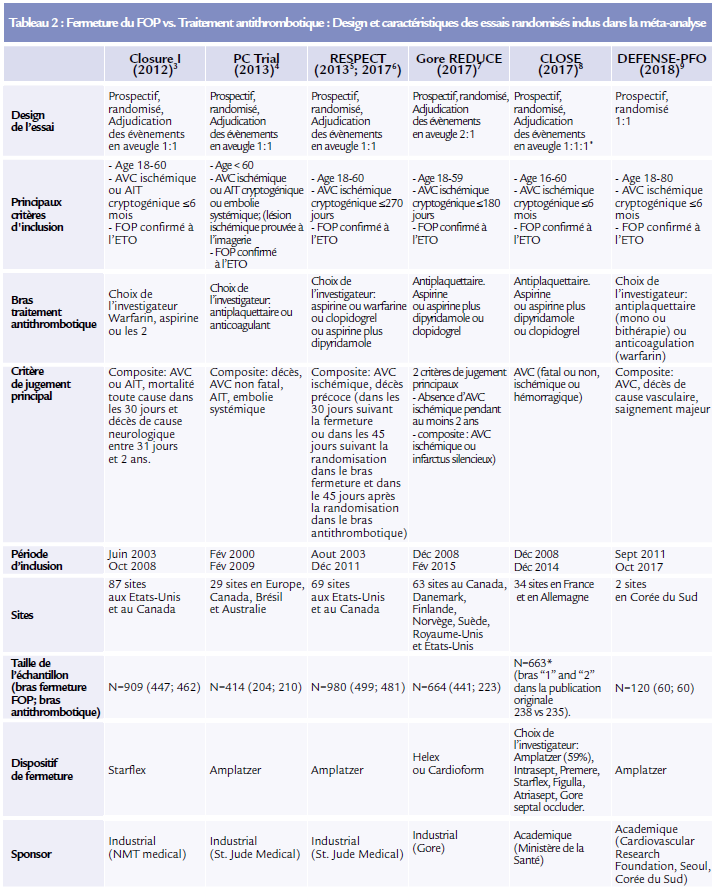
Les antiplaquettaires sont bien tolérés ce sont le traitement de référence des AVC ischémiques cryptogéniques. Dans l’hypothèse d’un thrombus issu de la circulation veineuse, un traitement anticoagulant peut sembler plus logique mais comporte un sur-risque hémorragique. La fermeture percutanée du FOP a l’avantage de prévenir l’embolie paradoxale mais n’est pas dénuée de tout risque et doit être associée au traitement médical. Trois essais thérapeutiques publiés en 2012 et 2013 (CLOSURE I3, PC Trial4 et RESPECT4) n’ont pas montré de supériorité de la fermeture du FOP par rapport au traitement antithrombotique (antiplaquettaire ou anticoagulant).1 Très récemment, l’analyse des résultats à long terme de l’étude RESPECT5 et 3 autres essais randomisés (Gore REDUCE6, CLOSE7 et DEFENSE PFO8) ont montré une plus faible incidence des récidives d’AVC chez les patients randomisés dans le bras fermeture par rapport à ceux randomisés dans le bras antithrombotique.9 Ces études, assez proches sur les critères d’inclusion, ont fait l’objet d’une méta-analyse sur données agrégées qui sera détaillée dans cette mise au point.9 Toutes ces études, sauf DEFENSE-PFO, ont inclus des patients âgés de moins 60 ans ayant eu un AVC ischémique. Les principales caractéristiques de ces 7 études sont résumées dans le tableau 2.
Récidive d’AVC
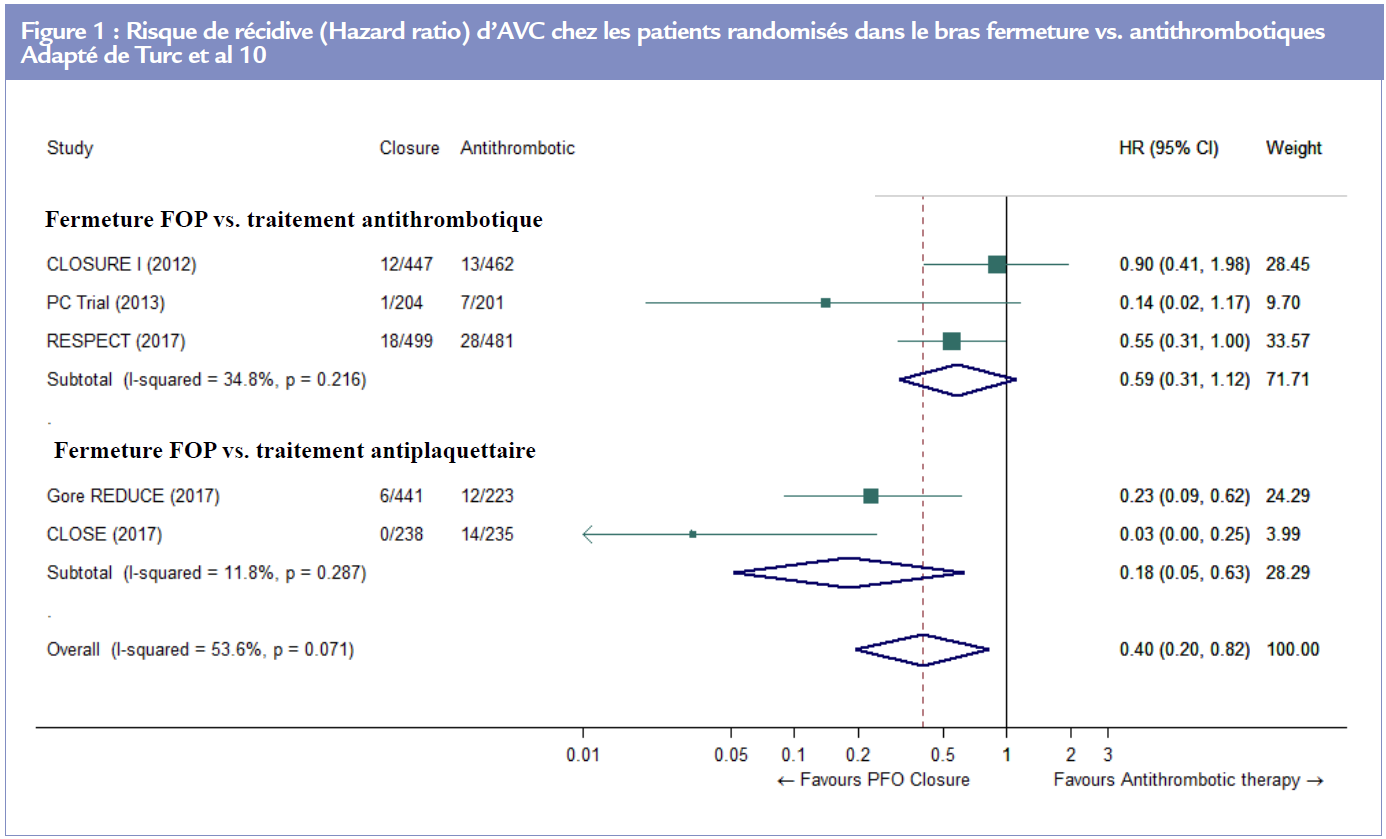
Au cours du suivi des patients inclus dans ces 7 études, 37 AVC sont survenus chez les 1889 patients randomisés dans le bras fermeture percutanée du FOP contre 79 chez les 1671 randomisés dans le bras traitement antithrombotique (RR 0.36, IC à 95% : 0.17-0.79, P=0.01 ; I2=59%, figure 1).9 Une analyse séquentielle de ces essais suggère fortement que cette réduction du risque observée chez les patients randomisés dans le bras fermeture est un « vrai résultat positif » et non un résultat lié à la répétition des analyses lié au design de ce type de méta-analyse et donc que la question du meilleur traitement en prévention secondaire est la fermeture du FOP.
Il est important de noter que le risque absolu de récidive d’AVC est faible dans les 2 groupes (0.29 pour 100 patientsannée dans le bras fermeture et 1.27 pour 100 patientsannée dans le bras antithrombotique). Cela signifie qu’il est nécessaire de fermer 131 FOP pour éviter une récidive d’AVC à 1 an (IC à 95%, 101-400). Ce nombre peut paraitre élevé mais il doit être rapporté au fait que ces AVC surviennent chez des patients jeunes ayant donc une période à risque de récidive prolongée. Les études RESPECT et CLOSE où les périodes de suivi étaient les plus longues n’ont pas montré de diminution du risque avec le temps.5,7
Dans cette méta-analyse, il n’y avait pas de différence d’effet selon le fait que le traitement médical incluait les antiplaquettaires uniquement ou un traitement antithrombotique (anticoagulant et antiplaquettaire).9 Lors d’une analyse de sous-groupe réalisée dans les études où les antiplaquettaires seuls étaient utilisés (Gore REDUCE et CLOSE), la fermeture du FOP restait supérieure au traitement médical (HR 0.18 ; IC à 95% 0.05-0.63), P=0.007 ; I2=12%).9
La différence entre les essais en termes d’antithrombotique (Tableau 2) explique probablement une partie de l’hétérogénéité de cette méta-analyse. Celle-ci ne permet cependant pas d’affirmer que les anticoagulants sont une alternative à la fermeture du FOP.
Seule l’étude CLOSE a directement comparé ces 2 stratégies (randomisation dans ces 2 bras mais la comparaison directe ne faisait pas partie du plan d’analyse statistique initial).7 Dans cette étude, les caractéristiques de patients inclus dans cette comparaison directe étaient similaires. Dans le bras anticoagulant, 3 patients ont eu une récidive d’AVC au cours d’un suivi de 967 patients-année contre aucun dans le bras fermeture (suivi de 963 patients-année). En régression de Cox, le HR correspondant était de 0.14 (IC à 95%, 0.00-1.45 ; P=0.26).
Dans cette même étude en 3-bras, la comparaison anticoagulant vs. antiplaquettaire était par contre prévue dans le plan d’analyse. 7 AVC sont survenus chez les 174 du bras antiplaquettaire (926 patientsannée) (HR 0.44, IS à 95% 0.11-1.48). La stratégie d’un traitement anticoagulant chez ces patients pose également la question de son maintien au long cours chez des patients globalement jeunes.
Dans cette méta-analyse, une différence d’effet de la fermeture a été observée selon la présence ou pas de facteurs anatomiques à haut risque associés au FOP (shunt massif et anévrisme du septum inter-auriculaire).9 Chez les patients ayant des facteurs anatomiques à haut risque, le bénéfice de la fermeture était marqué (RR 0.27, IC à 95%, 0.11-0.70, P=0.01 ; I2=42%), alors qu’il était modeste et non significatif chez les patients ayant un FOP sans ASIA associé ni shunt massif.9 Il a été suggéré que l’embolie paradoxale puisse être favorisée par une mobilité accrue du septum interauriculaire en dirigeant le flux sanguin de la veine cave inférieure vers le FOP. Il a également été montré que les patients ayant un FOP associé à un ASIA constituent un groupe à plus haut risque de récidive d’AVC ischémique en comparaison à ceux ayant un FOP sans ASIA. Ainsi, compte tenu du faible risque absolu de récidive d’AVC ischémique chez les patients ayant un FOP, réserver la fermeture du FOP à ceux ayant des anomalies anatomiques associées conférant un risque accru de récidive est une façon d’augmenter le bénéfice de la procédure. Dans les essais CLOSE et DEFENSE-PFO où n’étaient inclus que des patients ayant des anomalies anatomiques associées au FOP (shunt massif et/ou ASIA), aucune récidive n’a été observée chez les patients ayant eu une fermeture du FOP.7,8 Ceci suggère que la présence de ces anomalies anatomiques permet d’identifier les FOP directement responsable de l’AVC en faisant ainsi les meilleurs candidats à la fermeture.
Accident ischémique transitoire
Contrairement au bénéfice de la fermeture du FOP pour la prévention des récidives d’AVC, aucun effet protecteur de la fermeture du FOP n’a été observé pour la prévention des AIT. En effet, dans cette metaanalyse, 64 AIT sont survenus chez les 1889 patients du bras fermeture ainsi que chez les 1671 du bras traitement médical. (RR 0.85, IC à 95%, 0.60-1.21, P=0.38 ; I2=0%).9 Une première explication possible pour expliquer ce résultat en apparence paradoxal est le fait que le diagnostic d’AIT est difficile reposant, par définition, uniquement sur des critères cliniques sans preuve objective à l’imagerie. Ainsi des erreurs diagnostiques répétées pourraient exercer une « dilution » du bénéfice de la fermeture vis-à-vis d’authentiques récidives ischémiques.
*un autre bras d’intervention dans cet essai en 3-bras consistait en un traitement anticoagulant (le bras contrôle étant le traitement antiplaquettaire)
Une autre explication pourrait être le fait que la durée optimale de la bithérapie d’antiplaquettaire proposée au décours de la fermeture est inconnue. Une bithérapie trop courte pourrait exposer les patients à un risque accru de micro-thrombus au niveau du matériel à l’origine de micro-embolies, elles-mêmes responsables de l’AIT.
Complications
Dans ces études, 13 patients parmi les 1844 randomisés dans le bras fermeture pour lesquels le statut vital était disponible sont décédés contre 15 chez les 1667 du bras traitement médical (0.79, IC à 95%, 0.39-1.60, P=0.51 ; I2=0%).9 Aucun des décès n’était la conséquence d’un AVC ou d’une complication procédurale. Un saignement majeur est survenu chez 34 des 1820 patients du bras fermeture contre 28 chez les 1583 patients du bras traitement médical (RR 0.97, IC à 95%, 0.43-2.20, P=0.94 ; I2=37%).
Au cours de ces 7 études, des complications procédurales jugées comme majeures sont survenues chez 52 des 1844 patients du bras fermeture (incidence pour 100 patients-traités : 2.40, IC à 95%, 1.03-4.25) ; I2=77%).9
Ce taux est inférieur au taux de complication de 7% issu d’une analyse rétrospective d’une large cohorte américaine.10
Cette méta-analyse confirme par contre l’augmentation du risque de survenue de fibrillation atriale chez les patients ayant eu une fermeture.9 En effet, la survenue d’un accès de fibrillation atriale (quelle que soit sa durée) était noté 4 à 5 fois plus souvent chez les patients du bras fermeture par rapport à ceux du traitement antithrombotique (93/1844 vs. 17/1667, RR 4.33, IC à 95%, 2.37-7.89, P<0.001 ; I2=14%).9
Il a été évoqué l’hypothèse que les passages en fibrillation atriale les plus récents après la fermeture puissent être favorisés par une inflammation locale. D’ailleurs cette méta-analyse suggère que le risque de passage en fibrillation atriale diffère selon le matériel de fermeture utilisé.
Les dispositifs de fermeture de type Amplatzer semblent avoir le meilleur profil de sécurité vis-à-vis de ce risque.9 Il faut bien sûr garder à l’esprit que le choix du matériel n’était pas randomisé dans ces essais. Ces fibrillations atriales étaient le plus souvent transitoires et leur impact clinique reste à définir.
Conclusion
Il y a désormais suffisamment de données scientifiques pour conclure à la supériorité de la fermeture du FOP par rapport au traitement antithrombotique seul chez les patients de 60 ans et moins ayant eu un AVC ischémique cryptogénique. Cette procédure peut donc d’ores et déjà bénéficier à de nombreux patients. Ceux ayant un anévrisme du septum interauriculaire associé et/ou un shunt massif semblent bénéficier le plus de cette procédure.
L’analyse combinée sur données individuelles des différents essais permettra d’affiner les résultats de cette méta-analyse sur données agrégées.
De nouvelles études seront nécessaires pour étudier l’intérêt de la fermeture chez les patients qui n’ont pas été inclus dans ces essais : les patients de plus de 60 ans, ceux ayant une cause alternative à l’AVC ischémique, ainsi que ceux ayant eu un AIT. L’impact clinique des FA post-fermeture devra être également spécifiquement étudié.
David Calvet, Service de Neurologie et Unité Neurovasculaire, Hôpital Sainte-Anne, Université
Paris Descartes, INSERM U894, DHU Neurovasc, D.CALVET@ch-sainte-anne.fr
L’auteur déclare ne pas avoir de liens d’intérêt avec le sujet traité
REFERENCES
1. Calvet D, Mas JL. Closure of patent foramen ovale in cryptogenic stroke : a never ending story. CurrOpinNeurol. 2014 ;27 :13-19
2. Kent DM, Ruthazer R, Weimar C, Mas JL, Serena J, Homma S, et al. An index to identify stroke-related vs incidental patent foramen ovale in cryptogenic stroke. Neurology. 2013;81:619-625
3. Furlan AJ, Reisman M, Massaro J, Mauri L, Adams H, Albers GW, et al. Closure or medical therapy for cryptogenic stroke with patent foramen ovale. N Engl J Med. 2012;366:991-999
4. Meier B, Kalesan B, Mattle HP, Khattab AA, Hildick-Smith D, Dudek D, et al. Percutaneous closure of patent foramen ovale in cryptogenic embolism. N Engl J Med. 2013;368:1083-1091
5. Carroll JD, Saver JL, Thaler DE, Smalling RW, Berry S, MacDonald LA, et al. Closure of patent foramen ovale versus medical therapy after cryptogenic stroke. N Engl J Med. 2013;368:1092-1100
6. Saver JL, Carroll JD, Thaler DE, Smalling RW, MacDonald LA, Marks DS, et al. Long-Term Outcomes of Patent Foramen Ovale Closure or Medical Therapy after Stroke. N Engl J Med. 2017;377:1022-1032
7. Sondergaard L, Kasner SE, Rhodes JF, Andersen G, Iversen HK, Nielsen-Kudsk JE, et al. Patent Foramen Ovale Closure or Antiplatelet Therapy for Cryptogenic Stroke. N Engl J Med. 2017;377:1033-1042
8. Mas JL, Derumeaux G, Guillon B, Massardier E, Hosseini H, Mechtouff L, et al. Patent Foramen Ovale Closure or Anticoagulation vs. Antiplatelets after Stroke. N Engl J Med. 2017;377:1011-1021
9. Lee PH, Song JK, Kim JS, Heo R, Lee S, Kim DH, et al. Cryptogenic Stroke and High-Risk Patent Foramen Ovale: The DEFENSE-PFO Trial. J Am CollCardiol. 2018;71:2335-2342
10. Turc G, Calvet D, Guérin P, Sroussi M, Chatellier G, Mas JL.Closure, Anticoagulation, or Antiplatelet Therapy for Cryptogenic Stroke with Patent Foramen Ovale : Systematic Review of Randomized Trials, Sequential
Meta-Analysis, and New Insights from the Close Study. J Am Heart Assoc. 2018;7:e008356. DOI :10.1161/JAHA.117.008356
11. Merkler AE, Gialdini G, Yaghi S, Okin PM, Iadecola C, Navi BB, et al. Safety Outcomes After Percutaneous Transcatheter Closure of Patent Foramen Ovale. Stroke. 2017;48:3073-3077
